Outcome of Fetuses With Abnormal Cavum Septi Pellucidi: Erfahrungen eines Tertiärzentrums
George Lucian Zorilaa, Stefania Tudorachea, Elena-Madalina Barbua, Maria-Cristina Comanescua, Razvan-Grigoras Capitanescua, Marius-Cristian Marinasb, Maria Floreaa, Nicolae Cerneaa, Dominic Gabriel Iliescua
aAbteilung für Pränataldiagnostik, Abteilung für Geburtshilfe und Gynäkologie, Universitätskrankenhaus für Notfälle, Craiova, Rumänien
bAbteilung für Anatomie, Universität für Medizin und Pharmazie von Craiova, Rumänien
Corresponding Author: Stefania Tudorache, Prenatal Diagnosis Unit, Department of Obstetrics and Gynecology, University Emergency County Hospital, Craiova, Romania
Manuscript accepted for publication December 28, 2016
Short title: Fetuses With Abnormal Cavum Septi Pellucidi
doi: https://doi.org/10.14740/jcgo423w
- Abstract
- Introduction
- Methods
- Results
- Discussion
| Abstract | ▴Top |
Background: Cavum septi pellucidi (CSP) is easily evaluated in the second and third trimester of the pregnancy. Die Struktur ist ein wichtiges Merkmal der Standardebenen, die für die routinemäßige morphologische Beurteilung des fetalen Kopfes und des zentralen Nervensystems (ZNS) verwendet werden: trans-thalamische und trans-ventrikuläre Ebene. Die Standardbeschreibung des ZNS ist ein echoarmer rechteckiger Kasten zwischen zwei hyperechoischen Linien, die durch das Septum pellucidum dargestellt werden. Die pathologischen Aspekte werden hauptsächlich durch das Fehlen seines normalen Erscheinungsbildes dargestellt, das mit schweren ZNS-Fehlbildungen der Hirnmittellinie wie Corpus-Callosum-Agenesie, Hydranenzephalie, Porencephalie, Schizencephalie, Holoprosencephalie, Syntelencephalie oder schwerer chronischer Hydrocephalie einhergeht. Andere Probleme, wie z. B. vergrößerte oder verkleinerte Abmessungen des ZSVA, werden nicht als signifikant angesehen, wenn sie isoliert gefunden werden, obwohl einige Autoren eine fetale genetische Untersuchung vorschlagen. Ziel der Studie war es, das Ergebnis von Föten mit abnormalem ZSVA, die in den letzten 5 Jahren in der Pränataldiagnostikeinheit (PDU) unseres Tertiärzentrums sonographisch festgestellt wurden, zu bewerten.
Methoden: Wir führten eine retrospektive Überprüfung der Fälle mit abnormaler CSP durch, die in unserer tertiären Einheit untersucht und zwischen Januar 2012 und November 2016 diagnostiziert wurden. Die fetale Anatomie wurde in allen Fällen gemäß den Empfehlungen der internationalen Leitlinien untersucht. Bei abnormalen CSP-Fällen wurden ein fetales Neurosonogramm und ein erweiterter fetaler Anomalie-Scan durchgeführt und eine Fruchtwasseruntersuchung vorgeschlagen, um genetische Störungen zu identifizieren.
Ergebnisse: Insgesamt wurden 7.520 Fälle morphologisch untersucht, und in 36 Fällen wurde eine abnorme CSP festgestellt. In den Fällen mit Agenesie des Corpus Callosum (ACC) (sieben Fälle) und septo-optischer Dysplasie (zwei Fälle) war das Fehlen des CSP die erste Beobachtung, die weitere Untersuchungen und Diagnosen auslöste. Bei Hydranenzephalie oder schwerem Hydrozephalus, Porencephalie, Schizencephalie und Holoprosencephalie ist der stark missgebildete Aspekt des Gehirns offensichtlich, und das Fehlen von CSP ist nur eine Beobachtung, die weniger diagnostische Bedeutung und klinische Auswirkungen hat. Eine partielle oder totale ACC wurde hauptsächlich mit einem fehlenden ZSVA in Verbindung gebracht, da die Entwicklung der beiden Strukturen verschmolzen ist. Fast die Hälfte aller anormalen ZSVA-Fälle (16/36) waren mit genetischen Störungen assoziiert, die meisten davon mit einem anormalen Karyotyp, und alle waren mit dem Fehlen der ZSVA verbunden. Die persistierende Vergrößerung des CSP (4/36 Fälle) und der hyperechoische Aspekt des CSP (1/36) waren nicht mit anderen strukturellen oder genetischen Anomalien assoziiert und die postnatale neuromotorische Entwicklung war normal.
Schlussfolgerungen: Die Beurteilung der CSP ist obligatorisch und normale Aspekte deuten auf eine normale Entwicklung des Mittelhirns hin. Wegen der hohen Inzidenz von Chromosomenstörungen sollte insbesondere bei Fällen mit fehlendem CSP eine genetische Untersuchung angeboten werden. Da das Fehlen des ZSVA mit schweren strukturellen oder genetischen Störungen einhergeht, ist seine Darstellung in der zweiten Schwangerschaftshälfte für jede Anomalieuntersuchung unerlässlich. Die Vergrößerung und Echogenitätsvariationen des ZSVA sind mit einem günstigen neonatalen Ergebnis verbunden. Bei scheinbar normalen Neugeborenen und Säuglingen wird jedoch eine langfristige Nachsorge empfohlen, da sie in letzter Zeit abnormales psychologisches Verhalten entwickeln können.
Schlüsselwörter: Cavum septi pellucidi; Corpus callosum; Ultraschalluntersuchung; Neurosonogramm; Pränataldiagnostik; Zentrales Nervensystem
| Einleitung | ▴Top |
Cavum septi pellucidi (CSP) ist eine wichtige Struktur, die sich zusammen mit dem Corpus callosum (CC) ab der 10. Schwangerschaftswoche (GA) bis zur 18. Sie befindet sich in der Mitte des Gehirns, oberhalb des Fornix, zwischen den beiden medialen Wänden der Seitenventrikel und unterhalb des CC. Diese Struktur setzt sich nach hinten mit dem Cavum vergae fort, und die Grenze zwischen diesen beiden ist eine Ebene zwischen den Foramina Monroe. Die meisten Autoren verwenden den Begriff CSP für „CSP und Vergae“. Wir halten uns an diesen Begriff und verwenden „CSP“ für beide Strukturen. Das Septum pellucidi dient als wichtige Relaisstation; seine wichtigsten anatomischen und funktionellen Faserverbindungen bestehen zum Hippocampus und zum Hypothalamus.
Das CSP wird routinemäßig nach 18 Schwangerschaftswochen auf den drei obligatorischen Ansichten des fetalen Kopfes abgebildet, die während der fetalen Sonographie gewonnen werden. Zusätzlich zu den Bildern der Ventrikel und der hinteren Schädelgrube liefert eine axiale Ansicht auf Höhe der paarigen Thalami sowohl den biparietalen Durchmesser als auch den CSP. Bei der Diagnose eines anormalen ZSVA ist es wichtig, die Fornix nicht mit dem ZSVA zu verwechseln, da sie nahe beieinander liegt und relativ ähnlich aussieht. Der normale ZSVA sollte aufgrund der Flüssigkeit im Cavum als dunkler Kasten erscheinen, der auf beiden Seiten von zwei weißen Linien umgeben ist, die das Septum pellucidum darstellen. Auf der Höhe der Fornix wird der Kasten durch eine dritte sagittale Linie geteilt. Die Unterscheidung ist von großer Bedeutung, da die Entwicklung der Fornix nicht mit der CC zusammenhängt.
Abnormale Aspekte der CSP sind ihr Fehlen, ihre Vergrößerung oder ihre Echogenität. Die normale Verbreiterung des ZSVP wurde zwischen 2 und 4,7 mm (± 2 SD) in der 19. und 20. Schwangerschaftswoche und bis zu 9 mm als Obergrenze in der 38. Die Vergrößerung des ZSVA wurde mit Hydrozephalie, chromosomalen Translokationen und Wachstumsstörungen in Verbindung gebracht. Wenn es sich um eine isolierte sonographische Anomalie handelt, ist das fetale Ergebnis günstig, obwohl eine fetale genetische Untersuchung angeboten werden sollte. Die normale Entwicklung des ZSVA nach der Geburt ist der Verschluss des Cavum vergae zum ZSVA, und nur 15 % dieses Raums sind 6 Monate nach der Geburt sichtbar. Ein vergrößerter ZSVA von mehr als 1 cm nach der Geburt und das Fortbestehen eines ZSVA nach dem Säuglingsalter wurden als „subtile Marker der zerebralen Dysgenese“ beschrieben, die möglicherweise mit neuropsychiatrischen Störungen, insbesondere Schizophrenie, einhergehen. Daher ist eine postpartale Nachuntersuchung von Fällen mit pränataler Vergrößerung des CSP wichtig.
Das Fehlen des CSP im zweiten und dritten Trimenon wurde mit ACC, septo-optischer Dysplasie, Hydranenzephalie, Porencephalie, Schizencephalie, Holoprosencephalie, Syntelencephalie oder schwerer chronischer Hydrocephalie in Verbindung gebracht.
Die großen pränatalen Bevölkerungsstudien über die morpho-genetischen Assoziationen von abnormalen KSP und deren Raten sind für die pränatale Elternberatung nützlich. Angesichts der geringen Prävalenz der Anomalie und ihrer Heterogenität ist eine große Anzahl von Fällen erforderlich. Unsere Serie ist eine der größten in der Literatur, und das Spektrum unserer Daten bietet die Möglichkeit, in eine größere Meta-Analyse aufgenommen zu werden. Unser Ziel war es, über das Ergebnis der Fälle zu berichten, bei denen ein abnormaler Aspekt der ZSVA auftrat, der nicht den Normalitätskriterien entsprach, z. B. eine abnormale Echogenität.
| Methoden | ▴Top |
Die pränatalen Merkmale wurden retrospektiv aus der Ultraschalldatenbank analysiert, über einen Zeitraum von 5 Jahren, zwischen Januar 2012 und November 2016. Die Fälle wurden in einem Tertiärzentrum – der Abteilung für Pränataldiagnose (PDU) des Universitätskrankenhauses für Notfälle, Craiova, Rumänien – untersucht. Die fetale Anatomie wurde in allen Fällen gemäß den Empfehlungen der internationalen Leitlinien bewertet. Die Untersuchungen wurden von Geburtshelfern mit besonderem Interesse an der fetalen Medizin durchgeführt, die über mindestens 2 Jahre Erfahrung mit pränataler US verfügen. Die Fälle mit vermuteten Anomalien, die bei der ersten Untersuchung nicht bestätigt werden konnten, wurden zu einer erneuten Untersuchung eingeladen. Wurden bei der US-Untersuchung Anomalien vermutet, untersuchten zwei erfahrene Untersucher den Fötus, um die Anomalien zu bestätigen. Bei abnormalen CSP-Fällen wurden ein fetales Neurosonogramm und eine erweiterte Untersuchung auf fetale Anomalien durchgeführt und eine Fruchtwasseruntersuchung vorgeschlagen, um genetische Störungen zu identifizieren. 2D- und 3D-Ultraschalluntersuchungen des Fötus wurden in allen Fällen mit ZNS-Anomalien durchgeführt (Voluson 730 Pro US-Geräte, GE Medical Systems). Die Nachbearbeitung der aufgenommenen Volumina diente der besseren Visualisierung der Anomalien oder der damit verbundenen Merkmale. Nach der Bestätigung erfolgte eine angemessene Beratung und Behandlung durch ein interdisziplinäres Team (Geburtshelfer, Genetiker, Neonatologe – Kinderarzt, Kinderchirurg).
| Ergebnisse | ▴Top |
Während des Zeitraums, wurden 7.520 Schwangerschaften morphologisch untersucht. In 257 Fällen wurden Fehlbildungen des ZNS festgestellt, wobei die Hauptanomalie eine Ventrikulomegalie war (Abb. 1). 1). In 36 Fällen wurde ein abnormaler Liquor cerebrospinalis gefunden: Das Fehlen eines Liquor cerebrospinalis wurde in 31 Fällen festgestellt (86,1 % der Liquor cerebrospinalis-Anomalien), ein vergrößerter Liquor cerebrospinalis wurde in vier Fällen gemessen (11.1%) und ein hyperechoisches CSP wurde in einem Fall (2,7%) festgestellt.
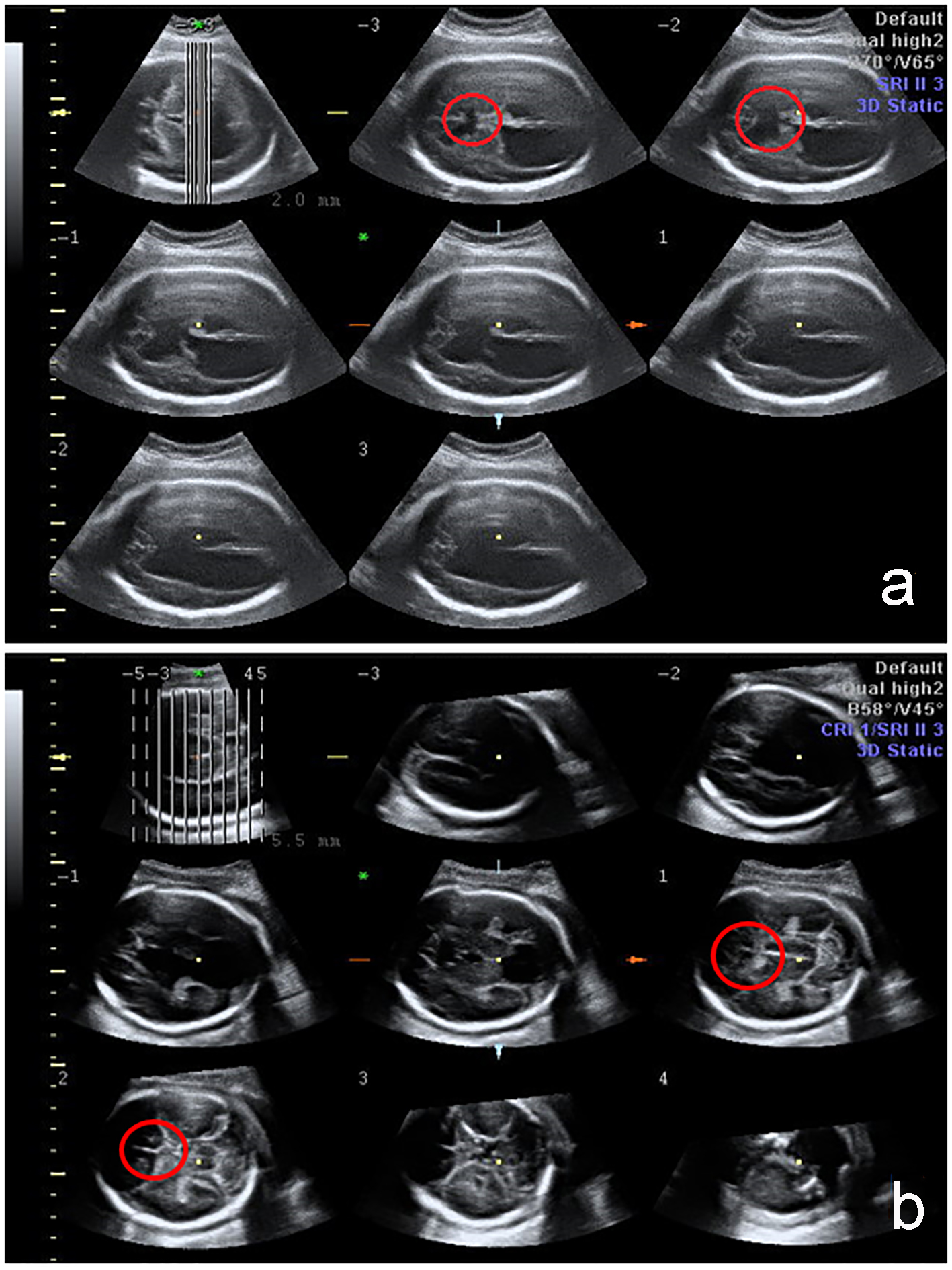 Klick für großes Bild |
Abbildung 1. 3D-Bewertung des fetalen ZNS mit tomographischer Ultraschalluntersuchung (TUI). Das Fehlen einer ZSVA wird durch den roten Kreis in Fällen mit schweren Hirnanomalien angezeigt: Holoprosencephalie und Schizencephalie. |
Die ZNS-Anomalien (Abb. 2), die mit dem Fehlen von CSP assoziiert waren, waren: Agenesie des Corpus callosum in sieben Fällen (22,5%), Holoprosencephalie (HPE) in drei Fällen (9.6%), Syntelencephalie in zwei Fällen (6,4%), Porencephalie in zwei Fällen (6,4%), massiver Hydrocephalus in fünf Fällen (16,1%), Anencephalie in vier Fällen (12,9%), Schizencephalie in zwei Fällen (6,4%), Encephalocele in einem Fall (3,2%) und septo-optische Dysplasie in drei Fällen (9,6%). Eine Dandy-Walker-Missbildung wurde in drei der sieben Fälle mit ACC in Verbindung gebracht.
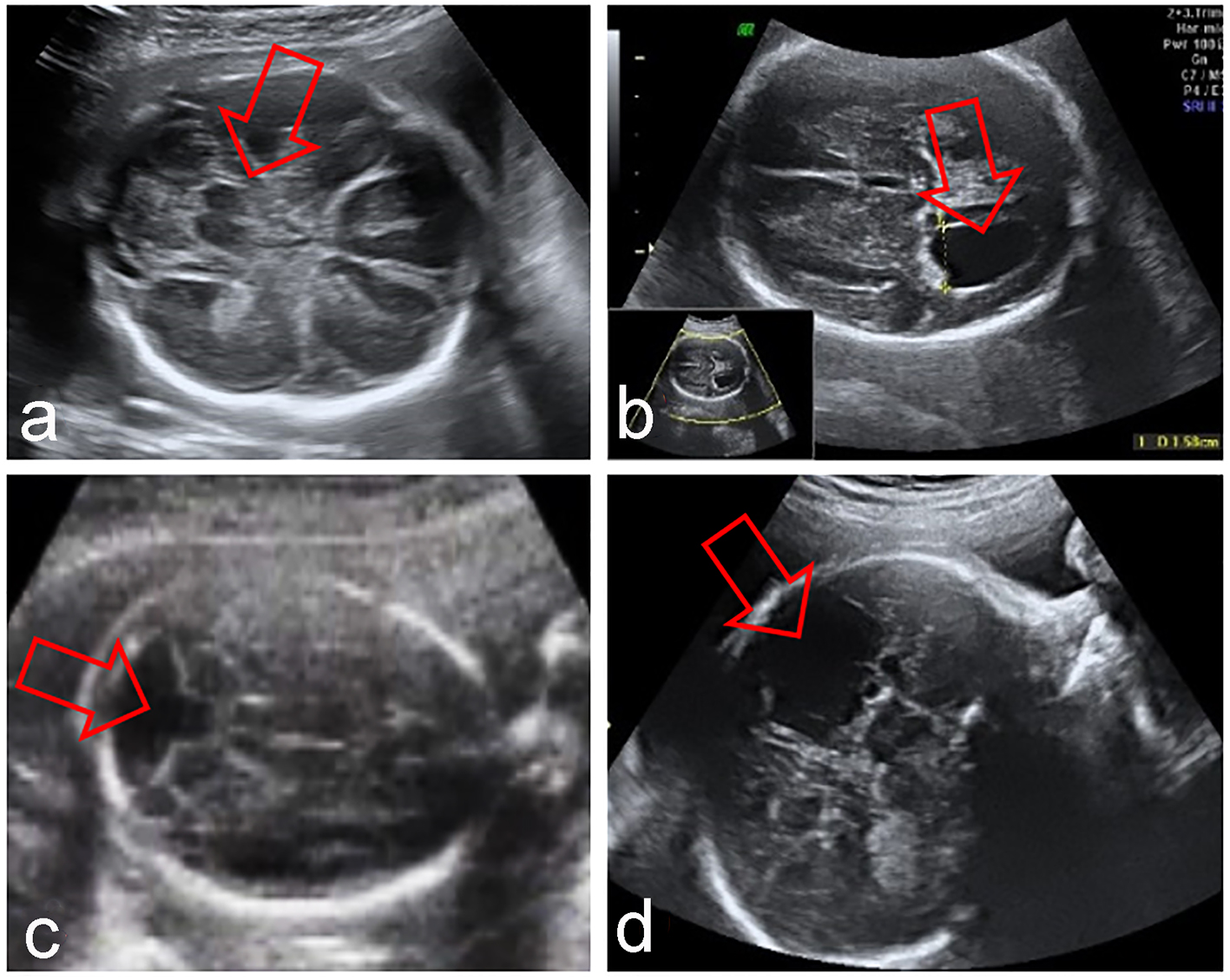 Klick für großes Bild |
Abbildung 2. Fötale ZNS-Anomalien in Verbindung mit fehlendem CSP: Syntelencephalie (a), Hydrocephalie (b), Dandy-Walker-Syndrom (c), Porencephalie (d). |
In zwei Fällen fehlte die CSP bei Schwangerschaften nach 37 GW (6.4%) bei der Aufnahme in unsere Abteilung als erste vorgeburtliche bildgebende Untersuchung.
Wir betrachteten einen Fall von hyperechoreichem CSP als „abnormal“, da es nicht den normalen CSP-Kriterien entspricht: „ein schwarzer Kasten zwischen zwei weißen Linien“. Eine anhaltende Vergrößerung des ZSVA (Abb. 3), wenn man zwei Standardabweichungen als Grenzwert ansetzt, wurde in vier Fällen festgestellt. Alle hatten keine anderen strukturellen Anomalien, und die genetischen Tests ergaben normale Ergebnisse.
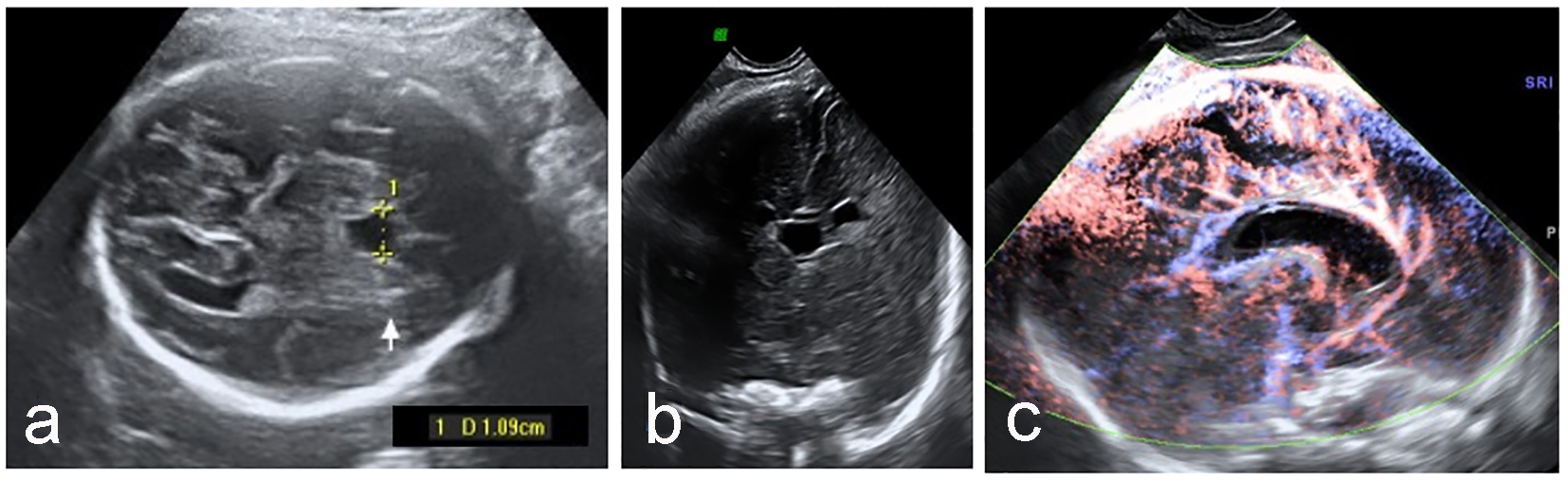 Klick für großes Bild |
Abbildung 3. Vergrößertes CSP (a) mit normalem anterioren zerebralen Komplex in koronaler Ebene (b) und pericallosaler Arterie (c). |
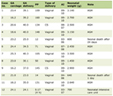
Bei 24 anormalen ZSVA-Fällen lagen genetische Tests vor, und in 16 Fällen wurden Störungen gefunden, die alle mit einem fehlenden ZSVA einhergingen (Tabelle 1). Genetic disorders were found in 16 cases, half of the cases with absence of CSP. Most frequent genetic disorders were trisomies (21,18,13), but we also found other chromosomal alteration, deletions and translocations.
 Click to view |
Table 1. Spectrum of CNS Abnormalities and the Associated Abnormalities |
| Discussion | ▴Top |
A normal CSP suggests a normal development of the prozencephalon and may rule out some commonly found CNS structural anomalies. Drei Ultraschallstudien mit insgesamt 1.024 normalen Föten im zweiten und dritten Trimester haben gezeigt, dass der ZSVA bei 100 % der normalen Föten zwischen 20 und 37 Schwangerschaftswochen sichtbar gemacht und gemessen werden kann.
Der Verschluss des ZSVA geht vom hinteren Cavum vaergae zum vorderen realen Raum des ZSVA. Es wurde mitgeteilt, dass das Cavum vaergae zum Zeitpunkt der Geburt in 85% der Fälle und in 15% der Fälle 6 Monate nach der Geburt vorhanden ist. Bei Ultraschalluntersuchungen nach der 37. Woche fanden wir zwei Fälle von fehlendem ZSVA. Diese Fälle wiesen keine assoziierten Anomalien auf. Sie wurden zum ersten Mal in der laufenden Schwangerschaft zum fetalen Ultraschall vorgestellt.
Die Entwicklung des CSP steht in engem Zusammenhang mit dem Corpus callosum, und die meisten Autoren kamen zu dem Schluss, dass ein normales CSP einem normalen CC entspricht. Obwohl die Nicht-Visualisierung des CSP nicht gleichbedeutend mit einer Agenesie des Corpus callosum ist, sind diese beiden Entitäten häufig miteinander verbunden. Da das Corpus callosum bei der grundlegenden ZNS-Untersuchung im Rahmen des fetalen Anomaliescans nicht routinemäßig sichtbar gemacht wird, ist die Identifizierung eines normalen Erscheinungsbildes des CSP von großer Bedeutung für die Erkennung einer ACC. Dennoch kann es vorkommen, dass der ZSVA trotz eines normalen ZNS nicht sichtbar ist. Da das Fehlen der ZSVA meist mit einer ACC assoziiert ist, besteht in solchen Fällen der erste Schritt darin, die Entwicklung der ZSVA in axialer, koronaler und sagittaler Ansicht zu beurteilen und die perikosale Arterie mittels Doppleruntersuchung in der Sagittalebene sichtbar zu machen. MRT und Traktographie sind nützlich, um die Ultraschallaspekte zu bestätigen. In unserer Studie wurde das Fehlen der ZSVA in sieben Fällen mit einer ACC in Verbindung gebracht (zwei Fälle als partielle und fünf als totale Agenesie). In vier dieser Fälle (57 %) wurden nicht-zerebrale strukturelle Anomalien beschrieben, und andere ZNS-Anomalien wurden in etwa 42 % aller Fälle gefunden. Wir fanden zwei von sieben Fällen mit Dandy-Walker-Syndrom – die meisten Autoren berichteten über etwa ein Drittel der Fälle, und in einem Fall lag eine Spina bifida vor.
Eine weitere wichtige Anomalie, die von der Darstellung des CSP profitiert, ist die septo-optische Dysplasie. Bei dieser Erkrankung kann das einzige pränatale Ultraschallanomaliezeichen das Fehlen von CSP sein, daher ist die routinemäßige CSP-Bewertung sehr wichtig für die Erkennung dieser Fälle, obwohl die MRT für die Bestätigung der Diagnose entscheidend ist. Es gab zwei Fälle von Morsier-Syndrom (septo-optische Dysplasie), bei denen das Fehlen der ZSVA mit einer normalen CC einherging. Die CSP war nicht vorhanden und es bestand eine leichte Kommunikation zwischen den seitlichen ventrikulären Vorderhörnern, während das CC normal entwickelt war. Der Zustand wurde postpartal bestätigt, und in einem dieser Fälle war eine einseitige Lippenspalte vorhanden. In dem anderen Fall wurde ein rechter Aortenbogen mit linkem Ductus arteriosus gefunden.
Es waren 24/36 genetische Untersuchungen verfügbar (zytogenetische und molekulare Proben). Bei 16 abnormalen CSP-Fällen wurden Störungen festgestellt, von denen 13 auf einen abnormalen Karyotyp und die anderen drei auf abnormale molekulare CGH-Ergebnisse zurückzuführen waren. Eine genetische Untersuchung ist obligatorisch, insbesondere wenn keine CSP vorliegt, wobei Karyotyp und Microarray ebenfalls sehr zu empfehlen sind.
Abwesende CSP kann mit einer Vielzahl von strukturellen Störungen wie Holoprosencephalie (HPE), von alobar bis lobär, und der erst kürzlich beschriebenen Entität der Syntelencephalie, der septo-optischen Dysplasie (SOD), assoziiert sein; Kallosale Dysgenesie und Hypogenese; chronischer schwerer Hydrozephalus, typischerweise aufgrund einer Aquäduktstenose oder einer Chiari-II-Fehlbildung; Schizencephalie; Porencephalie, Hydranencephalie; basilare Enzephalozelen und isolierter Septumdefekt. Bei Hydranenzephalie, Porencephalie, Schizencephalie, Holoprosencephalie und schwerem Hydrocephalus ist der stark fehlstrukturierte Aspekt des Gehirns offensichtlich, und die Anomalie des CSP ist nur eine Beobachtung, aber von geringerer Bedeutung für die Diagnose und Prognose der Fälle.
Die tatsächliche klinische Bedeutung eines vergrößerten pränatalen CSP ist nicht bekannt, aber es wurde betont, dass nach diesem Befund eine eingehende Suche nach assoziierten Anomalien erfolgen sollte und eine postnatale Bildgebung und Entwicklungsbeurteilung angezeigt ist. Das Fortbestehen eines breiten ZSVA nach der Geburt wurde mit Schizophrenie in Verbindung gebracht, wenn seine Breite 10 mm übersteigt, so dass in diesen Fällen eine engmaschige Nachuntersuchung erforderlich ist.
Ein hyperechoisches ZSVA wurde in der Literatur bisher nicht beschrieben, so dass eine engmaschige Nachuntersuchung unseres Einzelfalls sehr wichtig ist. Die erweiterten pränatalen Untersuchungen wie MRT und genetische Tests ergaben normale Ergebnisse. The infant had a good progress in the first year.
Conclusions
Absent CSP is a very important CNS malformation marker, and its presence should trigger extended fetal morpho-genetic evaluation. In our experience, almost half of the cases associated genetic disorders and 39% associated structural malformations.
Other aspects as isolated enlargement or hyperechoic CSP need further evaluation in larger studies on a long-term outcome in order to establish their significance, as our cases presented a normal postpartum initial evolution, but the number of these abnormalities communicated in the literature is low.
| ▴Top |
- AIUM Practice Guideline for the performance of antepartum obstetric ultrasound examination. J Ultrasound Med. 2003;22(10):1116-1125.
pubmed - AIUM Practice Guideline for the performance of obstetric ultrasound examinations. J Ultrasound Med. 2010;29(1):157-166.
pubmed - Filly RA, Cardoza JD, Goldstein RB, Barkovich AJ. Erkennung von Anomalien des fetalen Zentralnervensystems: ein praktikabler Aufwand für ein Routine-Sonogramm. Radiology. 1989;172(2):403-408.
doi pubmed - Nyberg DA. Empfehlungen für die geburtshilfliche Sonographie bei der Beurteilung des fetalen Schädels. Radiology. 1989;172(2):309-311.
doi pubmed - Gushiken BJ, Goldstein RB. Praktischer Ansatz zur Beurteilung der fetalen neuralen Achse. Semin Roentgenol. 1999;34(1):5-12.
doi - ACOG Practice Bulletin No. 58. Ultrasonography in pregnancy. Obstet Gynecol. 2004;104(6):1449-1458.
doi - Angtuaco TL. Ultraschallbildgebung von fötalen Hirnanomalien: drei wesentliche anatomische Ebenen. Ultrasound Q. 2005;21(4):287-294.
doi pubmed - Sonographische Untersuchung des fetalen Zentralnervensystems: Richtlinien für die Durchführung der ‚Basisuntersuchung‘ und des ‚fetalen Neurosonogramms‘. Ultrasound Obstet Gynecol. 2007;29(1):109-116.
doi pubmed - Callen PW, Callen AL, Glenn OA, Toi A. Columns of the fornix, not to be mistaken for the cavum septi pellucidi on prenatal sonography. J Ultrasound Med. 2008;27(1):25-31.
pubmed - Timor-Tritsch E. Ultrasonography of the prenatal brain, third edition. McGraw Hill, 2012; 2:62-65, 3:128, 6:235-244.
- Sherer DM, Sokolovski M, Dalloul M, Santoso P, Curcio J, Abulafia O. Prenatal diagnosis of dilated cavum septum pellucidum et vergae. Am J Perinatol. 2004;21(5):247-251.
doi pubmed - Bronshtein M, Weiner Z. Prenatal diagnosis of dilated cava septi pellucidi et vergae: associated anomalies, differential diagnosis, and pregnancy outcome. Obstet Gynecol. 1992;80(5):838-842.
pubmed - Jou HJ, Shyu MK, Wu SC, Chen SM, Su CH, Hsieh FJ. Ultraschallmessung des fetalen Cavum septi pellucidi. Ultrasound Obstet Gynecol. 1998;12(6):419-421.
doi pubmed - Winter TC, Kennedy AM, Byrne J, Woodward PJ. Das Cavum septi pellucidi: warum ist es wichtig? J Ultrasound Med. 2010;29(3):427-444.
pubmed - Falco P, Gabrielli S, Visentin A, Perolo A, Pilu G, Bovicelli L. Transabdominal sonography of the cavum septum pellucidum in normal fetuses in the second and third trimesters of pregnancy. Ultrasound Obstet Gynecol. 2000;16(6):549-553.
doi pubmed - Serhatlioglu S, Kocakoc E, Kiris A, Sapmaz E, Boztosun Y, Bozgeyik Z. Sonographic measurement of the fetal cerebellum, cisterna magna, and cavum septum pellucidum in normal fetuses in the second and third trimesters of pregnancy. J Clin Ultrasound. 2003;31(4):194-200.
doi pubmed - Paladini D, Pastore G, Cavallaro A, Massaro M, Nappi C. Agenesie des fetalen Corpus callosum: sonographische Zeichen ändern sich mit zunehmendem Gestationsalter. Ultrasound Obstet Gynecol. 2013;42(6):687-690.
doi pubmed - Mitter C, Prayer D, Brugger PC, Weber M, Kasprian G. In vivo tractography of fetal association fibers. PLoS One. 2015;10(3):e0119536.
doi pubmed - Sarwar M. The septum pellucidum: normal and abnormal. AJNR Am J Neuroradiol. 1989;10(5):989-1005.
pubmed
Dies ist ein frei zugänglicher Artikel, der unter den Bedingungen der Creative Commons Attribution-NonCommercial 4.0 International License verbreitet wird, die eine uneingeschränkte nicht-kommerzielle Nutzung, Verbreitung und Vervielfältigung in jedem Medium erlaubt, sofern das Originalwerk ordnungsgemäß zitiert wird.
Journal of Clinical Gynecology and Obstetrics wird von Elmer Press Inc.