Anfang des 20. Jahrhunderts nahm die Zahl der Patienten in psychiatrischen Kliniken erheblich zu, während es kaum wirksame medizinische Behandlungsmöglichkeiten gab. Die Lobotomie gehörte zu einer Reihe radikaler und invasiver physikalischer Therapien, die zu dieser Zeit in Europa entwickelt wurden und einen Bruch mit der psychiatrischen Kultur des therapeutischen Nihilismus signalisierten, die seit dem späten 19. Jahrhundert vorherrschte. Jahrhunderts vorherrschte. Die neuen „heroischen“ physikalischen Therapien, die in dieser experimentellen Ära entwickelt wurden, darunter die Malariatherapie zur Behandlung der allgemeinen Parese von Geisteskranken (1917), die Tiefschlaftherapie (1920), die Insulinschocktherapie (1933), die Cardiazolschocktherapie (1934) und die Elektrokrampftherapie (1938), trugen dazu bei, dem damals therapeutisch maroden und demoralisierten psychiatrischen Berufsstand ein neues Gefühl des Optimismus in Bezug auf die Heilbarkeit des Wahnsinns und die Wirksamkeit seines Handwerks zu vermitteln. Der Erfolg der Schocktherapien trug trotz des erheblichen Risikos, das sie für die Patienten darstellten, auch dazu bei, dass die Psychiater zu immer drastischeren Formen medizinischer Eingriffe, einschließlich der Lobotomie, übergingen.
Der Kliniker und Historiker Joel Braslow vertritt die Auffassung, dass sich die physischen psychiatrischen Therapien von der Malariatherapie bis zur Lobotomie „spiralförmig immer mehr ins Innere des Gehirns“ verlagern, wobei dieses Organ „als Quelle der Krankheit und als Ort der Heilung“ zunehmend in den Mittelpunkt rückt. Für Roy Porter, den einstigen Doyen der Medizingeschichte, sind die in den 1930er und 1940er Jahren entwickelten, oft gewaltsamen und invasiven psychiatrischen Eingriffe sowohl Ausdruck des gut gemeinten Wunsches der Psychiater, medizinische Mittel zu finden, um das Leiden der zahlreichen Patienten in den damaligen psychiatrischen Kliniken zu lindern, als auch des relativen Mangels an sozialer Macht dieser Patienten, um sich gegen die immer radikaleren und sogar rücksichtslosen Eingriffe der Anstaltsärzte zu wehren. Viele Ärzte, Patienten und Familienangehörige jener Zeit waren der Meinung, dass die Ergebnisse der Lobotomie trotz der potenziell katastrophalen Folgen in vielen Fällen scheinbar positiv waren oder zumindest als solche angesehen wurden, wenn man sie mit der scheinbaren Alternative einer langfristigen Einweisung in eine Anstalt vergleicht. Die Lobotomie war schon immer umstritten, aber eine Zeit lang wurde sie von der Schulmedizin sogar gefeiert und als legitimes letztes Mittel für Patientengruppen angesehen, die ansonsten als hoffnungslos galten. Heute ist die Lobotomie ein verpöntes Verfahren, ein Synonym für medizinische Barbarei und ein exemplarisches Beispiel dafür, wie die Rechte der Patienten von der Medizin mit Füßen getreten werden.
Frühe PsychochirurgieBearbeiten

Vor den 1930er Jahren hatten einzelne Ärzte vereinzelt mit neuartigen chirurgischen Eingriffen an den Gehirnen von Geisteskranken experimentiert. Vor allem der Schweizer Psychiater Gottlieb Burckhardt unternahm 1888 das, was gemeinhin als der erste systematische Versuch einer modernen Psychochirurgie am Menschen gilt. Er operierte sechs chronisch Kranke, die er in der Schweizer Préfargier-Anstalt betreute, und entfernte Teile ihrer Großhirnrinde. Burckhardts Entscheidung zur Operation wurde von drei weit verbreiteten Ansichten über das Wesen der Geisteskrankheit und ihre Beziehung zum Gehirn beeinflusst. Erstens die Überzeugung, dass Geisteskrankheiten organischer Natur sind und eine zugrundeliegende Hirnpathologie widerspiegeln; zweitens die Annahme, dass das Nervensystem nach einem assoziativen Modell organisiert ist, das ein Eingangs- oder afferentes System (ein sensorisches Zentrum), ein verbindendes System, in dem die Informationsverarbeitung stattfindet (ein Assoziationszentrum), und ein Ausgangs- oder efferentes System (ein motorisches Zentrum) umfasst; und drittens eine modulare Auffassung des Gehirns, nach der einzelne geistige Fähigkeiten mit bestimmten Regionen des Gehirns verbunden sind. Burckhardts Hypothese war, dass durch gezielte Läsionen in den als Assoziationszentren bezeichneten Hirnregionen eine Veränderung des Verhaltens eintreten könnte. Seinem Modell zufolge könnten psychisch Kranke in den sensorischen Regionen des Gehirns „Erregungen erfahren, die in Qualität, Quantität und Intensität abnormal sind“, und diese abnorme Stimulation würde dann auf die motorischen Regionen übertragen, was zu geistiger Pathologie führen würde. Er schlussfolgerte jedoch, dass die Entfernung von Material aus den sensorischen oder motorischen Zonen zu „schweren Funktionsstörungen“ führen könnte. Indem er auf die Assoziationszentren abzielte und einen „Graben“ um die motorische Region des Schläfenlappens schuf, hoffte er stattdessen, ihre Kommunikationslinien zu unterbrechen und so sowohl die psychischen Symptome als auch das Erleben von psychischem Leid zu lindern.

Burckhardt begann im Dezember 1888 mit der Operation von Patienten, die an heftigen und hartnäckigen Krankheiten litten, um die Symptome zu lindern und nicht um sie zu heilen, aber sowohl seine chirurgischen Methoden als auch seine Instrumente waren grob, und die Ergebnisse waren bestenfalls gemischt. Er operierte insgesamt sechs Patienten, und nach seiner eigenen Einschätzung traten bei zwei keine Veränderungen auf, zwei Patienten wurden ruhiger, ein Patient erlitt epileptische Krämpfe und starb einige Tage nach der Operation, und bei einem Patienten trat eine Besserung ein. Zu den Komplikationen gehörten motorische Schwäche, Epilepsie, sensorische Aphasie und „Worttaubheit“. Er behauptete, die Erfolgsquote liege bei 50 Prozent, stellte die Ergebnisse auf dem Berliner Ärztekongress vor und veröffentlichte einen Bericht, doch die Reaktion seiner medizinischen Kollegen war ablehnend, und er führte keine weiteren Operationen durch.
Im Jahr 1912 veröffentlichten zwei in Sankt Petersburg ansässige Ärzte, der führende russische Neurologe Wladimir Bechterew und sein jüngerer estnischer Kollege, der Neurochirurg Ludvig Puusepp, eine Abhandlung, in der sie eine Reihe von chirurgischen Eingriffen an psychisch Kranken untersuchten. Während sie diese Versuche im Allgemeinen positiv bewerteten, sprachen sie Burckhardts chirurgischen Experimenten aus dem Jahr 1888 ihre uneingeschränkte Verachtung aus und meinten, es sei außergewöhnlich, dass ein ausgebildeter Mediziner ein so unsolides Verfahren durchführen könne.
Wir haben diese Daten zitiert, um nicht nur zu zeigen, wie unbegründet, sondern auch wie gefährlich diese Operationen waren. Wir können uns nicht erklären, wie ihr Autor, der ein Medizinstudium absolviert hat, sich dazu durchringen konnte, sie durchzuführen …
Die Autoren vernachlässigen jedoch zu erwähnen, dass Puusepp 1910 selbst Operationen an den Gehirnen dreier geisteskranker Patienten durchgeführt hat, indem er den Kortex zwischen den Frontal- und Parietallappen durchtrennte. Er hatte diese Versuche wegen unbefriedigender Ergebnisse aufgegeben, und diese Erfahrung war wahrscheinlich der Auslöser für die Beschimpfungen, die in dem Artikel von 1912 gegen Burckhardt gerichtet wurden. Im Jahr 1937 war Puusepp trotz seiner früheren Kritik an Burckhardt zunehmend davon überzeugt, dass die Psychochirurgie eine sinnvolle medizinische Maßnahme für geistig gestörte Menschen sein könnte. In den späten 1930er Jahren arbeitete er eng mit dem neurochirurgischen Team des Racconigi-Krankenhauses in der Nähe von Turin zusammen, um es zu einem frühen und einflussreichen Zentrum für die Einführung der Leukotomie in Italien zu machen.
EntwicklungBearbeiten

Die Leukotomie wurde erstmals 1935 unter der Leitung des portugiesischen Neurologen (und Erfinder des Begriffs Psychochirurgie) António Egas Moniz durchgeführt. Moniz, der sich seit Anfang der 1930er Jahre für psychiatrische Erkrankungen und deren somatische Behandlung interessierte, sah offenbar in der Entwicklung eines chirurgischen Eingriffs am Gehirn als Mittel zur Behandlung psychischer Erkrankungen eine neue Chance zur Anerkennung.
FrontallappenBearbeiten
Die Quelle der Inspiration für Moniz‘ Entscheidung, die Psychochirurgie zu wagen, ist durch widersprüchliche Aussagen von Moniz und anderen sowohl zur gleichen Zeit als auch im Nachhinein getrübt worden. In der traditionellen Darstellung wird die Frage, warum Moniz die Frontallappen ins Visier nahm, mit einem Verweis auf die Arbeit des Yale-Neurowissenschaftlers John Fulton und, besonders dramatisch, auf einen Vortrag, den Fulton zusammen mit seinem jüngeren Kollegen Carlyle Jacobsen auf dem Zweiten Internationalen Neurologenkongress 1935 in London hielt, beantwortet. Fultons Hauptforschungsgebiet waren die kortikalen Funktionen von Primaten, und er hatte in den frühen 1930er Jahren in Yale das erste neurophysiologische Labor für Primaten in Amerika eingerichtet. Auf dem Kongress von 1935 präsentierten Fulton und Jacobsen in Anwesenheit von Moniz zwei Schimpansen namens Becky und Lucy, bei denen eine Frontallappenektomie durchgeführt worden war und die daraufhin ihr Verhalten und ihre intellektuellen Funktionen verändert hatten. Laut Fultons Bericht über den Kongress erklärten sie, dass beide Tiere, insbesondere Becky, die emotionalere der beiden, vor der Operation „Frustrationsverhalten“ zeigten, d. h. sie hatten Wutanfälle, bei denen sie sich auf dem Boden wälzten und ihren Kot absetzten, wenn sie aufgrund ihrer schlechten Leistungen bei einer Reihe von Versuchsaufgaben nicht belohnt wurden. Nach der chirurgischen Entfernung ihrer Frontallappen änderte sich das Verhalten der beiden Primaten deutlich, und Becky war in einem solchen Maße beruhigt, dass Jacobsen anscheinend sagte, es sei, als sei sie einem „Glückskult“ beigetreten. Während des Frage- und Antwortteils des Vortrags soll Moniz Fulton „aufgeschreckt“ haben, indem er sich erkundigte, ob dieses Verfahren auf menschliche Versuchspersonen mit psychischen Erkrankungen ausgedehnt werden könnte. Fulton gab an, er habe geantwortet, dass dies zwar theoretisch möglich sei, aber für die Anwendung am Menschen sicherlich „zu gewaltig“ sei.

Dass Moniz nur drei Monate nach dem Kongress mit seinen Leukotomie-Experimenten begann, hat die offensichtliche kausale Beziehung zwischen dem Vortrag von Fulton und Jacobsen und der Entschlossenheit des portugiesischen Neurologen, die Frontallappen zu operieren, verstärkt. Fulton, der manchmal als Vater der Lobotomie bezeichnet wird, konnte später als Autor dieses Berichts feststellen, dass die Technik tatsächlich in seinem Labor entstand. Der Harvard-Neurologe Stanley Cobb bestätigte diese Version der Ereignisse und bemerkte 1949 in seiner Präsidentenrede vor der American Neurological Association, dass „selten in der Geschichte der Medizin eine Laborbeobachtung so schnell und dramatisch in ein therapeutisches Verfahren umgesetzt wurde“. Fultons Bericht, der zehn Jahre nach den beschriebenen Ereignissen verfasst wurde, findet jedoch keine Bestätigung in den historischen Aufzeichnungen und hat wenig Ähnlichkeit mit einem früheren, unveröffentlichten Bericht, den er über den Kongress geschrieben hatte. In diesem früheren Bericht erwähnte er einen beiläufigen, privaten Austausch mit Moniz, aber es ist wahrscheinlich, dass die offizielle Version ihres öffentlichen Gesprächs, die er verbreitete, ohne Grundlage ist. Moniz gab nämlich an, dass er die Operation bereits einige Zeit vor seiner Reise nach London im Jahr 1935 konzipiert und seinem jüngeren Kollegen, dem jungen Neurochirurgen Pedro Almeida Lima, bereits 1933 vertraulich von seiner psychochirurgischen Idee erzählt hatte. Die traditionelle Darstellung übertreibt die Bedeutung von Fulton und Jacobsen für Moniz‘ Entscheidung, die Frontallappenchirurgie zu initiieren, und lässt die Tatsache außer Acht, dass eine ausführliche Reihe von neurologischen Forschungsergebnissen, die zu dieser Zeit aufkamen, Moniz und anderen Neurologen und Neurochirurgen nahelegten, dass eine Operation an diesem Teil des Gehirns signifikante Persönlichkeitsveränderungen bei psychisch Kranken bewirken könnte.
Da die Frontallappen seit dem späten 19. Jahrhundert Gegenstand wissenschaftlicher Untersuchungen und Spekulationen waren, mag Fultons Beitrag zwar als Quelle intellektueller Unterstützung gedient haben, ist aber als Erklärung für Moniz‘ Entschluss, diesen Teil des Gehirns zu operieren, an sich unnötig und unzureichend. Im Rahmen eines evolutionären und hierarchischen Modells der Gehirnentwicklung wurde die Hypothese aufgestellt, dass die Regionen, die mit einer jüngeren Entwicklung verbunden sind, wie das Säugetiergehirn und insbesondere die Frontallappen, für komplexere kognitive Funktionen verantwortlich sind. Diese theoretische Formulierung fand jedoch wenig Unterstützung im Labor, da Experimente aus dem 19. Jahrhundert keine signifikanten Veränderungen im Verhalten von Tieren nach einer chirurgischen Entfernung oder elektrischen Stimulation der Frontallappen ergaben. Dieses Bild des so genannten „stummen Lappens“ änderte sich in der Zeit nach dem Ersten Weltkrieg mit der Veröffentlichung klinischer Berichte von ehemaligen Soldaten, die ein Hirntrauma erlitten hatten. Die Verfeinerung der neurochirurgischen Techniken erleichterte auch die zunehmenden Versuche, Hirntumore zu entfernen, fokale Epilepsie beim Menschen zu behandeln und führte zu einer präziseren experimentellen Neurochirurgie im Tierversuch. Es wurden Fälle berichtet, in denen psychische Symptome nach der chirurgischen Entfernung von erkranktem oder geschädigtem Hirngewebe gelindert werden konnten. Die Häufung medizinischer Fallstudien über Verhaltensänderungen nach Schädigung der Frontallappen führte zur Formulierung des Begriffs der Witzelsucht, der einen neurologischen Zustand bezeichnete, der durch eine gewisse Ausgelassenheit und Kindlichkeit der Betroffenen gekennzeichnet war. Das Bild der Funktion der Frontallappen, das sich aus diesen Studien ergab, wurde durch die Beobachtung kompliziert, dass neurologische Defizite, die mit der Schädigung eines einzelnen Lappens einhergingen, kompensiert werden konnten, wenn der andere Lappen intakt blieb. Im Jahr 1922 veröffentlichte der italienische Neurologe Leonardo Bianchi einen detaillierten Bericht über die Ergebnisse bilateraler Lobektomien bei Tieren, der die Behauptung untermauerte, dass die Frontallappen sowohl für die intellektuellen Funktionen unerlässlich sind als auch dass ihre Entfernung zum Zerfall der Persönlichkeit des Probanden führt. Diese Arbeit war zwar einflussreich, wurde aber aufgrund von Mängeln in der Versuchsanordnung auch kritisiert.
Die erste beidseitige Lobektomie beim Menschen wurde 1930 von dem amerikanischen Neurochirurgen Walter Dandy durchgeführt. Der Neurologe Richard Brickner berichtete 1932 über diesen Fall und stellte fest, dass der Empfänger, der als „Patient A“ bezeichnet wurde, zwar eine Abstumpfung des Affekts erfuhr, aber keine offensichtliche Beeinträchtigung der intellektuellen Funktionen erlitten hatte und zumindest für den zufälligen Beobachter völlig normal erschien. Brickner schloss daraus, dass „die Frontallappen keine ‚Zentren‘ für den Intellekt sind“. Diese klinischen Ergebnisse wurden bei einer ähnlichen Operation, die 1934 von dem Neurochirurgen Roy Glenwood Spurling durchgeführt und von dem Neuropsychiater Spafford Ackerly berichtet wurde, wiederholt. Mitte der 1930er Jahre erreichte das Interesse an der Funktion des Frontallappens einen Höhepunkt. Dies spiegelte sich auf dem Neurologenkongress 1935 in London wider, der im Rahmen seiner Beratungen „ein bemerkenswertes Symposium … über die Funktionen der Frontallappen“ veranstaltete. Den Vorsitz führte Henri Claude, ein französischer Neuropsychiater, der zu Beginn der Sitzung einen Überblick über den Stand der Forschung zu den Frontallappen gab und zu dem Schluss kam, dass „die Veränderung der Frontallappen die Persönlichkeit der Probanden tiefgreifend verändert“. Das parallel stattfindende Symposium enthielt zahlreiche Beiträge von Neurologen, Neurochirurgen und Psychologen, darunter einen von Brickner, der Moniz sehr beeindruckte und in dem erneut der Fall von „Patient A“ beschrieben wurde. Die Arbeit von Fulton und Jacobsen, die in einer anderen Sitzung der Konferenz über experimentelle Physiologie vorgestellt wurde, war bemerkenswert, da sie Tier- und Humanstudien über die Funktion des Frontallappens miteinander verband. Zum Zeitpunkt des Kongresses von 1935 standen Moniz also immer mehr Forschungsergebnisse über die Rolle der Frontallappen zur Verfügung, die weit über die Beobachtungen von Fulton und Jacobsen hinausgingen.
Moniz war in den 1930er Jahren auch nicht der einzige Mediziner, der Eingriffe in Erwägung zog, die direkt auf die Frontallappen abzielten. Obwohl Ärzte und Neurologen wie William Mayo, Thierry de Martel, Richard Brickner und Leo Davidoff die Hirnchirurgie letztlich als zu risikoreich ablehnten, hatten sie bereits vor 1935 mit dem Gedanken gespielt. Inspiriert von Julius Wagner-Jaureggs Entwicklung der Malariatherapie zur Behandlung allgemeiner Lähmungen bei Geisteskranken berichtete der französische Arzt Maurice Ducosté 1932, dass er 5 ml Malaria-Blut durch Bohrlöcher im Schädel direkt in die Frontallappen von über 100 paretischen Patienten injiziert hatte. Er behauptete, dass die injizierten Paretiker Anzeichen einer „unbestreitbaren geistigen und körperlichen Besserung“ zeigten und dass die Ergebnisse bei psychotischen Patienten, die sich dem Verfahren unterzogen, ebenfalls „ermutigend“ waren. Die experimentelle Injektion von fieberauslösendem Malaria-Blut in die Frontallappen wurde in den 1930er Jahren auch von Ettore Mariotti und M. Sciutti in Italien und Ferdière Coulloudon in Frankreich durchgeführt. In der Schweiz hatte der Neurochirurg François Ody fast zeitgleich mit dem Beginn des Leukotomieprogramms von Moniz den gesamten rechten Frontallappen eines katatonischen schizophrenen Patienten entfernt. In Rumänien wurde Odys Verfahren von Dimitri Bagdasar und Constantinesco übernommen, die am Zentralkrankenhaus in Bukarest arbeiteten. Ody, der die Veröffentlichung seiner eigenen Ergebnisse mehrere Jahre hinauszögerte, tadelte Moniz später dafür, dass er behauptete, Patienten durch Leukotomie geheilt zu haben, ohne abzuwarten, ob eine „dauerhafte Remission“ eingetreten war.
Neurologisches ModellBearbeiten
Die theoretischen Grundlagen von Moniz‘ Psychochirurgie entsprachen weitgehend denen des neunzehnten Jahrhunderts, die Burckhardt bei seiner Entscheidung, Materie aus den Gehirnen seiner Patienten zu entfernen, zugrunde gelegt hatten. Obwohl Moniz in seinen späteren Schriften sowohl auf die Neuronentheorie von Ramón y Cajal als auch auf den konditionierten Reflex von Iwan Pawlow Bezug nahm, interpretierte er diese neuen neurologischen Forschungen im Wesentlichen einfach im Sinne der alten psychologischen Theorie des Assoziationismus. Er unterschied sich jedoch wesentlich von Burckhardt, da er nicht von einer organischen Pathologie im Gehirn der Geisteskranken ausging, sondern davon, dass ihre Nervenbahnen in festen und destruktiven Kreisläufen gefangen waren, die zu „vorherrschenden, zwanghaften Ideen“ führten. Moniz schrieb 1936:
Psychische Störungen müssen … mit der Bildung von Zell-Verbindungs-Gruppierungen zusammenhängen, die mehr oder weniger fest werden. Die Zellkörper können ganz normal bleiben, ihre Zylinder weisen keine anatomischen Veränderungen auf; aber ihre vielfachen Verbindungen, die bei normalen Menschen sehr variabel sind, können mehr oder weniger feste Anordnungen haben, die mit hartnäckigen Ideen und Delirien in bestimmten krankhaften psychischen Zuständen in Verbindung stehen werden.
Für Moniz war es „zur Heilung dieser Patienten“ notwendig, „die mehr oder weniger festen Anordnungen der zellulären Verbindungen zu zerstören, die im Gehirn existieren, und insbesondere diejenigen, die mit den Frontallappen zusammenhängen“, und so ihre festen pathologischen Gehirnschaltungen zu entfernen. Moniz glaubte, dass sich das Gehirn funktionell an eine solche Verletzung anpassen würde. Anders als die Position Burckhardts war sie nach dem damaligen Wissensstand und der damaligen Technologie nicht falsifizierbar, da das Fehlen eines bekannten Zusammenhangs zwischen physischer Hirnpathologie und Geisteskrankheit seine These nicht widerlegen konnte.
Erste LeukotomienBearbeiten
Egas Moniz (1937)
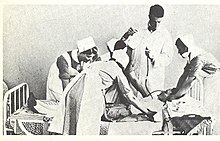
Am 12. November 1935 begann Moniz im Krankenhaus Santa Marta in Lissabon mit der ersten einer Reihe von Operationen an den Gehirnen psychisch Kranker. Die ersten Patienten, die für die Operation ausgewählt wurden, wurden vom medizinischen Direktor des Lissabonner Miguel Bombarda Mental Hospital, José de Matos Sobral Cid, zur Verfügung gestellt. Da Moniz keine Ausbildung in Neurochirurgie besaß und seine Hände durch Gicht verkrüppelt waren, wurde der Eingriff unter Vollnarkose von Pedro Almeida Lima durchgeführt, der Moniz zuvor bei seinen Forschungen zur zerebralen Angiographie unterstützt hatte. Ziel war es, einige der langen Fasern zu entfernen, die die Frontallappen mit anderen wichtigen Gehirnzentren verbinden. Zu diesem Zweck wurde beschlossen, dass Lima ein Trepanationseingriff an der Seite des Schädels vornehmen und anschließend Ethanol in die „subkortikale weiße Substanz des präfrontalen Bereichs“ injizieren sollte, um die Verbindungsfasern oder Assoziationsbahnen zu zerstören und eine „frontale Barriere“ zu schaffen, wie Moniz es nannte. Nach Abschluss der ersten Operation betrachtete Moniz diese als erfolgreich und erklärte die Patientin aufgrund der gelinderten Depression für „geheilt“, obwohl sie nie aus der psychiatrischen Klinik entlassen wurde. Moniz und Lima behielten diese Methode der Alkoholinjektion in die Frontallappen bei den nächsten sieben Patienten bei, aber nachdem sie bei einigen Patienten mehrere Injektionen vornehmen mussten, um ein ihrer Meinung nach günstiges Ergebnis zu erzielen, änderten sie die Art und Weise, wie sie die Frontallappen schneiden wollten. Beim neunten Patienten führten sie ein chirurgisches Instrument namens Leukotom ein, eine Kanüle mit einer Länge von 11 Zentimetern und einem Durchmesser von 2 Zentimetern. An einem Ende befand sich eine einziehbare Drahtschlaufe, die, wenn sie gedreht wurde, eine kreisförmige Läsion von 1 cm Durchmesser in der weißen Substanz des Frontallappens erzeugte. In der Regel wurden sechs Läsionen in jeden Lappen geschnitten, aber wenn sie mit den Ergebnissen unzufrieden waren, konnte Lima mehrere Eingriffe vornehmen, die jeweils mehrere Läsionen im linken und rechten Frontallappen erzeugten.
Bis zum Abschluss dieser ersten Serie von Leukotomien im Februar 1936 hatten Moniz und Lima zwanzig Patienten operiert, wobei zwischen den einzelnen Eingriffen durchschnittlich eine Woche lag; Moniz veröffentlichte seine Ergebnisse im März desselben Jahres in großer Eile. Die Patienten waren zwischen 27 und 62 Jahre alt, zwölf waren weiblich und acht männlich. Bei neun der Patienten wurde eine Depression, bei sechs eine Schizophrenie, bei zwei eine Panikstörung und bei je einem eine Manie, Katatonie und manisch-depressive Störung diagnostiziert, wobei Angst und Unruhe die wichtigsten Symptome waren. Die Dauer der Erkrankung vor dem Eingriff reichte von vier Wochen bis zu 22 Jahren, wobei alle bis auf vier Patienten seit mindestens einem Jahr erkrankt waren. Die Patienten wurden in der Regel am Tag ihrer Ankunft in der Klinik von Moniz operiert und kehrten innerhalb von zehn Tagen in das Miguel Bombarda Mental Hospital zurück. Eine oberflächliche Nachuntersuchung fand zwischen einer und zehn Wochen nach der Operation statt. Bei jedem der Leukotomie-Patienten wurden Komplikationen beobachtet, darunter: „Erhöhte Temperatur, Erbrechen, Blasen- und Darminkontinenz, Durchfall und Augenprobleme wie Ptosis und Nystagmus sowie psychologische Auswirkungen wie Apathie, Akinesie, Lethargie, zeitliche und örtliche Desorientierung, Kleptomanie und abnormes Hungergefühl“. Moniz behauptete, dass diese Wirkungen vorübergehend seien, und nach seiner veröffentlichten Bewertung war das Ergebnis für diese ersten zwanzig Patienten, dass sich 35 %, d. h. sieben Fälle, deutlich verbesserten, weitere 35 % etwas verbessert wurden und die restlichen 30 % (sechs Fälle) unverändert blieben. Es gab keine Todesfälle, und er war nicht der Ansicht, dass sich die Situation der Patienten nach der Leukotomie verschlechtert hätte.