Top contributeurs – Sarah Scott et Kim Jackson
- Introduction
- Clinically Relevant Anatomy
- Epidémiologie/Etiologie
- Symptômes du trouble du rythme respiratoire
- Diagnostic différentiel
- Évaluation
- Test de flexion cervicale de Crainio
- Évaluation du trouble du rythme respiratoire (TRS)
- Mesures des résultats
- Interventions de physiothérapie
- Physiothérapie pour le trouble du schéma respiratoire
- Rétraining de la respiration
- Test olfactif
- Vérification de l’angle de Bradcliff
- Interventions psychosociales
- La relaxation corporelle totale et l’hygiène du sommeil
- Exercice et nutrition
- Conclusion
- Physiothérapie pour les douleurs cervicales
Introduction
Respirer avec une mécanique respiratoire normale a un rôle puissant dans le système musculo-squelettique. La mécanique respiratoire joue un rôle clé dans la posture et la stabilisation de la colonne vertébrale. La mécanique respiratoire doit être intacte pour une posture normale et la stabilisation de la colonne vertébrale. Il existe une interaction dynamique entre les principaux muscles de la respiration. Un dysfonctionnement de l’un peut entraîner un dysfonctionnement de l’autre (co-dépendance). Pendant la respiration, il est nécessaire que la colonne cervicale et thoracique soit stabilisée pour que d’autres muscles puissent agir et déplacer les côtes vers le haut ou vers le bas. En cas d’instabilité, la cage thoracique pourrait présenter des altérations mécaniques conduisant à un dysfonctionnement respiratoire insuffisant, influençant tous les muscles impliqués tels que le diaphragme, les intercostaux ou les abdominaux en raison de schémas de contraction adaptés basés sur la courbe force-longueur des muscles. Ainsi, on pourrait suggérer que la force d’inspiration et d’expiration pourrait être diminuée chez les patients souffrant de douleurs cervicales.

Les preuves montrent qu’il existe une association entre les douleurs cervicales et la fonction pulmonaire : Une revue systématique, a inclus 68 études, 9 étaient des études d’observation. Les études ont trouvé une différence significative dans les pressions inspiratoires et expiratoires maximales avec la douleur chronique du cou par rapport aux patients asymptomatiques. Les volumes respiratoires étaient plus faibles chez les patients souffrant de cervicalgie chronique. La force et l’endurance musculaires, l’amplitude des mouvements cervicaux, une Pco2 plus basse ont également été trouvées en corrélation significative avec une expansion thoracique réduite et des douleurs cervicales. Respiratory retraining was found to effective in improving some cervical musculoskeletal and respiratory impairment.
See breathing pattern disorders and neck pain
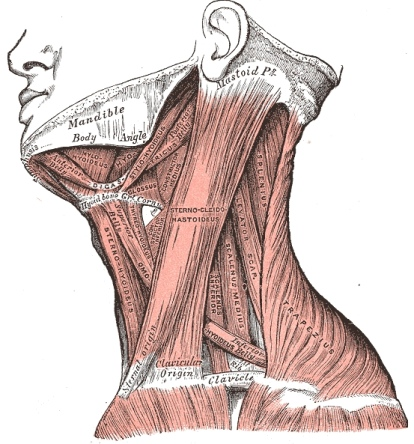
Clinically Relevant Anatomy
The thoracic spine and the interconnected muscles are responsible for normal inspiration and expiration. When breathing becomes harder work or altered the body compensates by recruiting the Cervical Accessory Muscles.
- Scalenes
- Sternocleidomastoid
- Trapezius

The scalenes are invariably active during the inspiratory phase of breathing, even when the increase in lung volume is very small. The sternocleidomastoids are not active during resting breathing but they participate during strong inspiratory efforts.
Epidémiologie/Etiologie
« Un schéma respiratoire désordonné peut être le premier signe que tout va mal, qu’il s’agisse d’un dysfonctionnement mécanique, physiologique ou psychologique » (CliftonSmith & Rowley, 2011)
- 5-11 % dans la population générale
- 30 % chez les asthmatiques
- 83 % chez les personnes souffrant d’anxiété
- 6-10 % des patients qui se présentent chez leur médecin généraliste peuvent avoir un trouble respiratoire sous-jacent
Symptômes du trouble du rythme respiratoire
Les symptômes d’un trouble du rythme respiratoire peuvent être complexes, variables et impliquer des réactions multisystémiques de l’organisme. L’essoufflement est l’un des principaux symptômes d’un TPL, surtout une fois que toute autre pathologie sous-jacente a été écartée. Si un patient est incapable de prendre une inspiration profonde satisfaisante, s’il a la poitrine serrée, s’il a » faim d’air « , s’il soupire, bâille ou tousse & des raclements de gorge. Les signes et symptômes d’une DBP peuvent également inclure des palpitations cardiaques, des douleurs thoraciques, une tachycardie, une pseudo-angine et des modifications sur un ECG. Des signes physiologiques tels que l’atrophie et la faiblesse des muscles respiratoires, l’hypertrophie des muscles accessoires, la « poitrine en tonneau » ou la respiration buccale peuvent également indiquer une DBP. Les symptômes peuvent également inclure :
- Névrologiques – Vertiges, évanouissements, engourdissements & picotements (visage et extrémités), vision floue, maux de tête, détachement de la réalité, confusion, manque de concentration, mauvaise mémoire
- Gastro-intestinaux – Dysphagie, brûlures d’estomac, douleurs épigastriques, reflux, rots, ballonnements, déglutition d’air, SII
- Musculaire – Crampes musculaires, courbatures & douleurs, tremblements, contractions involontaires, serrage de la mâchoire
- Psychologique – Anxiété, crises de panique, phobies, dépression, tension
- Systémique – Faiblesse générale, épuisement, fatigue, léthargie, troubles du sommeil, bouche sèche.
Diagnostic différentiel
Il est important de différencier le trouble du rythme respiratoire et la cervicalgie :
- On a constaté que les patients souffrant de cervicalgie (CNP) présentaient des déficits significatifs dans les performances de force et d’endurance de leurs muscles cervico-scapulothoraciques globaux et locaux par rapport aux patients sains
- On pense que le dysfonctionnement de ces muscles entraîne une réduction des performances respiratoires en partie due au fonctionnement commun du sternocleidomastoïde, du trapèze et du scaleni sur le mouvement cervical et l’inspiration.
- Les états psychologiques (par exemple, l’anxiété, la dépression, la catastrophisation) montrent également des contributions significatives à l’expérience des patients en matière de douleur, de dysfonctionnement respiratoire et cervical
- Il est conseillé aux cliniciens de prendre en compte le fonctionnement respiratoire des patients atteints de CNP ainsi que leur état psychosocial, lors de leur évaluation afin de choisir et d’administrer de manière appropriée des traitements efficaces
Les patients atteints de CNP se sont avérés avoir une performance réduite de leurs muscles cervico-thoraciques globaux et locaux. Le dysfonctionnement de ces muscles est censé entraîner une réduction des performances respiratoires en raison de la fonction commune du sternocleidomastoïde, du trapèze et du scalène sur le mouvement cervical et l’inspiration.
- Revue systématique (16 articles) évaluant la littérature relative à la relation entre lombalgie et troubles respiratoires (DR)
- Une corrélation significative a été observée entre la présence de lombalgie + DR (ex. asthme, dyspnée)
- La littérature indique que les individus souffrant de ces RD particuliers rapportent des taux plus élevés de lombalgie et vice versa
- Par contre, les preuves à l’appui des mécanismes physiques pour expliquer cette association ne sont pas concluantes
La probabilité de rapporter une lombalgie est plus grande pour les patients souffrant d’asthme ou de symptômes similaires à l’asthme par rapport aux patients sans asthme. Vice versa, la survenue de l’asthme est plus importante chez les patients ayant déclaré une lombalgie dans le passé ou au cours de l’année écoulée.
Lors du traitement de la lombalgie chez les patients souffrant de RD ou de symptômes de type asthmatique, une prise en charge adéquate de la RD peut également être importante, ainsi qu’une focalisation optimale du traitement de la lombalgie (voir page sur la lombalgie)
La respiration dysfonctionnelle peut être une focalisation importante dans la rééducation des patients souffrant de symptômes de type asthmatique, en particulier, les conditions stressantes (par exemple, l’exercice) peuvent conduire à la RD pendant la performance sportive.
Les preuves existantes soutiennent la relation entre la DBP et les douleurs lombaires (vertèbres lombaires L1-L5), le dysfonctionnement des muscles locaux et globaux plus haut dans la colonne vertébrale qui aident à la respiration peut contribuer à la PN (vertèbres cervicales C1-C7).

Évaluation
Une revue de la littérature fondée sur des preuves et une évaluation de la littérature et des directives médicales existantes relatives à l’évaluation, à l’intervention et à la gestion globale des troubles musculo-squelettiques (MSK).
En plus de l’examen standard du mouvement et de la force, subjectif et objectif du cou (par exemple, la posture, la respiration, l’amplitude active/passive du mouvement, les tests musculaires manuels)
Bien qu’elle ne soit pas une mesure de la fonction, la douleur a un effet sur la fonction et peut être utilisée comme un outil d’évaluation
Une récente pièce de littérature de Fillingim et al, 2015 impliquée dans cette revue recommande d’évaluer 4 composantes de la douleur symptomatique :
- Intensité de la douleur (par exemple, échelle numérique d’évaluation de la douleur)
- Autres qualités perceptives de la douleur (par exemple, demander au patient de décrire le caractère de la douleur)
- Répartition corporelle de la douleur (par exemple, en utilisant une carte corporelle)
- Caractéristiques temporelles de la douleur (par exemple, en demandant au patient comment la douleur fluctue en fonction de l’activité et du repos, et sur une journée, une semaine ou un mois)
- Les cliniciens envisagent l’utilisation d’une approche basée sur les mécanismes, comme les outils de dépistage de la douleur neuropathique.
- Les tests sensoriels quantitatifs, notamment les diapasons, les monofilaments et les outils d’hyperalgésie au froid pourraient également jouer un rôle clé dans l’évaluation de la douleur d’un patient
- L’évaluation de la douleur doit être combinée à des examens du fonctionnement non seulement physique mais aussi psychosocial.
Test de flexion cervicale de Crainio

Le Cranio-cervical flexion test (CCFT) est un test clinique de l’action anatomique des muscles fléchisseurs cervicaux profonds, le longus capitis, et le colli. Il a évolué pendant 15 ans en tant qu’outil clinique et de recherche et a été conçu en réponse aux recherches indiquant l’importance des fléchisseurs cervicaux profonds dans le soutien de la lordose cervicale et aux observations cliniques de leur déficience avec la NP.
Bien que le test dans le cadre clinique ne fournisse qu’une mesure indirecte de la performance, la validité de construction du CCFT a été vérifiée dans un cadre de laboratoire par une mesure directe (EMG) de l’activité musculaire des fléchisseurs profonds et superficiels.
Ce test particulier peut être adapté et utilisé comme un exercice axé sur l’endurance visant à améliorer le fonctionnement des fléchisseurs cervicaux profonds.
Évaluation du trouble du rythme respiratoire (TRS)
- Tenue de la respiration – Les gens peuvent normalement retenir leur respiration entre 25 et 30 secondes. Si moins de 15 secondes, cela peut signifier une faible tolérance au dioxyde de carbone.
- Test de respiration haut-bas (assis ou couché) – Mains sur la poitrine et le ventre, respirer normalement – qu’est-ce qui bouge en premier ? Qu’est-ce qui bouge le plus ? Recherchez l’expansion latérale et le pivot de la main vers le haut.
- Vague respiratoire – Allongez-vous sur le ventre, respirez normalement, la colonne vertébrale doit se fléchir en forme de vague vers la tête. Les segments qui se lèvent en groupe peuvent représenter des restrictions thoraciques.
- Expansion latérale assise – Placez les mains sur la partie inférieure du thorax et surveillez le mouvement tout en respirant. Rechercher une expansion latérale symétrique.
- Évaluation manuelle du mouvement respiratoire (MARM) – Évaluer et quantifier le schéma respiratoire, en particulier la répartition du mouvement respiratoire entre les parties supérieures et inférieures de la cage thoracique et de l’abdomen dans diverses conditions. C’est une technique manuelle qui, une fois acquise, est pratique, rapide et peu coûteuse.
- Pléthysmographie par induction respiratoire (diamètre thoracique/ventilation pulmonaire) et magnétométrie (mesure de l’expansion de l’abdomen/du thorax)
Pour des questionnaires supplémentaires dans l’évaluation des symptômes et des dysfonctionnements physiques et psychologiques associés à la DBP, voir la page BPD Physiopedia
Vue d’ensemble des mesures de résultats et des procédures pour évaluer un ensemble de facteurs psychosociaux et comportementaux clés qui pourraient être importants dans l’évaluation de la douleur.
Turk et al, 2016 conseillent que la présence de la douleur et de la douleur chronique a un certain nombre de conséquences psychosociales et fonctionnelles dans de multiples domaines de fonctionnement (par exemple, la cognition, l’émotion et le comportement). Comme la douleur chronique persiste dans le temps (+3 mois), chacun de ces domaines aura, à son tour, une incidence sur l’expérience et la déclaration de la douleur et des dysfonctionnements symptomatiques associés.
Mesures des résultats

- Brève Inventaire de la douleur forme courte – (douleur, physique, fonctionnement émotionnel) évaluer l’ampleur de l’effet de la douleur sur le fonctionnement émotionnel/physique
- Questionnaire de Nijmegen- évaluer les symptômes associés aux troubles du schéma respiratoire
- Index d’invalidité du cou – évaluer les activités fonctionnelles et l’effet de la douleur sur le dysfonctionnement
- Échelle de qualité du bien-être -. mettre en relation les mesures des symptômes physiques et mentaux avec les aspects fonctionnels de la vie pour évaluer la qualité globale
Interventions de physiothérapie
Lors de l’évaluation des patients souffrant de douleurs cervicales et d’un trouble du schéma respiratoire, il est important d’établir si la douleur influence le schéma respiratoire, ou si le schéma respiratoire contribue à la douleur mécanique. Cependant, pour élaborer et mettre en œuvre un programme de traitement complet, les deux problèmes doivent être abordés dans la même mesure. Lorsqu’un patient présente une combinaison de douleurs cervicales et de DBP, il est essentiel, en tant que physiothérapeute, d’inclure des objectifs de rééducation pour les deux problèmes.
Comme nous l’avons vu précédemment, il existe de nombreuses évaluations qui peuvent être utilisées pour évaluer la DBP (Nijmegen, test de rétention de la respiration, Breathing Hi-Low Test), la cervicalgie mécanique (force, ROM, » tests spéciaux « ) et des questionnaires couvrant les effets biopsychosociaux de la douleur sur la fonction physique (Brief Pain Inventory Short Form, Neck Disability Index). Une fois qu’une évaluation subjective et objective complète est terminée, et que des mesures de résultats spécifiques sont prises au départ, les interventions de physiothérapie actuellement fondées sur des preuves comprennent :
Physiothérapie pour le trouble du schéma respiratoire
Rétraining de la respiration
- Mettre le patient au courant du schéma respiratoire perturbé.
- Enseigner/encourager la relaxation de la mâchoire, de la partie supérieure de la poitrine, des épaules et du cou (muscles accessoires).
- Rééduire le schéma respiratoire pour utiliser la technique de respiration nasale-abdominale/diaphragmatique.
- Éducation et conseils sur les taux et rythmes respiratoires normaux – au repos et pendant la parole/activité.
Test olfactif
Peut être utilisé pour diagnostiquer un manque bilatéral d’excursion diaphragmatique, chez les patients qui utilisent couramment leurs muscles supérieurs de la poitrine ou accessoires pour respirer. Ce test peut être enseigné à un patient et répété dans le cadre d’un programme de traitement, mais aussi utilisé a pour suivre les progrès du réentraînement musculaire.
Vérification de l’angle de Bradcliff
Pour les patients présentant une hypertonie des muscles abdominaux, une diminution de l’angle xyphocostal (angle normal de 75-90 degrés) peut réduire l’amplitude normale des mouvements du diaphragme, et donc perturber le schéma respiratoire normal. La mesure de cet angle avant le début d’un programme de traitement et les mesures ultérieures au fil du temps peuvent également être utilisées comme mesure des résultats.
Les BPD sont couramment associés à une détresse psychologique – les attaques de panique, l’anxiété et la dépression peuvent toutes être des facteurs contribuant aux troubles respiratoires. Orienter les patients vers des services locaux qui s’occupent de la prise en charge du bien-être psychologique, parallèlement au réentraînement de la musculature respiratoire, peut s’avérer une approche thérapeutique multifacette utile.
La relaxation corporelle totale et l’hygiène du sommeil
Encourager les patients à apprendre une variété de techniques de relaxation mentale et physique qui peuvent aider à combattre le stress et l’anxiété. L’éducation des patients sur les systèmes de réponse au stress ANS et l’augmentation mentale et physique de la tension que le stress ou l’anxiété soutenue peut créer dans le corps peut être un début de conversation utile. Ces informations peuvent ensuite être développées au cours des séances de traitement afin de doter le patient d’un programme d’autogestion du stress quotidien. Ce programme peut inclure la pleine conscience, une pratique qui consiste à se concentrer sur son mode de respiration et à « lâcher » consciemment la tension physique et mentale. Le programme d’éducation devrait également inclure une éducation sur l’hygiène du sommeil et le maintien d’une bonne routine nocturne.
Exercice et nutrition
L’exercice dépend du fonctionnement conjoint des systèmes cardiovasculaire et respiratoire du corps pour augmenter l’oxygène vers les muscles et éliminer le dioxyde de carbone. L’utilisation de l’exercice chez les patients présentant des troubles du schéma respiratoire peut aider à encourager la respiration diaphragmatique. La respiration apicale et l’hyperventilation peuvent utiliser jusqu’à 30 % de la consommation totale d’oxygène, alors que la respiration au repos n’en utilise que 2 %. Il est donc important d’être conscient des symptômes de fatigue associés aux TPL lorsqu’on envisage un programme de traitement.
Toute augmentation de l’activité physique pour la plupart des gens sera bénéfique pour leur santé à long terme – même aussi peu que 2 minutes, 3 fois par jour, peut avoir un impact positif sur le système cardiovasculaire d’une personne ayant une tolérance à l’exercice très limitée. Faire découvrir aux patients, étape par étape, les adaptations cardiovasculaires de leur propre corps (augmentation de la fréquence cardiaque, augmentation du volume courant, sensation d’essoufflement) pendant l’exercice peut également être un point de départ utile, en particulier pour les patients souffrant de DBP liées à l’anxiété ou à la panique. Les conseils nutritionnels jouent également un rôle important dans l’éducation des patients, pour maintenir l’énergie et améliorer la fonction digestive.
En 2014, Bradley et al. ont constaté qu’il existait une association significative entre les troubles du schéma respiratoire et la réduction des scores aux évaluations des mouvements fonctionnels. Les personnes qui présentaient des signes et des symptômes de TPL étaient susceptibles de démontrer un dysfonctionnement accru des mouvements sur l’écran des mouvements fonctionnels. En utilisant des interventions basées sur l’exercice, les physiothérapeutes sont parfaitement positionnés pour encourager à la fois une régulation et un retour à des schémas respiratoires normaux, et l’augmentation de la forme cardiovasculaire globale chez nos patients.
Conclusion
En pratiquant une approche holistique lors de la prise en charge des troubles du schéma respiratoire en combinaison avec une douleur de la colonne cervicale, nous pouvons encourager les patients à optimiser leur schéma respiratoire et le recrutement efficace des muscles respiratoires dans toutes les activités de la vie quotidienne. Les données probantes suggèrent que, bien qu’il n’y ait pas encore de lien de causalité direct entre la cervicalgie et la DBP, être conscient d’un lien potentiel et évaluer les patients en conséquence est la clé de la pratique biopsychosociale. Alors que la physiothérapie continue d’avancer, continuer à encourager l’augmentation de l’activité physique et une prise de conscience personnelle des schémas respiratoires, tant au repos que pendant l’effort, pourrait apporter un bénéfice à de nombreux patients luttant contre les DBP.
Physiothérapie pour les douleurs cervicales
Blanpiedet al, 2017 ont proposé un modèle décrivant les aspects importants de l’examen, du diagnostic et du traitement des patients souffrant de PN ou de PN chronique.

Revue systématique Cochrane (21 essais) évaluant l’efficacité des exercices pour améliorer la douleur, l’incapacité, la fonction, la satisfaction du patient, la qualité de vie et l’effet global perçu chez les adultes atteints de PN.
- Pour la PN chronique, une qualité de preuve modérée soutient l’entraînement de la force cervico-scapulothoracique et des extrémités supérieures pour améliorer la douleur d’un montant modéré à important immédiatement après le traitement et lors du suivi à court terme.
- L’entraînement de l’endurance scapulothoracique et des extrémités supérieures contribue à un léger effet bénéfique sur la douleur immédiatement après le traitement et lors du suivi à court terme.
- Les exercices combinés de renforcement et d’étirement des cervicales, des épaules et des scapulothoraciques varient d’une petite à une grande magnitude d’effet bénéfique sur la douleur au post-traitement immédiat et jusqu’au suivi à long terme, une magnitude moyenne d’effet améliorant la fonction a également été observée au post-traitement immédiat et au suivi à court terme.
- Les exercices de renforcement/stabilisation cervico-scapulothoracique ont contribué à l’amélioration de la douleur perçue et de la fonction lors de l’évaluation à moyen terme.
Il semble y avoir un effet minimal sur la douleur et la fonction du cou lorsque seuls des exercices de type étirement ou endurance sont utilisés pour améliorer la NP et le fonctionnement.
- Perri MA, Halford E. Pain and faulty breathing : a pilot study. Journal of Bodywork and Movement Therapies. 2004 Oct 1;8(4):297-306.
- 2.0 2.1 A. Legrand, E. Schneider, P.A. Gevenois, A. De TroyerEffets respiratoires des muscles scalènes et sternomastoïdes chez l’hommeJ Appl Physiol, 94 (2003), pp. 1467-1472
- Kapreli, E., Vourazanis, E., & Strimpakos, N. (2008). Les douleurs cervicales provoquent un dysfonctionnement respiratoire. Hypothèses médicales, 70(5), 1009-1013. https://doi.org/https://doi.org/10.1016/j.mehy.2007.07.050
- Kapreli, E., Vourazanis, E., & Strimpakos, N. (2008). Les douleurs cervicales provoquent un dysfonctionnement respiratoire. Hypothèses médicales, 70(5), 1009-1013. https://doi.org/https://doi.org/10.1016/j.mehy.2007.07.050
- Kahlaee AH, Ghamkhar L, Arab AM. L’association entre la douleur au cou et la fonction pulmonaire : une revue systématique. American journal of physical medicine & réhabilitation. 2017 Mar 1;96(3):203-10.
- 6,0 6,1 6,2 6,3 6,4 6,5 Clifton Smith, T., & Rowley, J. (2011). Les troubles du schéma respiratoire et la physiothérapie : une inspiration pour notre profession. Physical Therapy Reviews, 16(1), 75-86. https://doi.org/10.1179/1743288X10Y.0000000025
- Courtney, A. C., & Courtney, M. W. (2009). Un mécanisme thoracique de lésion cérébrale traumatique légère due à des ondes de pression de souffle. Hypothèses médicales, 72(1), 76-83. https://doi.org/https://doi.org/10.1016/j.mehy.2008.08.015
- Dimitriadis, Z., Kapreli, E., Strimpakos, N. et Oldham, J. (2013). Faiblesse respiratoire chez les patients souffrant de douleurs cervicales chroniques. Thérapie manuelle, 18(3), pp.248-253.
- Beeckmans, N., Vermeersch, A., Lysens, R., Van Wambeke, P., Goossens, N., Thys, T., Brumagne, S. et Janssens, L. (2016). La présence de troubles respiratoires chez les personnes souffrant de lombalgie : Une revue systématique. Thérapie manuelle, 26, pp.77-86.
- 10,0 10,1 Blanpied, P., Gross, A., Elliott, J. et Devaney, L. (2017). Lignes directrices sur les douleurs cervicales : Revision 2017 : Utilisation des données probantes pour guider la pratique des physiothérapeutes. Journal of Orthopaedic & Sports Physical Therapy, 47(7), pp.511-512.
- 11.0 11.1 Fillingim, R., Loeser, J., Baron, R. et Edwards, R. (2016). Évaluation de la douleur chronique : domaines, méthodes et mécanismes. The Journal of Pain, 17(9), pp.T10-T20.
- Jull, G., O’Leary, S. et Falla, D. (2008). Évaluation clinique des muscles fléchisseurs cervicaux profonds : The Craniocervical Flexion Test. Journal of Manipulative and Physiological Therapeutics, 31(7), pp.525-533.
- Turk, D., Fillingim, R., Ohrbach, R. et Patel, K. (2016). Évaluation de l’impact psychosocial et fonctionnel de la douleur chronique. The Journal of Pain, 17(9), pp.T21-T49.
- 14.0 14.1 14.2 14.3 14.4 Chaitow, L ; Bradley, Dinah ; Gilbert, Christopher. Reconnaître et traiter les troubles respiratoires – Une approche multidisciplinaire ; Elsevier Ltd ; 2e édition ; 2014. Chap. 7.3 pgs 185-196.
- Bradley, Helen ; Esformes, Joseph ; 2014.Breathing Pattern Disorders and Functional Movement ; International Journal of Sports Physical Therapy ; 9(1) : 28-39
- Gross, A., Kay, T.,Paquin, J., Blanchette, S., Lanlonde,P., Christie,T., Dupont, G., Graham, N., Burnie, S., Gelley, G., Goldsmith, C., Forget, M., Hoving, J., Bronfort, G., Santaguida, P. (2015).Exercices pour les troubles mécaniques du cou. Base de données Cochrane de revues systématiques.