La digossina può essere usata in pazienti con insufficienza cardiaca, fibrillazione atriale, flutter atriale e in casi selezionati di tachicardia sopraventricolare parossistica. A causa dei suoi profondi effetti pro-aritmici e la mancanza di dati convincenti per quanto riguarda la morbilità e il beneficio della mortalità, la digossina è stata espulsa ripetutamente dall’arsenale di trattamento. Tuttavia, ha continuato a tornare e viene ancora utilizzata nei pazienti che non ottengono un effetto soddisfacente dalle terapie di prima linea. Inoltre, la digossina è usata frequentemente nel contesto di emergenza per rallentare la frequenza ventricolare durante la tachicardia sopraventricolare (ad esempio la fibrillazione atriale). Poiché la digossina può causare aritmie pericolose per la vita, ogni operatore sanitario deve essere in grado di riconoscere i comuni cambiamenti ECG della digossina e le aritmie.
Effetti della digossina sulla funzione cardiaca ed ECG
La digossina ha effetto inotropo positivo ed effetto cronotropo negativo, il che significa che aumenta la contrattilità ventricolare ma abbassa la frequenza cardiaca. L’effetto inotropo positivo è dovuto all’inibizione dell’adenosina trifosfatasi sodio-potassio (NaK-ATPasi) nel miocardio ventricolare. L’inibizione della Na-K-ATPasi porta ad un aumento della concentrazione intracellulare di sodio, che colpisce lo scambiatore sodio-calcio in modo tale che alla fine la concentrazione intracellulare di calcio aumenta. Questo rende più calcio disponibile per le proteine contrattili che quindi producono contrazioni più forti. L’abbassamento della frequenza cardiaca è dovuto all’aumento dell’attività del nervo vago causato dalla digossina. L’aumento dell’attività del nervo vago diminuisce l’automaticità nel nodo senoatriale (che abbassa la frequenza cardiaca) e rallenta anche la conduzione sul nodo atrioventricolare (AV).
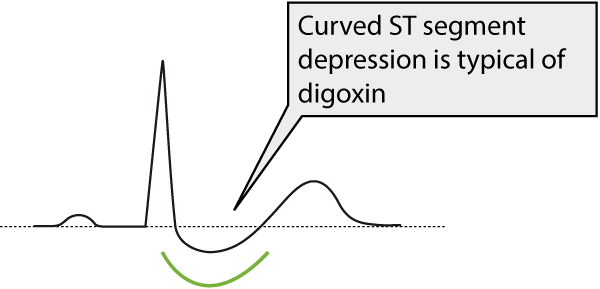
Il reperto ECG più classico è la depressione generalizzata del segmento ST con segmento ST curvo (generalizzato implica che la depressione può verificarsi nella maggior parte delle derivazioni ECG). Fare riferimento alla Figura 1.
Effetti avversi della digossina
L’incidenza di reazioni avverse al farmaco è alta, a causa dello stretto indice terapeutico del farmaco. La digossina è molto pro-aritmica, cioè aumenta la probabilità che si verifichino aritmie. Ciò si spiega con l’aumento dei livelli di calcio intracellulare, che provoca un accorciamento del potenziale d’azione. La digossina accorcia il potenziale d’azione in tutte le cellule cardiache, sia negli atri che nei ventricoli. Questo aumenta l’automaticità nelle cellule con automaticità naturale, ma può anche provocare un’automaticità anormale in cellule che normalmente non presentano automaticità. L’effetto sull’automaticità deve essere distinto dall’effetto sulla conduzione degli impulsi, perché la digossina rallenta la conduzione degli impulsi.
È importante notare che l’associazione tra i cambiamenti ECG e il rischio di aritmia è debole. Quindi, le aritmie possono verificarsi in assenza di cambiamenti ECG e viceversa (cioè i cambiamenti ECG possono essere pronunciati senza che si verifichino aritmie). Livelli plasmatici >2 ng/mL sono considerati un sovradosaggio. Tuttavia, l’aritmia può verificarsi a livelli plasmatici inferiori a 2 ng/mL e le aritmie possono non verificarsi anche a livelli plasmatici più alti. Quindi, la digossina è piuttosto imprevedibile in termini di rischio di aritmia.
L’ipokaliemia potenzia l’effetto della digossina
L’ipokaliemia potenzia sempre gli effetti pro-aritmici della digossina. I livelli di potassio devono sempre essere valutati nei pazienti che usano la digossina ogni volta che cercano l’attenzione medica. Le aritmie possono verificarsi già a livelli plasmatici terapeutici di digossina nell’impostazione di ipopotassiemia.
Aritmie causate dalla digossina
La digossina può causare praticamente tutte le aritmie conosciute. Tuttavia, nessuno dei cambiamenti ECG o delle aritmie è unico alla digossina. Si dovrebbe sempre sospettare la digossina come causa scatenante di un’aritmia (nei pazienti che usano la digossina) se c’è evidenza di un aumento dell’automaticità e di una diminuzione della conduzione degli impulsi. La spiegazione segue:
- L’aumento dell’automaticità si verifica sia negli atri che nei ventricoli. Questo si manifesta inizialmente con battiti prematuri (battiti atriali prematuri o battiti ventricolari prematuri), che sono considerati un segno precoce di sovradosaggio. A livelli plasmatici più alti possono verificarsi tachiaritmie atriali e tachiaritmie ventricolari. La tachicardia giunzionale è meno comune. Aritmie ventricolari generalmente si verificano a più alti livelli di plasma.
- Diminuzione della conduzione degli impulsi può manifestarsi come allungamento dell’intervallo PR, blocco atrioventricolare (AV) (che di solito sono dipendenti dalla frequenza cardiaca) o blocco sinoatriale (SA) (che di solito sono transitori).
Il tipico paziente con overdose di digossina presenterà extrasistoli (battiti prematuri) e vari gradi di blocco AV.
Una forma piuttosto particolare di tachicardia ventricolare può verificarsi nell’intossicazione da digossina, cioè la tachicardia ventricolare bidirezionale. Questo tipo di tachicardia ventricolare presenta un asse elettrico che si sposta da sinistra a destra da un battito all’altro. La figura 2 (Szentpali et al) mostra un esempio di tachicardia ventricolare bidirezionale.

Table 1. Digoxin effects on rhythm and conduction
| Effect on sinoatrial (SA) node | Digoxin enhances Vagus nerve activity which decreases the automaticity in the SA node. |
| P-wave | No clinically significant effect. |
| AV system (AV node, His bundle, Purkinje system) | Digoxin enhances Vagus nerve activity, which slows conduction over the AV node. Digoxin also has a direct effect on AV conduction, by slowing it. This causes prolongation of the PR interval, which is considered a normal finding, unless severely prolonged. Second- and third-degree AV block is evidence of intoxication. Automaticity is increased in the entire AV system (AV node, His bundle, Purkinje fibers). |
| QRS complex | No effect |
| ST segment | ST segment depression with curved appearance (Figure 1). |
| T-wave | The T-wave amplitude typically diminishes. The initial portion of the T-wave may be negative but the latter portion is mostly positive (thus the T-wave may appear biphasic/diphasic). The T-wave may become completely inverted (negative) as well. The latter is more common in overdose. |
| U-wave | Increased amplitude |
| QT (QTc) interval | Shortening of the QT interval occurs at therapeutic doses. |
| Arrhythmia | Digoxin is extremely pro-arrhythmogenic and may cause vritually all known arrhythmias and conduction defects. The arrhythmias/conduction defects that are not caused by digoxin are as follows: second-degree AV block type 2, atrial flutter, bundle branch block. Si dovrebbe essere particolarmente sospettosi se c’è evidenza di un aumento dell’automaticità e di una simultanea diminuzione della conduzione degli impulsi (per esempio blocco AV). I battiti prematuri ventricolari sono l’aritmia più comune. È un marcatore di rischio aumentato di tachicardia ventricolare, ritmo idioventricolare e fibrillazione ventricolare. I battiti ventricolari possono essere unifocali o multifocali. Si verificano comunemente in bigemini o trigemini. I blocchi AV sono anche molto comuni, così come la fibrillazione atriale. |