Outcome of Fetuses With Abnormal Cavum Septi Pellucidi: Experience of a Tertiary Center
George Lucian Zorilaa, Stefania Tudorachea, Elena-Madalina Barbua, Maria-Cristina Comanescua, Razvan-Grigoras Capitanescua, Marius-Cristian Marinasb, Maria Floreaa, Nicolae Cerneaa, Dominic Gabriel Iliescua
aUnità di Diagnosi Prenatale, Dipartimento di Ostetricia e Ginecologia, Ospedale Universitario di Emergency County, Craiova, Romania
bDipartimento di Anatomia, Università di Medicina e Farmacia di Craiova, Romania
cCorresponding Author: Stefania Tudorache, Prenatal Diagnosis Unit, Department of Obstetrics and Gynecology, University Emergency County Hospital, Craiova, Romania
Manuscript accepted for publication December 28, 2016
Short title: Fetuses With Abnormal Cavum Septi Pellucidi
doi: https://doi.org/10.14740/jcgo423w
- Abstract
- Introduction
- Methods
- Results
- Discussion
| Abstract | ▴Top |
Background: Cavum septi pellucidi (CSP) is easily evaluated in the second and third trimester of the pregnancy. La struttura è una caratteristica importante dei piani standard utilizzati per la valutazione morfologica di routine della testa fetale e del sistema nervoso centrale (SNC): piano trans-talamico e trans-ventricolare. La descrizione standard del CSP è una scatola rettangolare anecoica tra due linee iperecogene rappresentate dal septum pellucidum. Gli aspetti patologici sono principalmente rappresentati dall’assenza del suo aspetto normale, che è associato a gravi malformazioni del SNC della linea mediana del cervello come agenesia del corpo calloso, idranencefalia, porencefalia, schizencefalia, oloprosencefalia, syntelencefalia o grave idrocefalia cronica. Altri problemi come l’aumento o la riduzione delle dimensioni del CSP non sono considerati significativi se trovati isolati, anche se l’indagine genetica fetale è suggerita da alcuni autori. L’obiettivo dello studio è stato quello di valutare l’esito dei feti con CSP anormale rilevato mediante ecografia negli ultimi 5 anni, nell’Unità di Diagnosi Prenatale (PDU) del nostro centro terziario.
Metodi: Abbiamo eseguito una revisione retrospettiva dei casi con CSP anormale valutati nella nostra unità terziaria, diagnosticati tra gennaio 2012 e novembre 2016. L’anatomia fetale è stata valutata in tutti i casi seguendo le raccomandazioni delle linee guida internazionali. Nei casi di CSP anormale, sono stati eseguiti un neurosonogramma fetale e una scansione estesa delle anomalie fetali e l’amniocentesi è stata proposta per identificare i disturbi genetici.
Risultati: Un totale di 7.520 casi è stato esaminato morfologicamente e in 36 casi è stato trovato un CSP anomalo. L’assenza di CSP è stata l’osservazione iniziale che ha innescato ulteriori indagini e la diagnosi nei casi con agenesia del corpo calloso (ACC) (sette casi) e displasia septo-ottica (due casi). Nell’idranencefalia o idrocefalia grave, porencefalia, schizencefalia e oloprosencefalia, l’aspetto fortemente malformato del cervello è evidente, e l’assenza di CSP è solo un’osservazione, con meno importanza diagnostica e implicazioni cliniche. L’ACC parziale o totale era principalmente associato a un CSP assente, poiché lo sviluppo di due strutture è fuso. Quasi la metà dei casi totali di CSP anormale (16/36) erano associati a disturbi genetici, la maggior parte dei quali con cariotipo anormale e tutti erano associati all’assenza di CSP. L’allargamento persistente del CSP (4/36 casi) e l’aspetto iperecoico del CSP (1/36) non erano associati ad altre anomalie strutturali o genetiche e lo sviluppo neuromotorio postnatale era normale.
Conclusioni: La valutazione CSP è obbligatoria e gli aspetti normali suggeriscono uno sviluppo normale del mesencefalo. Il test genetico dovrebbe essere offerto specialmente per i casi con CSP assente a causa dell’alta incidenza di disturbi cromosomici. Poiché l’assenza di CSP è associata a gravi disturbi strutturali o genetici, la sua visualizzazione nella seconda metà della gravidanza è obbligatoria per qualsiasi scan di anomalia. L’allargamento e le variazioni di ecogenicità del CSP associano un esito neonatale favorevole. Tuttavia, il follow-up a lungo termine è raccomandato nei neonati e neonati apparentemente normali, in quanto possono sviluppare ultimamente un comportamento psicologico anormale.
Parole chiave: Cavum septi pellucidi; Corpo calloso; Ecografia; Neurosonogramma; Diagnosi prenatale; Sistema nervoso centrale
| Introduzione | ▴Top |
Cavum septi pellucidi (CSP) è una struttura importante, sviluppata insieme al corpo calloso (CC) a partire da 10 settimane di età gestazionale (GA) fino a 18 settimane GA. Si trova al centro del cervello, situato sopra il fornice, tra le due pareti mediali dei ventricoli laterali e sotto il CC. Questa struttura continua posteriormente con il cavum vergae e il limite tra questi due è un piano tra i forami Monroe. La maggior parte degli autori usa il termine CSP per “CSP e Vergae”. Noi ci conformiamo a questo termine e usiamo “CSP” per entrambe le strutture. Il septi pellucidi serve come un’importante stazione di rilancio; le sue più importanti connessioni anatomiche e funzionali delle fibre sono con l’ippocampo e l’ipotalamo.
Il CSP viene abitualmente ripreso dopo 18 settimane gestazionali nelle tre viste obbligatorie della testa fetale ottenute durante l’ecografia fetale. In particolare, oltre alle immagini dei ventricoli e della fossa posteriore, una vista assiale a livello dei talami appaiati produce sia il diametro biparietale che il CSP. Una questione importante per la diagnostica del CSP anormale è quella di non confondere il fornice con il CSP, a causa della loro vicinanza e dell’aspetto relativamente simile. Il CSP normale dovrebbe apparire come una scatola scura a causa del fluido all’interno della cavità, circondata da due linee bianche su entrambi i lati laterali, rappresentati dal septum pellucidum. A livello del fornice, la scatola è divisa da una terza linea sagittale. La differenziazione è di grande importanza, poiché lo sviluppo del fornice non è legato al CC.
Gli aspetti anormali del CSP includono la sua assenza, l’allargamento o l’ecogenicità. L’allargamento normale del CSP è stato standardizzato tra 2 e 4,7 mm (± 2 SD) a 19 – 20 settimane GA e fino a 9 mm come limite superiore a 38 settimane, considerando anche 2 SD. L’allargamento del CSP è stato associato a idrocefalia, traslocazioni cromosomiche e ritardo di crescita. Quando si trova come un’anomalia ecografica isolata, l’esito fetale è favorevole, anche se la valutazione genetica fetale dovrebbe essere offerta. La normale evoluzione del CSP dopo la nascita è la chiusura da cavum vergae a CSP, e solo il 15% di questo spazio è visibile a 6 mesi dalla nascita. Un CSP allargato di più di 1 cm dopo la nascita, e la persistenza di un CSP dopo l’infanzia sono stati descritti come “sottili marcatori di disgenesi cerebrale”, eventualmente associati a disturbi neuropsichiatrici, in particolare la schizofrenia. Pertanto, il follow-up post-partum dei casi con allargamento prenatale del CSP è importante .
L’assenza di CSP nel secondo e terzo trimestre è stata associata a ACC, displasia settopoietica, idranencefalia, porencefalia, schizencefalia, oloprosencefalia, syntelencefalia o idrocefalia cronica grave .
I grandi studi di popolazione prenatale per quanto riguarda le associazioni morfo-genetiche di CSP anormale e i loro tassi sono utili per la consulenza prenatale dei genitori. Data la bassa prevalenza dell’anomalia e la sua eterogeneità, è necessario un gran numero di casi. La nostra serie è una delle più grandi in letteratura, e lo spettro dei nostri dati offre la possibilità di inclusione in più grandi meta-analisi. Il nostro obiettivo è stato quello di riportare l’esito dei casi con qualsiasi aspetto anormale del CSP non conforme ai criteri di normalità, ad esempio l’ecogenicità anormale.
| Metodi | ▴Top |
Le caratteristiche prenatali sono state analizzate retrospettivamente dal database ecografico, su un periodo di 5 anni, tra gennaio 2012 e novembre 2016. I casi sono stati esaminati in un centro terziario – l’Unità di Diagnosi Prenatale (PDU) dell’Ospedale Universitario di Emergency County, Craiova, Romania. L’anatomia fetale è stata valutata in tutti i casi seguendo le raccomandazioni delle linee guida internazionali. Gli esami sono stati eseguiti da ostetriche con interesse speciale in medicina fetale, con un minimo di 2 anni di esperienza in US prenatale. I casi con sospette anomalie che non potevano essere confermate durante l’esame iniziale sono stati invitati per una nuova valutazione. Ogni volta che all’esame US si sospettavano anomalie, due esaminatori esperti hanno studiato il feto per confermare le anomalie. Nei casi di CSP anormale, sono stati eseguiti un neurosonogramma fetale e una scansione estesa delle anomalie fetali e l’amniocentesi è stata proposta per identificare le malattie genetiche. Gli ultrasuoni fetali 2D e 3D sono stati eseguiti in tutti i casi con anomalie del SNC (macchine Voluson 730 Pro US, GE Medical Systems). La post-elaborazione dei volumi acquisiti aveva lo scopo di una migliore visualizzazione delle anomalie o delle caratteristiche associate. Dopo la conferma, la consulenza e la gestione appropriate sono state fornite dal team interdisciplinare (ostetrico, genetista, neonatologo – pediatra, chirurgo pediatrico).
| Risultati | ▴Top |
Durante l’intervallo di tempo, abbiamo esaminato 7.520 gravidanze per scopi morfologici, le malformazioni del SNC sono state trovate in 257 casi, e la principale anomalia era ventricolomegalia (Fig. 1). CSP anormale è stato trovato in 36 casi come segue: l’assenza di CSP è stato trovato in 31 casi (86,1% da anomalie CSP), un CSP allargato è stato misurato in quattro casi (11.1%) e un CSP iperecoico è stato notato in un caso (2,7%).
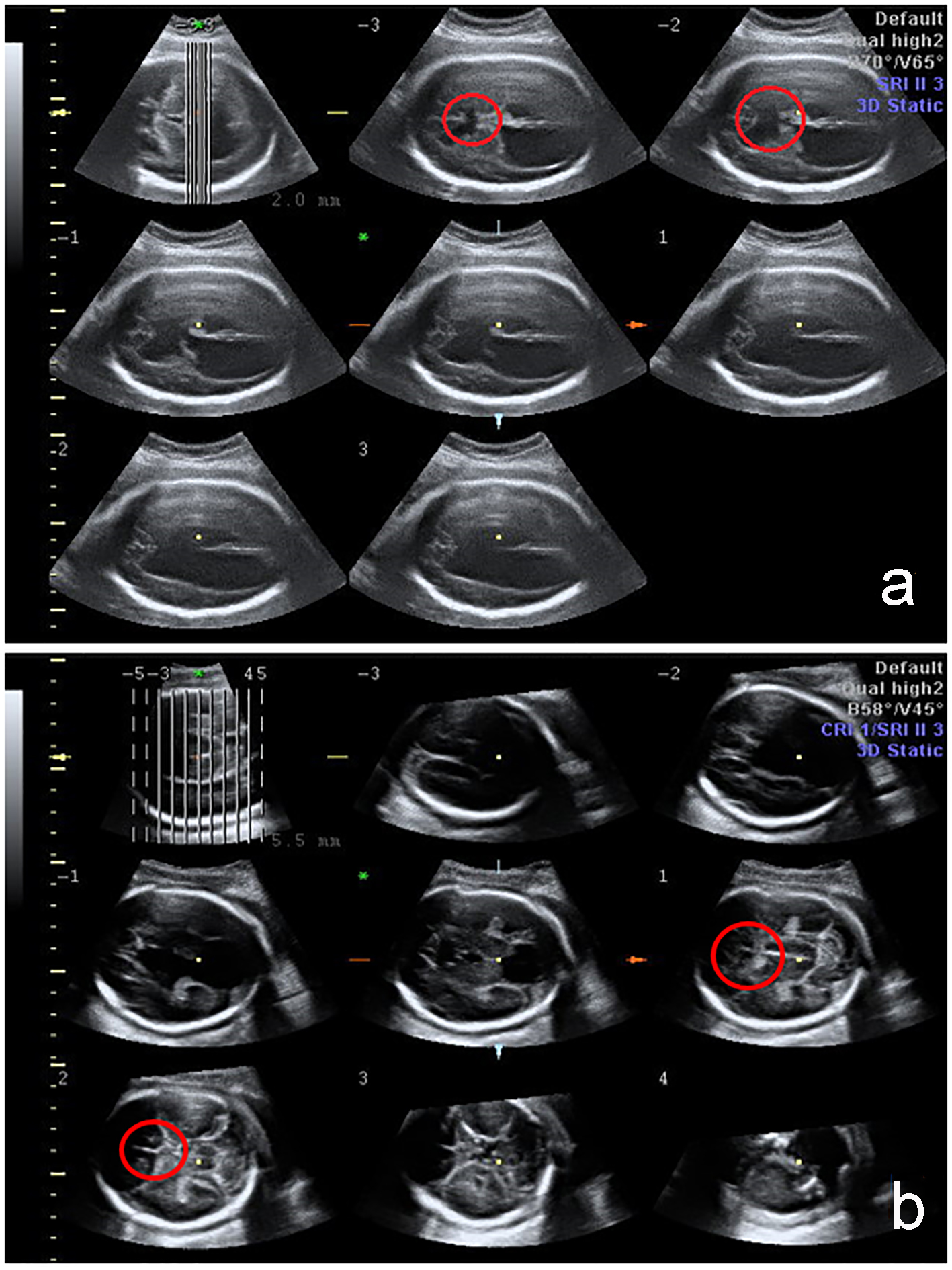
Clicca per l’immagine grande |
Figura 1. Valutazione 3D del SNC fetale con imaging ecografico tomografico (TUI). L’assenza di CSP è indicata dal cerchio rosso nei casi con gravi anomalie cerebrali: oloprosencefalia e schizencefalia. |
Le anomalie del SNC (Fig. 2) associate all’assenza di CSP erano: agenesia del corpo calloso in sette casi (22,5%), oloprosencefalia (HPE) in tre casi (9.6%), syntelencefalia in due casi (6,4%), porencefalia in due casi (6,4%), idrocefalia massiva in cinque casi (16,1%), anencefalia in quattro casi (12,9%), schizencefalia in due casi (6,4%), encefalocele in un caso (3,2%) e displasia septo-ottica in tre casi (9,6%). La malformazione di Dandy-Walker è stata associata a ACC in tre dei sette casi.
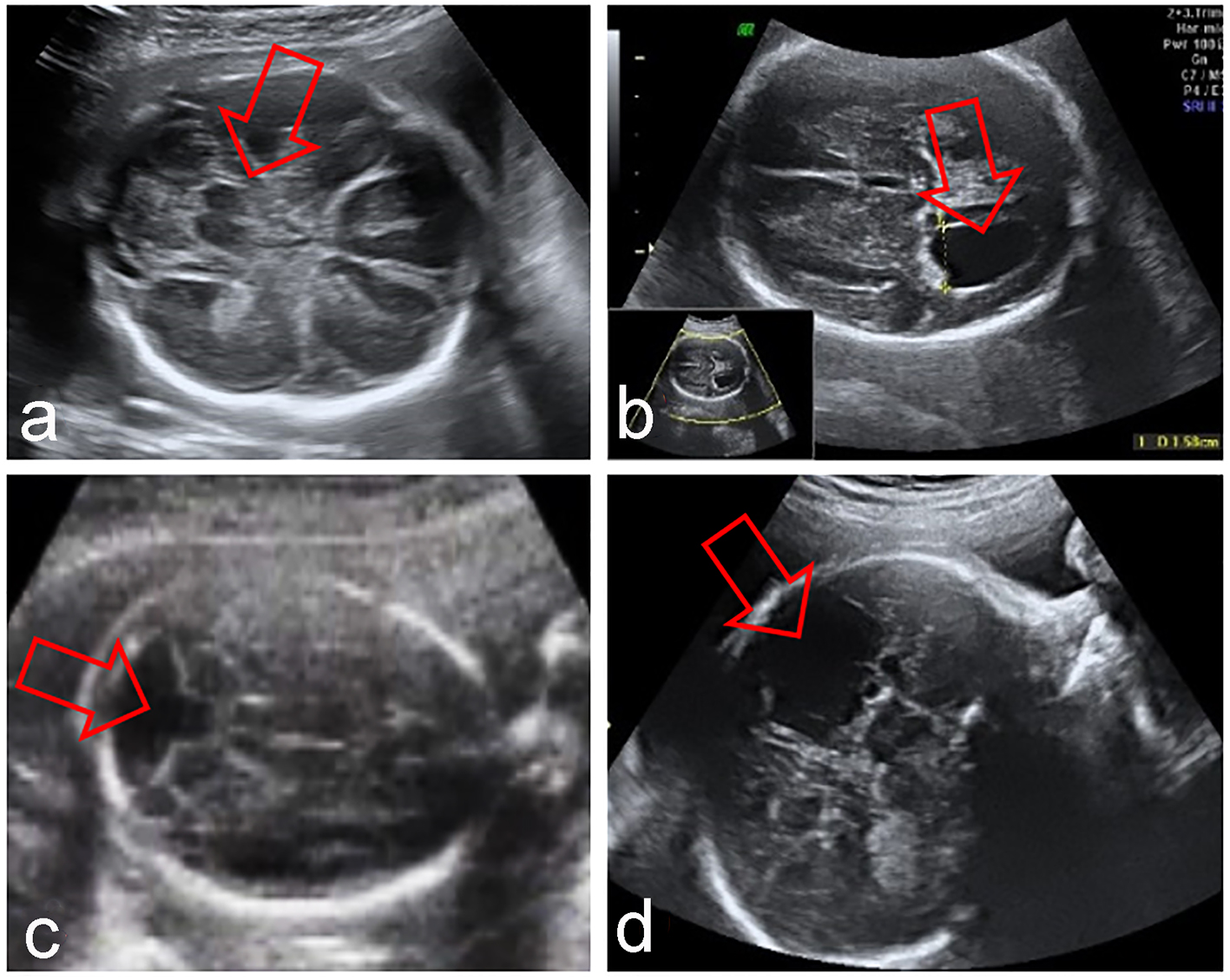
Clicca per l’immagine grande |
Figura 2. Anomalie fetali del SNC associate a CSP assente: syntelencefalia (a), idrocefalia (b), sindrome di Dandy-Walker (c), porencefalia (d). |
In due casi, CSP era assente nelle gravidanze dopo 37 GW (6.4%), al loro ingresso nella nostra unità, come una prima valutazione imagistica prenatale.
Abbiamo considerato un caso di CSP iperecoico come “anormale”, in quanto non soddisfa i normali criteri CSP: “una scatola nera tra due linee bianche”. L’allargamento persistente del CSP (Fig. 3), se consideriamo due deviazioni standard come limite di cut-off, è stato trovato in quattro casi. Tutti loro non avevano altre anomalie strutturali, e i test genetici hanno dato risultati normali.
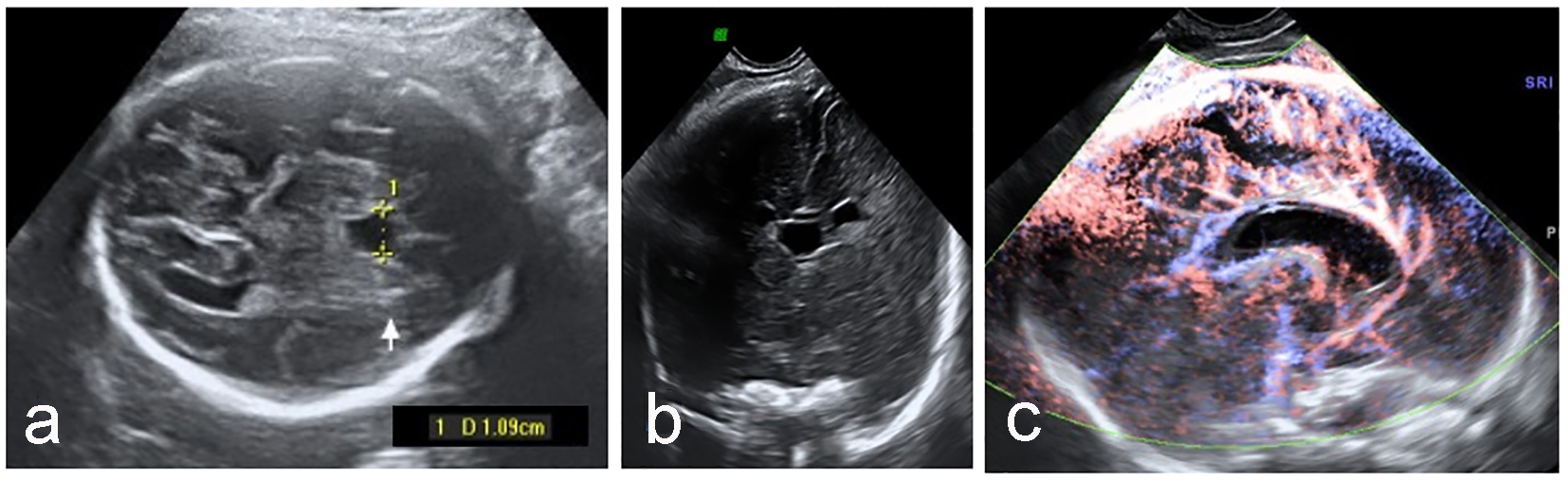
Clicca per immagine grande |
Figura 3. CSP allargato (a) con complesso cerebrale anteriore normale nel piano coronale (b) e arteria pericallosal (c). |
I test genetici erano disponibili in 24 casi di CSP anormale, e disturbi sono stati trovati in 16 casi, tutti associati con CSP assente (Tabella 1). Genetic disorders were found in 16 cases, half of the cases with absence of CSP. Most frequent genetic disorders were trisomies (21,18,13), but we also found other chromosomal alteration, deletions and translocations.
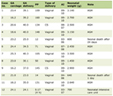 Click to view |
Table 1. Spectrum of CNS Abnormalities and the Associated Abnormalities |
| Discussion | ▴Top |
A normal CSP suggests a normal development of the prozencephalon and may rule out some commonly found CNS structural anomalies. Tre studi ecografici, includendo un totale di 1.024 feti normali, durante il secondo e terzo trimestre, hanno dimostrato che il CSP può essere visualizzato e misurato nel 100% dei feti normali tra 20 e 37 settimane di gestazione.
La chiusura del CSP inizia dalla cavità vaergae posteriore allo spazio reale anteriore del CSP. È stato comunicato che il cavum è presente a termine nell’85% dei casi e nel 15% a 6 mesi dalla nascita. Abbiamo trovato due casi di CSP assente in esami ecografici eseguiti oltre 37 settimane. Questi casi non presentavano anomalie associate. La loro presentazione per l’ecografia fetale è stata la prima durante la gravidanza in corso.
Lo sviluppo del CSP è fortemente legato al corpo calloso, e la maggior parte degli autori ha concluso che il CSP normale equivale al CC normale. Anche se la non visualizzazione del CSP non è sinonimo di agenesia del corpo calloso, queste due entità sono frequentemente associate. Poiché il corpo calloso non viene visualizzato di routine durante la valutazione di base del sistema nervoso centrale all’esame delle anomalie fetali, l’identificazione di un aspetto normale del CSP è di grande importanza nell’individuazione dell’ACC. Tuttavia, il CSP può non essere visualizzato nonostante un CC normale. Poiché l’assenza di CSP è per lo più associata alla ACC, in questi casi il primo passo è quello di valutare lo sviluppo del CC nelle viste assiale, coronale e sagittale e di visualizzare l’arteria pericalosale utilizzando l’indagine Doppler del piano sagittale. La risonanza magnetica e la trattografia sono utili per confermare gli aspetti ecografici. Nel nostro studio, l’assenza di CSP è stata associata a ACC in sette casi (due casi come parziale e cinque come agenesia totale). In quattro di questi casi (57%), anomalie strutturali non-cerebrali sono stati descritti e altre anomalie del SNC sono stati trovati in circa il 42% di tutti i casi. Abbiamo trovato due casi su sette con la sindrome di Dandy-Walker – la maggior parte degli autori ha riportato circa un terzo dei casi e in un caso era presente la spina bifida.
Un’altra importante anomalia che beneficia della visualizzazione CSP è la displasia settico-ottica. In questa condizione, l’unico segno anomalo ecografico prenatale può essere l’assenza di CSP, quindi la valutazione di routine CSP è molto importante per l’individuazione di questi casi, anche se la risonanza magnetica è fondamentale per la conferma della diagnosi. Ci sono stati due casi di sindrome di Morsier (displasia septo-ottica) che hanno associato l’assenza di CSP con CC normale. CSP era assente e una leggera comunicazione tra i corni anteriori ventricolari laterali era presente, mentre il CC era normalmente sviluppato. La condizione è stata confermata dopo il parto e uno di questi casi ha associato una fessura labiale unilaterale. Nell’altro caso è stato trovato un arco aortico destro con dotto arterioso sinistro.
Sono stati disponibili 24/36 esami genetici (campioni citogenetici e molecolari). Disturbi sono stati trovati in 16 casi di CSP anormale, di cui 13 erano cariotipo anormale e gli altri tre erano risultati CGH array molecolare anormale. La valutazione genetica è obbligatoria soprattutto per l’assenza di CSP, essendo il cariotipo e il microarray altamente raccomandati.
La CSP assente può essere associata ad un gran numero di disturbi strutturali come l’oloprosencefalia (HPE), da alobare a lobare, e l’entità più recentemente descritta della sintelencefalia; la displasia septo-ottica (SOD); disgenesi callosa e ipogenesi; idrocefalo cronico grave, tipicamente dalla stenosi dell’acquedotto o dalla malformazione di Chiari II; schizencefalia; porencefalia, idranencefalia; encefalocele basilari; e deficit settale isolato. Nell’idranencefalia, porencefalia, schizencefalia, oloprosencefalia e idrocefalia grave, l’aspetto fortemente mal strutturato del cervello è evidente, e l’anomalia del CSP è solo un’osservazione, ma con meno importanza nella diagnosi e prognosi dei casi.
La reale importanza clinica di un CSP prenatale allargato è sconosciuta, ma è stato sottolineato che questo riscontro deve essere seguito da una ricerca dettagliata di anomalie associate ed è indicata una valutazione postnatale per immagini e sviluppo. La persistenza di un CSP ampio dopo la nascita è stato collegato alla schizofrenia se la sua ampiezza supera i 10 mm, quindi un attento follow-up è necessario in questi casi.
Il CSP iperecogeno non è stato descritto in letteratura fino ad oggi, quindi un attento follow-up del nostro caso isolato è molto importante. Le indagini prenatali estese di questo caso come MRI e test genetici hanno dato risultati normali. The infant had a good progress in the first year.
Conclusions
Absent CSP is a very important CNS malformation marker, and its presence should trigger extended fetal morpho-genetic evaluation. In our experience, almost half of the cases associated genetic disorders and 39% associated structural malformations.
Other aspects as isolated enlargement or hyperechoic CSP need further evaluation in larger studies on a long-term outcome in order to establish their significance, as our cases presented a normal postpartum initial evolution, but the number of these abnormalities communicated in the literature is low.
| ▴Top |
- Linee guida per l’esecuzione di un esame ecografico ostetrico antepartum. J Ultrasound Med. 2003;22(10):1116-1125.
pubmed - Aium Practice Guideline for the performance of obstetric ultrasound examinations. J Ultrasound Med. 2010;29(1):157-166.
pubmed - Filly RA, Cardoza JD, Goldstein RB, Barkovich AJ. Rilevazione delle anomalie del sistema nervoso centrale fetale: un livello pratico di sforzo per un’ecografia di routine. Radiologia. 1989;172(2):403-408.
doi pubmed - Nyberg DA. Raccomandazioni per l’ecografia ostetrica nella valutazione del cranio fetale. Radiologia. 1989;172(2):309-311.
doi pubmed - Gushiken BJ, Goldstein RB. Approccio pratico alla valutazione dell’asse neurale fetale. Semin Roentgenol. 1999;34(1):5-12.
doi - ACOG Practice Bulletin No. 58. Ultrasonografia in gravidanza. Obstet Gynecol. 2004;104(6):1449-1458.
doi - Angtuaco TL. L’imaging ad ultrasuoni delle anomalie del cervello fetale: tre livelli anatomici essenziali. Ultrasound Q. 2005;21(4):287-294.
doi pubmed - Esame sonografico del sistema nervoso centrale fetale: linee guida per l’esecuzione dell'”esame di base” e del “neurosonogramma fetale”. Ultrasuoni Obstet Gynecol. 2007;29(1):109-116.
doi pubmed - Callen PW, Callen AL, Glenn OA, Toi A. Colonne del fornice, da non confondere con il cavum septi pellucidi sulla sonografia prenatale. J Ultrasound Med. 2008;27(1):25-31.
pubmed - Timor-Tritsch E. Ultrasonografia del cervello prenatale, terza edizione. McGraw Hill, 2012; 2:62-65, 3:128, 6:235-244.
- Sherer DM, Sokolovski M, Dalloul M, Santoso P, Curcio J, Abulafia O. Diagnosi prenatale di dilatazione del setto cavale pellucido et vergae. Am J Perinatol. 2004;21(5):247-251.
doi pubmed - Bronshtein M, Weiner Z. Diagnosi prenatale di cava dilatata septi pellucidi et vergae: anomalie associate, diagnosi differenziale, ed esito della gravidanza. Obstet Gynecol. 1992;80(5):838-842.
pubblica - Jou HJ, Shyu MK, Wu SC, Chen SM, Su CH, Hsieh FJ. Misurazione ad ultrasuoni della cavità fetale septi pellucidi. Ultrasuoni Obstet Gynecol. 1998;12(6):419-421.
doi pubmed - Winter TC, Kennedy AM, Byrne J, Woodward PJ. Il cavum septi pellucidi: perché è importante? J Ultrasound Med. 2010;29(3):427-444.
pubmed - Falco P, Gabrielli S, Visentin A, Perolo A, Pilu G, Bovicelli L. Ecografia transaddominale del cavum septum pellucidum in feti normali nel secondo e terzo trimestre di gravidanza. Ecografia Obstet Gynecol. 2000;16(6):549-553.
doi pubmed - Serhatlioglu S, Kocakoc E, Kiris A, Sapmaz E, Boztosun Y, Bozgeyik Z. Misurazione ecografica del cervelletto fetale, cisterna magna, e cavum septum pellucidum in feti normali nel secondo e terzo trimestre di gravidanza. J Clin Ultrasound. 2003;31(4):194-200.
doi pubmed - Paladini D, Pastore G, Cavallaro A, Massaro M, Nappi C. Agenesia del corpo calloso fetale: i segni ecografici cambiano con l’avanzare dell’età gestazionale. Ecografia Obstet Gynecol. 2013;42(6):687-690.
doi pubmed - Mitter C, Prayer D, Brugger PC, Weber M, Kasprian G. In vivo tractography di fibre di associazione fetale. PLoS One. 2015;10(3):e0119536.
doi pubmed - Sarwar M. Il septum pellucidum: normale e anormale. AJNR Am J Neuroradiol. 1989;10(5):989-1005.
pubmed
Questo è un articolo ad accesso aperto distribuito secondo i termini della Creative Commons Attribution-NonCommercial 4.0 International License, che consente l’uso non commerciale illimitato, la distribuzione e la riproduzione su qualsiasi supporto, a condizione che il lavoro originale sia adeguatamente citato.
Journal of Clinical Gynecology and Obstetrics è pubblicato da Elmer Press Inc.