仮性包嚢性黄斑浮腫 (CME) は Irvine-Gass 症候群としても知られており、痛みのない視力低下をもたらし、通常は白内障手術後 4 ~ 6 週間で発症しますが、この合併症のリスク要因はもっと前に特定できることがよくあります。 CMEのリスクが高い患者には、網膜症を伴わない糖尿病患者、網膜症を伴う糖尿病患者(それぞれ相対リスク1.80および6.23)、網膜上膜の既往を持つ患者(RR 5.0)などがある。60)またはぶどう膜炎(RR 2.88)、網膜静脈閉塞症(RR 4.47)を有する患者1
手術前にCMEのリスクが高い患者を教育することは、合併症が起こった場合の患者の困惑を緩和するのに役立つため、重要である。 後嚢破裂や水晶体残留などの特定の術中合併症も、CMEの発生率を高めることが知られています2。
以下は、白内障手術の患者を管理する際に心に留めておくべき真珠です。
術後 CME の病因として、炎症、黄斑部牽引、血管不安定性などが提案されています。 主要な病因は、手術操作の結果、水および硝子体内で制御不能となった炎症性メディエーターであると思われる。 これらのメディエーター(例えば、ロイコトリエンやプロスタグランジン)は血液-水系および血液-網膜のバリアを破壊し、透過性を高めることにつながります3。 CMEの典型的な発症時期は、これらの炎症性メディエーターが前眼部から後眼部に到達するまでの時間に起因している可能性がある。
CMEが疑われるのは、残存屈折異常、角膜浮腫、水晶体位置異常、または後嚢濁化など、白内障手術に関連する他の病因では説明できないVAの低下または変視症が原因です。
目に見える重大なCMEは比較的珍しく、白内障手術後の目の0.1~3.5%に発生します4-6。 視覚的に重要でない黄斑浮腫の方がはるかに一般的です。 OCTで評価した眼の3%から41%、フルオレセイン血管造影で評価した眼の20%から55%に見られます7
患者のVAと症状から、OCT画像の必要性を判断する必要があります。 他の所見がない場合の目のかすみには、注意深い拡張眼底検査と黄斑部OCTが必要である(図1)。 すべての患者に対する定期的な画像診断は、無症状のCMEを特定し、不必要な治療や患者の悩みにつながる可能性があります。
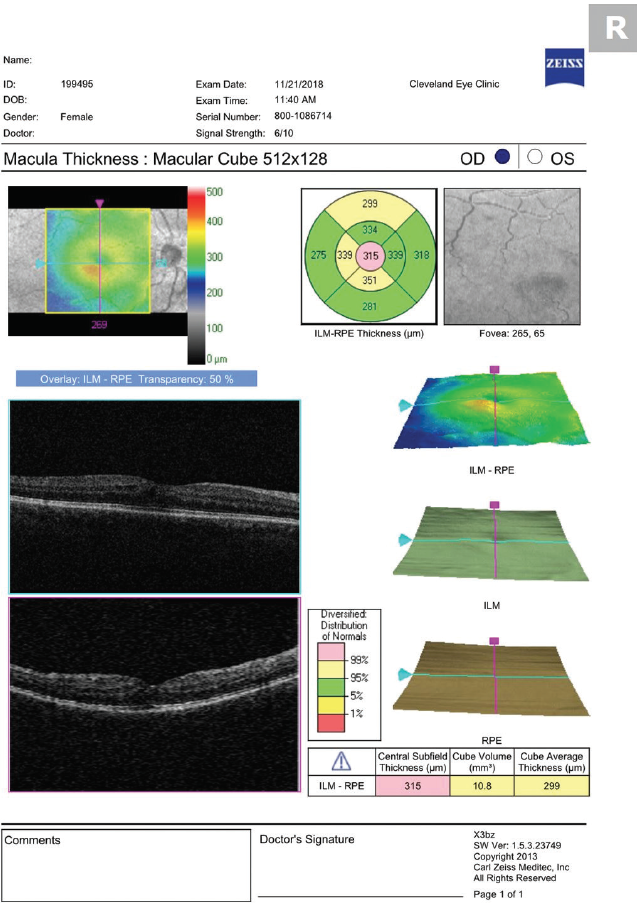
図1.
TREATING CME
CMEの予防または治療の最適な必要性を定義するコンセンサスは存在しません。 白内障手術前の局所的な非ステロイド性抗炎症薬(NSAID)による予防的治療は、術後のCMEの発生率を低下させることが判明した;しかし、発生したCMEの視覚効果は、長期(>3 ヶ月)では重要でなかった。8
最近、デキサメタゾン眼内懸濁液9%(デキシキュ、アイポイント社)が、白内障手術時の虹彩裏への注入についてFDAの承認を得ました。 この製剤は、白内障手術後に発生する炎症に対して安全かつ有効であることが判明しており、術後のステロイド点眼の代替となりうる。9
術後の予防的な局所抗炎症薬は、CMEの発生率を低下させる。 非糖尿病患者における合併症のない白内障手術を含む30の無作為化臨床試験の分析では、術後の局所NSAIDsは術後の局所コルチコステロイドと比較してCMEの発症確率を有意に減少させることが示された。
予防的治療にもかかわらず患者がCMEを発症した場合、その状態は一般的に局所薬で管理可能であることが判明した。 浮腫は多くの場合、数ヶ月の間に自己限定的になりますが、NSAID外用療法はOCTで検出されるCMEの減少に有効で、プラセボと比較して手術後の視力回復を早める可能性があります11。副腎皮質ホルモンとNSAIDの併用は、いずれかの抗炎症薬単独より優れているようです。 ある研究では、3ヶ月間のスネレンVAの平均改善度は、NSAIDを投与された患者で1.6ライン、ステロイドを投与された患者で1.1ライン、併用された患者で3.8ラインだった12
我々の診療では、CMEが消失するまで1日4回使用するプレドニゾロン酢酸1%とケトロラック0.5%を処方し、その後は3週間かけて漸減するようにしています。 漸減は、一緒に仕事をしている網膜グループの勧めに従って行います(1日3回で1週間、1日2回で1週間、その後1日1回で1週間)。 外用療法開始直後にCMEの重症度が悪化しても、心配しないでください。 浮腫の発症が遅れるのと同様に(炎症メディエーターが前眼部から網膜に到達するのに時間がかかるためと推測されます)、薬剤が眼表面から網膜に到達するのにも時間がかかります(図2、3)
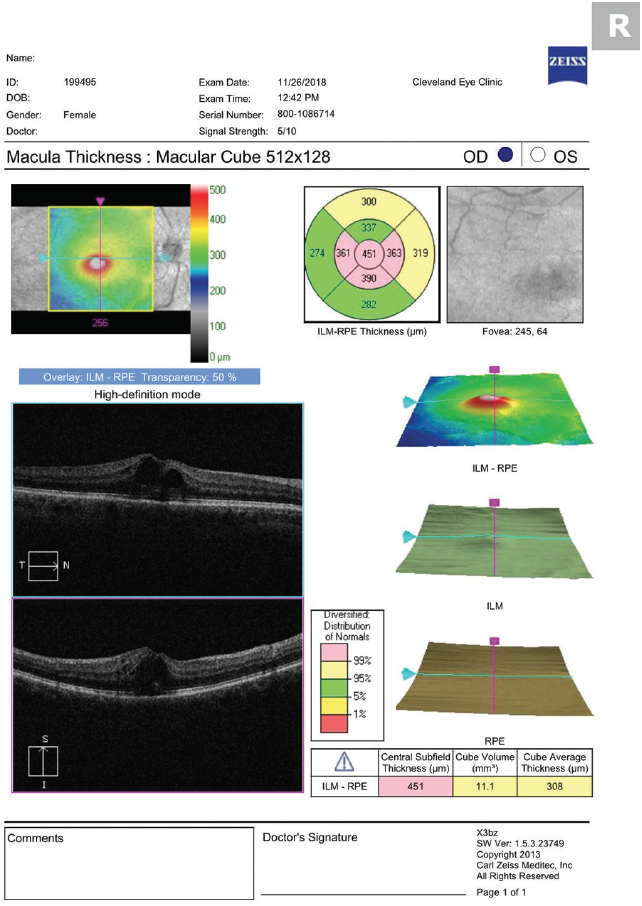
図2. 酢酸プレドニゾロンとケトロラックの1日4回投与開始から5日後に実施したOCTでは、CMEの悪化が確認されました。
再起不能のCMEは、視力回復のためにさらなる介入を必要とすることがよくあります。 局所治療の1ヶ月以内に構造的(OCT所見)および機能的(VA)な改善が見られない場合、網膜専門医への紹介が必要である。 眼周囲ステロイド注射(天王下および眼窩後)は、局所治療に抵抗性のCMEにおいて浮腫を軽減し、VAを改善することが示されている13。眼内ステロイド注射および徐放性眼内インプラントも、慢性CME患者の治療成績を改善した14
抗VEGF注射も慢性CMEの治療に有用であることが示されている。 ある多施設共同レトロスペクティブ研究では、少なくとも1回のベバシズマブ(アバスチン、ジェネンテック社)の硝子体内注射を行った難治性CME患者の72%が、12ヵ月後にVAの改善と平均中心黄斑厚の減少を示したことが明らかになっている15。 例えば、難治性のCMEを解決するために、保持された水晶体を外科的に除去することが必要となる場合がある。 また、硝子体手術は、薬物療法に反応しなかったCMEの視覚的転帰を改善する結果をもたらしました16。
留意点
白内障手術患者の管理では、CMEなどの一般的な合併症を認識し、それらが発見されたときにどのように対処するかを知っておくことが重要です。
要約すると、術前にリスクのある患者(糖尿病、網膜上膜、ぶどう膜炎、網膜静脈閉塞の患者)を特定することです。 また、CMEのリスクを高める可能性のある術中合併症(例:後嚢破裂、水晶体片の保持)にも注意する。 術後ぼやけの他の原因を除外し、CMEを特定するために慎重な拡張検査と黄斑部OCTを実施する。 CMEが治療可能な疾患であることを患者に教育し、安心させる。 NSAIDsとステロイドで局所的に治療し、CMEが治らない場合は網膜専門医に紹介し、さらなる介入を求める。
1.ヘンダーソンBA、キムJY、アメントCS、フェルフィノ・ポンセZK、グラボフスカA、クレマーズSL。 臨床的仮性包茎嚢胞性黄斑浮腫。 発症の危険因子と治療後の持続期間。 J Cataract Refract Surg. 2007;33(9):1550-1558.
2. Kim SJ, Belair ML, Bressler NM, et al. A method of reporting macular edema after cataract surgery using optical coherence tomography.白内障手術後の黄斑浮腫を光干渉断層計で報告する方法。 網膜。 2008;28(6):870-876.
3.ベニタNR、アロヨJG. 仮性包茎性嚢胞性黄斑浮腫(Pseudophakic cystoid macular edema)。 Int Ophthalmol Clin. 2010;50(1):139-153.
4. Powe NR, Schein OD, Gieser SC, et al. Synthesis of the literature on visual acuity and complications following cataract extraction with intraocular lens implantation.(眼内レンズ移植を伴う白内障抜去後の視力と合併症に関する文献の統合)。 白内障患者アウトカム研究チーム。 Arch Ophthalmol. 1994;112(2):239-252.
5. 白内障手術に伴う眼部合併症の有病率および予測因子(米国退役軍人)。 Ophthalmology. クラーク A、モレ N、ング JQ、他。 西オーストラリアにおける 22 年間の白内障手術の合併症における全住民の傾向。 Ophthalmology. また、白内障手術後の嚢胞性黄斑浮腫の発生率は、光干渉断層計を用いて、ぶどう膜炎を有する患者と有さない患者で比較した。 Am J Ophthalmol. 2009;148(1):128-135.
8. Grzybowski A, Kim SJ. 非ステロイド性抗炎症薬で置換されたコルチコステロイド:それは証拠に基づく医療で正当化されますか? J Cataract Refract Surg. 2016;42(3):510-511.
9. Donnenfeld E, Holland E. Dexamethasone intracameral drug-delivery suspension for inflammation associated with cataract surgery: a randomized, placebo-controlled, phase III trial.白内障手術に伴う炎症に対するデキサメタゾン腔内投与懸濁液。 Ophthalmology. 2018;125(6):799-806.
10. Heier JS, Topping TM, Baumann W, et al.急性仮性包嚢性黄斑浮腫の治療におけるケトロラク対プレドニゾロン対併用療法. Ophthalmology. 2000;107(11):2034-2039.
11. キムSJ、ショーンバーガーSD、ソーンJE、エーラスJP、イェS、バクリSJ。 外用非ステロイド性抗炎症薬と白内障手術:米国眼科学会の報告書。 Ophthalmology. 2015;122(11):2159-2168.
12. シェルスタHN、ジャンポールLM. 仮性包茎性嚢胞性黄斑浮腫の薬理療法:2010年最新版。 網膜。 2011;31(1):4-12.
13. 難治性の仮性黄斑浮腫に対するトリアムシノロン硝子体内投与。 Am J Ophthalmol. 2003;135(2):246-249.
14. Bellocq D, Korobelnik JF, Burillon C, et al. Effectiveness and safety of dexamethasone implants for post-surgical macular oedema including Irvine-Gass syndrome: the EPISODIC study. Br J Ophthalmol. 2015;99(7):979-983.
15. Arevalo JF, Maia M, Garcia-Amaris RA, et al; Pan-American Collaborative Retina Study Group. Intravitreal bevacizumab for refractory pseudophakic cystoid macular edema: The Pan-American Collaborative Retina Study Group results. Ophthalmology. 2009;116:1481-1487.
16. Cardone S, et al. The role of pars plana vitrectomy for pseudophakic cystoid macular edema. Invest Ophthalmol Vis Sci. 2003;44(7):3012.

Charles A. Roseman, OD
- Cleveland Eye Clinic, Ohio
- [email protected]
- Financial disclosure: None