Digoxina poate fi utilizată la pacienții cu insuficiență cardiacă, fibrilație atrială, flutter atrial și în cazuri selectate de tahicardie supraventriculară paroxistică. Din cauza efectelor sale proaritmice profunde și a lipsei de date convingătoare în ceea ce privește beneficiul pentru morbiditate și mortalitate, digoxina a fost expulzată în mod repetat din arsenalul de tratament. Cu toate acestea, ea a continuat să revină și este încă utilizată la pacienții care nu obțin un efect satisfăcător prin terapiile de primă linie. Mai mult, digoxina este utilizată frecvent în situații de urgență pentru a încetini frecvența ventriculară în timpul tahicardiei supraventriculare (de exemplu, fibrilația atrială). Deoarece digoxina poate provoca aritmii care pun viața în pericol, fiecare furnizor de asistență medicală trebuie să fie capabil să recunoască modificările ECG comune ale digoxinei și aritmiile.
Efectele digoxinei asupra funcției cardiace și ECG
Digoxina are efect inotrop pozitiv și efect cronotrop negativ, ceea ce înseamnă că îmbunătățește contractilitatea ventriculară, dar scade frecvența cardiacă. Efectul inotropic pozitiv se datorează inhibării adenozin trifosfatazei sodiu-potasiu (NaK-ATPază) din miocardul ventricular. Inhibarea Na-K-ATPazei duce la creșterea concentrației intracelulare de sodiu, care afectează schimbătorul sodiu-calciu astfel încât, în cele din urmă, concentrația intracelulară de calciu crește. Acest lucru face ca mai mult calciu să fie disponibil pentru proteinele contractile care, prin urmare, produc contracții mai puternice. Scăderea frecvenței cardiace se datorează creșterii activității nervului Vagus cauzată de digoxină. Activitatea crescută a Vagusului diminuează automatismul în nodul sinoatrial (ceea ce scade frecvența cardiacă) și, de asemenea, încetinește conducerea peste nodulul atrioventricular (AV).
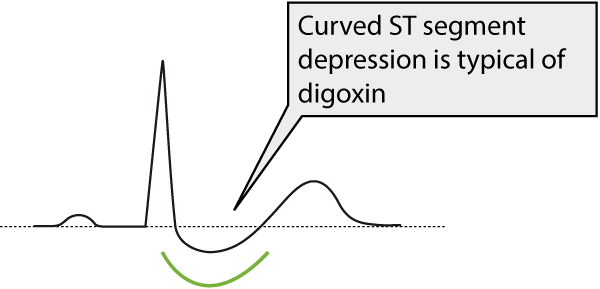
Cea mai clasică constatare ECG este reprezentată de depresiunile generalizate ale segmentului ST cu segmentul ST curbat (generalizat implică faptul că depresiunile pot apărea în majoritatea derivațiilor ECG). Consultați figura 1.
Efecte adverse ale digoxinei
Incidența reacțiilor adverse la medicament este ridicată, datorită indicelui terapeutic îngust al medicamentului. Digoxina este foarte pro-aritmică, ceea ce înseamnă că mărește probabilitatea de apariție a aritmiilor. Acest lucru se explică prin creșterea nivelului de calciu intracelular, care determină o scurtare a potențialului de acțiune. Digoxina scurtează potențialul de acțiune în toate celulele cardiace, atât în atrii, cât și în ventricule. Acest lucru crește automatismul în celulele cu automatism natural, dar poate provoca, de asemenea, un automatism anormal în celulele care în mod normal nu prezintă automatism. Efectul asupra automatismului trebuie distins de efectul asupra conducerii impulsurilor, deoarece digoxina încetinește conducerea impulsurilor.
Este important de reținut că asocierea dintre modificările ECG și riscul de aritmie este slabă. Prin urmare, pot apărea aritmii în absența modificărilor ECG și viceversa (adică modificările ECG pot fi pronunțate fără să apară aritmii). Nivelurile plasmatice >2 ng/mL sunt considerate un supradozaj. Cu toate acestea, aritmia poate apărea la niveluri plasmatice sub 2 ng/mL și aritmiile pot să nu apară chiar și la niveluri plasmatice mai mari. Astfel, digoxina este mai degrabă imprevizibilă în ceea ce privește riscul de aritmie.
Hipokaliemia potențează efectul digoxinei
Hipokaliemia potențează întotdeauna efectele proaritmice ale digoxinei. Nivelul potasiului trebuie întotdeauna evaluat la pacienții care utilizează digoxină ori de câte ori aceștia solicită asistență medicală. Aritmiile pot apărea deja la niveluri plasmatice terapeutice de digoxină în contextul hipopotasemiei.
Aritmiile cauzate de digoxină
Digoxina poate provoca practic toate aritmiile cunoscute. Cu toate acestea, niciuna dintre modificările ECG sau aritmiile nu sunt unice pentru digoxină. Trebuie să se suspecteze întotdeauna digoxina ca fiind declanșatorul unei aritmii (la pacienții care utilizează digoxină) dacă există dovezi de automatism crescut și de diminuare a conducerii impulsurilor. Explicația urmează:
- Automaticitatea crescută apare atât în atrii, cât și în ventricule. Aceasta se manifestă inițial prin bătăi premature (bătăi atriale premature sau bătăi ventriculare premature), care sunt considerate un semn precoce de supradozaj. La niveluri plasmatice mai ridicate pot apărea tahiaritmii atriale și tahiaritmii ventriculare. Tahicardia joncțională este mai puțin frecventă. Aritmiile ventriculare apar în general la niveluri plasmatice mai ridicate.
- Diminuarea conducerii impulsurilor se poate manifesta prin prelungirea intervalului PR, bloc atrioventricular (AV) (care sunt de obicei dependente de frecvența cardiacă) sau bloc sinoatrial (SA) (care sunt de obicei tranzitorii).
Pacientul tipic cu supradozaj de digoxină va prezenta extrasistole (bătăi premature) și diferite grade de bloc AV.
În intoxicația cu digoxină poate apărea o formă destul de particulară de tahicardie ventriculară, și anume tahicardia ventriculară bidirecțională. Acest tip de tahicardie ventriculară prezintă o axă electrică care se deplasează de la stânga la dreapta de la o bătaie la alta. Figura 2 (Szentpali et al) prezintă un exemplu de tahicardie ventriculară bidirecțională.

Table 1. Digoxin effects on rhythm and conduction
| Effect on sinoatrial (SA) node | Digoxin enhances Vagus nerve activity which decreases the automaticity in the SA node. |
| P-wave | No clinically significant effect. |
| AV system (AV node, His bundle, Purkinje system) | Digoxin enhances Vagus nerve activity, which slows conduction over the AV node. Digoxin also has a direct effect on AV conduction, by slowing it. This causes prolongation of the PR interval, which is considered a normal finding, unless severely prolonged. Second- and third-degree AV block is evidence of intoxication. Automaticity is increased in the entire AV system (AV node, His bundle, Purkinje fibers). |
| QRS complex | No effect |
| ST segment | ST segment depression with curved appearance (Figure 1). |
| T-wave | The T-wave amplitude typically diminishes. The initial portion of the T-wave may be negative but the latter portion is mostly positive (thus the T-wave may appear biphasic/diphasic). The T-wave may become completely inverted (negative) as well. The latter is more common in overdose. |
| U-wave | Increased amplitude |
| QT (QTc) interval | Shortening of the QT interval occurs at therapeutic doses. |
| Arrhythmia | Digoxin is extremely pro-arrhythmogenic and may cause vritually all known arrhythmias and conduction defects. The arrhythmias/conduction defects that are not caused by digoxin are as follows: second-degree AV block type 2, atrial flutter, bundle branch block. Trebuie să fim deosebit de suspicioși dacă există dovezi de creștere a automatismului și diminuarea simultană a conducerii impulsurilor (de exemplu, bloc AV). Bătăile premature ventriculare sunt cele mai frecvente aritmii. Este un marker al riscului crescut de tahicardie ventriculară, ritm idioventricular și fibrilație ventriculară. Bătăile ventriculare pot fi unifocale sau multifocale. Ele apar frecvent în bigemini sau trigemini. Blocurile AV sunt, de asemenea, foarte frecvente, la fel ca și fibrilația atrială. |