La începutul secolului XX, numărul pacienților care locuiau în spitalele de boli mintale a crescut semnificativ, în timp ce nu prea era disponibil un tratament medical eficient. Lobotomia a fost una dintre o serie de terapii fizice radicale și invazive dezvoltate în Europa în această perioadă, care a marcat o ruptură cu o cultură psihiatrică a nihilismului terapeutic care prevalase de la sfârșitul secolului al XIX-lea. Noile terapii fizice „eroice” concepute în această epocă experimentală, inclusiv terapia malariei pentru pareza generală a nebunilor (1917), terapia somnului profund (1920), terapia de șoc cu insulină (1933), terapia de șoc cu cardiazol (1934) și terapia electroconvulsivă (1938), au ajutat la impregnarea profesiei de psihiatru, pe atunci moribundă din punct de vedere terapeutic și demoralizată, cu un sentiment reînnoit de optimism în ceea ce privește curabilitatea nebuniei și puterea meseriei lor. Succesul terapiilor de șoc, în ciuda riscului considerabil pe care îl reprezentau pentru pacienți, a contribuit, de asemenea, la acomodarea psihiatrilor la forme tot mai drastice de intervenție medicală, inclusiv lobotomia.
Clinicianul-istoric Joel Braslow susține că, de la terapia malariei până la lobotomie, terapiile psihiatrice fizice „se apropie în spirală din ce în ce mai mult de interiorul creierului”, acest organ ocupând din ce în ce mai mult „centrul scenei ca sursă de boală și loc de vindecare”. Pentru Roy Porter, odinioară decanul de vârstă al istoriei medicale, intervențiile psihiatrice adesea violente și invazive dezvoltate în anii 1930 și 1940 indică atât dorința bine intenționată a psihiatrilor de a găsi un mijloc medical de a ușura suferința numărului mare de pacienți aflați pe atunci în spitalele de psihiatrie, cât și lipsa relativă de putere socială a acelorași pacienți de a se opune intervențiilor din ce în ce mai radicale și chiar nesăbuite ale medicilor de azil. Mulți medici, pacienți și membri ai familiilor din acea perioadă credeau că, în ciuda consecințelor potențial catastrofale, rezultatele lobotomiei erau aparent pozitive în multe cazuri sau, cel puțin, erau considerate ca atare atunci când erau comparate cu alternativa aparentă a instituționalizării pe termen lung. Lobotomia a fost întotdeauna controversată, dar, pentru o perioadă de timp, în cadrul curentului medical dominant, a fost chiar sărbătorită și considerată un remediu legitim de ultimă instanță pentru categorii de pacienți care erau altfel considerați fără speranță. Astăzi, lobotomia a devenit o procedură denigrată, un sinonim al barbariei medicale și un caz exemplar de călcare în picioare a drepturilor pacienților de către medic.
Primele operații de psihochirurgieEdit

Înainte de anii 1930, medici individuali au experimentat rareori operații chirurgicale inedite pe creierul celor considerați nebuni. Mai ales în 1888, psihiatrul elvețian Gottlieb Burckhardt a inițiat ceea ce este considerat în mod obișnuit prima încercare sistematică de psihochirurgie umană modernă. El a operat șase pacienți cronici aflați sub îngrijirea sa la azilul elvețian Préfargier, îndepărtând secțiuni din cortexul lor cerebral. Decizia lui Burckhardt de a opera a fost influențată de trei opinii omniprezente cu privire la natura bolii mintale și la relația acesteia cu creierul. În primul rând, credința că bolile mintale erau de natură organică și reflectau o patologie cerebrală subiacentă; apoi, că sistemul nervos era organizat conform unui model asociaționist care cuprindea un sistem de intrare sau aferentă (un centru senzorial), un sistem de conectare în care avea loc procesarea informațiilor (un centru de asociere) și un sistem de ieșire sau eferentă (un centru motor); și, în cele din urmă, o concepție modulară a creierului prin care facultățile mentale discrete erau conectate la regiuni specifice ale creierului. Ipoteza lui Burckhardt a fost că, prin crearea deliberată de leziuni în regiunile creierului identificate ca centre de asociere, ar putea rezulta o transformare a comportamentului. Conform modelului său, cei bolnavi mintal ar putea experimenta „excitații anormale din punct de vedere calitativ, cantitativ și al intensității” în regiunile senzoriale ale creierului, iar această stimulare anormală ar fi apoi transmisă regiunilor motorii, dând naștere la patologia mentală. Cu toate acestea, el a argumentat că eliminarea materialului din oricare dintre zonele senzoriale sau motorii ar putea da naștere la „tulburări funcționale grave”. În schimb, vizând centrii de asociere și creând un „șanț” în jurul regiunii motorii din lobul temporal, el a sperat să întrerupă liniile lor de comunicare și astfel să amelioreze atât simptomele mentale, cât și experiența de suferință mentală.

Întenționând să amelioreze simptomele celor cu afecțiuni violente și intratabile, mai degrabă decât să efectueze o vindecare, Burckhardt a început să opereze pacienții în decembrie 1888, dar atât metodele sale chirurgicale, cât și instrumentele erau rudimentare, iar rezultatele procedurii au fost, în cel mai bun caz, mixte. A operat în total șase pacienți și, conform propriei sale evaluări, doi dintre ei nu au suferit nicio schimbare, doi pacienți au devenit mai liniștiți, un pacient a suferit convulsii epileptice și a murit la câteva zile după operație, iar un pacient s-a ameliorat. Complicațiile au inclus slăbiciune motorie, epilepsie, afazie senzorială și „surzenie de cuvinte”. Pretinzând o rată de succes de 50 la sută, a prezentat rezultatele la Congresul medical de la Berlin și a publicat un raport, dar reacția colegilor săi medici a fost ostilă și nu a mai făcut alte operații.
În 1912, doi medici stabiliți în Sankt Petersburg, neurologul rus de frunte Vladimir Bekhterev și colegul său estonian mai tânăr, neurochirurgul Ludvig Puusepp, au publicat o lucrare în care au trecut în revistă o serie de intervenții chirurgicale care fuseseră efectuate asupra bolnavilor mintal. Deși, în general, au tratat favorabil aceste încercări, în considerația lor asupra psihochirurgiei, ei au rezervat un dispreț nețărmurit experimentelor chirurgicale ale lui Burckhardt din 1888 și au opinat că este extraordinar ca un medic calificat să poată întreprinde o astfel de procedură nesănătoasă.
Am citat aceste date pentru a arăta nu numai cât de nefondate, ci și cât de periculoase erau aceste operații. Nu ne putem explica cum autorul lor, deținător al unei diplome în medicină, a putut să se determine să le efectueze…
Autorii au omis să menționeze, totuși, că în 1910 Puusepp însuși a efectuat o intervenție chirurgicală pe creierul a trei pacienți bolnavi mintal, secționând cortexul dintre lobii frontal și parietal. El a abandonat aceste încercări din cauza rezultatelor nesatisfăcătoare, iar această experiență a inspirat probabil invectivele adresate lui Burckhardt în articolul din 1912. Până în 1937, Puusepp, în ciuda criticilor sale anterioare la adresa lui Burckhardt, era din ce în ce mai convins că psihochirurgia poate fi o intervenție medicală valabilă pentru persoanele cu tulburări mintale. La sfârșitul anilor 1930, el a colaborat îndeaproape cu echipa de neurochirurgie de la Spitalul Racconigi de lângă Torino pentru a-l stabili ca un centru timpuriu și influent pentru adoptarea leucotomiei în Italia.
DevelopmentEdit

Leucotomia a fost întreprinsă pentru prima dată în 1935 sub conducerea neurologului portughez (și inventatorul termenului de psihochirurgie) António Egas Moniz. Dezvoltând pentru prima dată un interes pentru afecțiunile psihiatrice și tratamentul somatic al acestora la începutul anilor 1930, Moniz se pare că a conceput o nouă oportunitate de recunoaștere în dezvoltarea unei intervenții chirurgicale asupra creierului ca tratament pentru bolile mintale.
Lobii frontaliEdit
Sursa de inspirație pentru decizia lui Moniz de a risca psihochirurgia a fost umbrită de declarațiile contradictorii făcute pe această temă de Moniz și de alții, atât în contemporaneitate, cât și retrospectiv. Narațiunea tradițională abordează întrebarea de ce Moniz a vizat lobii frontali prin referiri la lucrările neurologului John Fulton de la Yale și, cel mai dramatic, la o prezentare pe care Fulton a făcut-o împreună cu colegul său mai tânăr, Carlyle Jacobsen, la cel de-al doilea Congres Internațional de Neurologie care a avut loc la Londra în 1935. Domeniul principal de cercetare al lui Fulton a fost funcția corticală a primatelor și a înființat primul laborator de neurofiziologie a primatelor din America la Yale la începutul anilor 1930. La Congresul din 1935, în prezența lui Moniz, Fulton și Jacobsen au prezentat doi cimpanzei, pe nume Becky și Lucy, care suferiseră lobectomii frontale și modificări ulterioare ale comportamentului și ale funcției intelectuale. Potrivit relatării lui Fulton de la congres, aceștia au explicat că, înainte de operație, ambele animale, și în special Becky, cea mai emotivă dintre cele două, manifestau un „comportament de frustrare” – adică aveau crize de furie care puteau include rostogolirea pe podea și defecarea – dacă, din cauza performanțelor lor slabe la un set de sarcini experimentale, nu erau recompensate. În urma extirpării chirurgicale a lobilor lor frontali, comportamentul ambelor primate s-a schimbat semnificativ, iar Becky s-a liniștit într-o asemenea măsură încât Jacobsen se pare că a declarat că a fost ca și cum s-ar fi alăturat unui „cult al fericirii”. În timpul secțiunii de întrebări și răspunsuri a lucrării, Moniz l-ar fi „speriat” pe Fulton, întrebându-l dacă această procedură ar putea fi extinsă la subiecții umani care suferă de boli mintale. Fulton a declarat că acesta i-a răspuns că, deși posibilă în teorie, era cu siguranță o intervenție „prea formidabilă” pentru a fi folosită pe oameni.

Că Moniz și-a început experimentele cu leucotomia la doar trei luni după congres a întărit relația aparentă de cauză și efect dintre prezentarea lui Fulton și Jacobsen și hotărârea neurologului portughez de a opera lobii frontali. În calitate de autor al acestei relatări, Fulton, care a fost uneori revendicat ca fiind părintele lobotomiei, a putut consemna mai târziu că tehnica și-a avut adevărata origine în laboratorul său. Susținând această versiune a evenimentelor, în 1949, neurologul Stanley Cobb de la Harvard a remarcat, în timpul discursului său prezidențial adresat Asociației Americane de Neurologie, că „rareori în istoria medicinei o observație de laborator a fost transpusă atât de rapid și de dramatic într-o procedură terapeutică”. Cu toate acestea, raportul lui Fulton, redactat la zece ani după evenimentele descrise, nu are nicio coroborare în arhiva istorică și seamănă foarte puțin cu o relatare anterioară nepublicată pe care a scris-o despre congres. În această narațiune anterioară, el a menționat un schimb de replici întâmplător, privat, cu Moniz, dar este probabil ca versiunea oficială a conversației lor publice pe care a promulgat-o să fie lipsită de fundament. De fapt, Moniz a declarat că a conceput operația cu ceva timp înainte de călătoria sa la Londra în 1935, spunându-i în mod confidențial colegului său mai tânăr, tânărul neurochirurg Pedro Almeida Lima, încă din 1933, despre ideea sa psihochirurgicală. Relatarea tradițională exagerează importanța lui Fulton și a lui Jacobsen în decizia lui Moniz de a iniția o intervenție chirurgicală la lobul frontal și omite faptul că un corpus detaliat de cercetări neurologice care a apărut în această perioadă i-a sugerat lui Moniz și altor neurologi și neurochirurgi că o intervenție chirurgicală în această parte a creierului ar putea produce schimbări semnificative de personalitate la bolnavii mintal.
Pentru că lobii frontali făcuseră obiectul unor cercetări și speculații științifice încă de la sfârșitul secolului al XIX-lea, contribuția lui Fulton, deși este posibil să fi funcționat ca sursă de sprijin intelectual, este în sine inutilă și inadecvată ca o explicație a hotărârii lui Moniz de a opera această secțiune a creierului. În cadrul unui model evoluționist și ierarhic de dezvoltare a creierului, se emisese ipoteza că acele regiuni asociate cu o dezvoltare mai recentă, cum ar fi creierul mamiferelor și, mai ales, lobii frontali, erau responsabile pentru funcții cognitive mai complexe. Cu toate acestea, această formulare teoretică a găsit puțin sprijin în laborator, deoarece experimentele din secolul al XIX-lea nu au constatat nicio schimbare semnificativă în comportamentul animalelor în urma îndepărtării chirurgicale sau a stimulării electrice a lobilor frontali. Această imagine a așa-numitului „lob tăcut” s-a schimbat în perioada de după Primul Război Mondial, odată cu apariția rapoartelor clinice ale foștilor militari care suferiseră traume cerebrale. Perfecționarea tehnicilor neurochirurgicale a facilitat, de asemenea, creșterea numărului de încercări de îndepărtare a tumorilor cerebrale, de tratare a epilepsiei focale la om și a dus la o neurochirurgie experimentală mai precisă în studiile pe animale. Au fost raportate cazuri în care simptomele psihice au fost ameliorate în urma îndepărtării chirurgicale a țesutului cerebral bolnav sau deteriorat. Acumularea studiilor medicale de caz privind modificările comportamentale în urma afectării lobilor frontali a dus la formularea conceptului de Witzelsucht, care desemna o afecțiune neurologică caracterizată de o anumită ilaritate și copilărie la cei afectați. Imaginea funcției lobilor frontali care a reieșit din aceste studii a fost complicată de observația că deficitele neurologice care însoțesc afectarea unui singur lob ar putea fi compensate dacă lobul opus rămâne intact. În 1922, neurologul italian Leonardo Bianchi a publicat un raport detaliat cu privire la rezultatele lobectomiilor bilaterale la animale care susținea afirmația că lobii frontali erau atât parte integrantă a funcției intelectuale, cât și că îndepărtarea lor ducea la dezintegrarea personalității subiectului. Această lucrare, deși influentă, nu a fost lipsită de critici din cauza deficiențelor în designul experimental.
Prima lobectomie bilaterală a unui subiect uman a fost efectuată de neurochirurgul american Walter Dandy în 1930. Neurologul Richard Brickner a raportat acest caz în 1932, relatând că beneficiarul, cunoscut sub numele de „Pacientul A”, deși se confrunta cu o estompare a afectului, nu suferise nicio scădere aparentă a funcției intelectuale și părea, cel puțin pentru observatorul ocazional, perfect normal. Brickner a concluzionat din aceste dovezi că „lobii frontali nu sunt „centre” pentru intelect”. Aceste rezultate clinice au fost reproduse într-o operație similară efectuată în 1934 de neurochirurgul Roy Glenwood Spurling și raportată de neuropsihiatrul Spafford Ackerly. Până la jumătatea anilor 1930, interesul pentru funcția lobilor frontali a atins un punct culminant. Acest lucru s-a reflectat în congresul neurologic din 1935 de la Londra, care a găzduit, ca parte a deliberărilor sale, „un simpozion remarcabil … privind funcțiile lobilor frontali”. Grupul a fost prezidat de Henri Claude, un neuropsihiatru francez, care a început sesiunea trecând în revistă stadiul cercetărilor privind lobii frontali și a concluzionat că „modificarea lobilor frontali modifică profund personalitatea subiecților”. Acest simpozion paralel conținea numeroase lucrări ale neurologilor, neurochirurgilor și psihologilor; printre acestea se număra una a lui Brickner, care l-a impresionat foarte mult pe Moniz, care detalia din nou cazul „pacientului A”. Lucrarea lui Fulton și Jacobsen, prezentată într-o altă sesiune a conferinței de fiziologie experimentală, a fost remarcabilă prin faptul că a făcut legătura între studiile pe animale și cele pe oameni privind funcția lobilor frontali. Astfel, la momentul Congresului din 1935, Moniz avea la dispoziție un număr tot mai mare de cercetări privind rolul lobilor frontali, care se extindeau mult dincolo de observațiile lui Fulton și Jacobsen.
Nici Moniz nu a fost singurul practician medical din anii 1930 care a avut în vedere proceduri care vizau direct lobii frontali. Deși, în cele din urmă, au respins chirurgia cerebrală ca fiind prea riscantă, medici și neurologi precum William Mayo, Thierry de Martel, Richard Brickner și Leo Davidoff au avut, înainte de 1935, în vedere această propunere. Inspirat de dezvoltarea de către Julius Wagner-Jauregg a terapiei malariei pentru tratamentul parezei generale a nebunilor, medicul francez Maurice Ducosté a raportat în 1932 că a injectat 5 ml de sânge malariei direct în lobii frontali a peste 100 de pacienți paretici prin găuri practicate în craniu. El a afirmat că pareticii injectați au prezentat semne de „ameliorare mentală și fizică incontestabilă” și că rezultatele pentru pacienții psihotici supuși acestei proceduri au fost, de asemenea, „încurajatoare”. Injectarea experimentală a sângelui malariei care induce febră în lobii frontali a fost, de asemenea, reprodusă în anii 1930 în lucrările lui Ettore Mariotti și M. Sciutti în Italia și ale lui Ferdière Coulloudon în Franța. În Elveția, aproape simultan cu începerea programului de leucotomie al lui Moniz, neurochirurgul François Ody a extirpat întregul lob frontal drept al unui pacient schizofrenic catatonic. În România, procedura lui Ody a fost adoptată de Dimitri Bagdasar și Constantinesco care lucrau la Spitalul Central din București. Ody, care a întârziat publicarea propriilor rezultate timp de mai mulți ani, i-a reproșat mai târziu lui Moniz că a pretins că a vindecat pacienți prin leucotomie fără să aștepte să determine dacă a existat o „remisiune de durată”.
Modelul neurologicEdit
Principiile teoretice ale psihochirurgiei lui Moniz au fost în mare măsură proporționale cu cele din secolul al XIX-lea care au fundamentat decizia lui Burckhardt de a extirpa materia din creierul pacienților săi. Deși în scrierile sale ulterioare Moniz a făcut referire atât la teoria neuronală a lui Ramón y Cajal, cât și la reflexul condiționat al lui Ivan Pavlov, în esență el a interpretat pur și simplu aceste noi cercetări neurologice în termenii vechii teorii psihologice a asociaționismului. Cu toate acestea, el se deosebea semnificativ de Burckhardt prin faptul că nu credea că există vreo patologie organică în creierul bolnavilor mintal, ci mai degrabă că traseele lor neuronale erau prinse în circuite fixe și distructive care duceau la „idei predominante, obsesive”. După cum scria Moniz în 1936:
tulburările mintale trebuie să aibă … o relație cu formarea de grupări celulo-conective, care devin mai mult sau mai puțin fixe. Corpurile celulare pot rămâne cu totul normale, cilindrii lor nu vor avea modificări anatomice; dar legăturile lor multiple, foarte variabile la oamenii normali, pot avea aranjamente mai mult sau mai puțin fixate, care vor avea o relație cu ideile persistente și cu delirul în anumite stări psihice morbide.
Pentru Moniz, „pentru a-i vindeca pe acești pacienți”, era necesar „să distrugem aranjamentele mai mult sau mai puțin fixe de conexiuni celulare care există în creier, și în special cele care sunt legate de lobii frontali”, eliminând astfel circuitele lor cerebrale patologice fixe. Moniz credea că creierul se va adapta din punct de vedere funcțional la o astfel de leziune. Spre deosebire de poziția adoptată de Burckhardt, aceasta era infalsificabilă conform cunoștințelor și tehnologiei din acea vreme, deoarece absența unei corelații cunoscute între patologia fizică a creierului și bolile mintale nu putea infirma teza sa.
Primele leucotomiiEdit
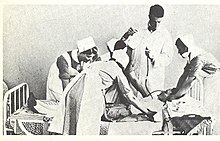
Egas Moniz (1937)
La 12 noiembrie 1935, la Spitalul Santa Marta din Lisabona, Moniz a inițiat prima dintr-o serie de operații pe creierul bolnavilor mintal. Pacienții selectați inițial pentru operație au fost furnizați de directorul medical al Spitalului de boli mintale Miguel Bombarda din Lisabona, José de Matos Sobral Cid. Deoarece Moniz nu avea pregătire în neurochirurgie, iar mâinile sale erau infirme din cauza gutei, operația a fost efectuată sub anestezie generală de către Pedro Almeida Lima, care îl asistase anterior pe Moniz în cercetările sale privind angiografia cerebrală. Intenția era de a îndepărta o parte din fibrele lungi care făceau legătura între lobii frontali și alți centri cerebrali importanți. În acest scop, s-a decis ca Lima să facă o trefilație în partea laterală a craniului și apoi să injecteze etanol în „materia albă subcorticală a zonei prefrontale”, astfel încât să distrugă fibrele de legătură, sau traiectele de asociere, și să creeze ceea ce Moniz numea „bariera frontală”. După ce prima operație a fost finalizată, Moniz a considerat-o un succes și, observând că depresia pacientei a fost ameliorată, a declarat-o „vindecată”, deși aceasta nu a fost niciodată, de fapt, externată din spitalul de boli mintale. Moniz și Lima au persistat cu această metodă de injectare a alcoolului în lobii frontali pentru următorii șapte pacienți, dar, după ce au fost nevoiți să injecteze unii pacienți de mai multe ori pentru a obține ceea ce ei considerau a fi un rezultat favorabil, au modificat mijloacele prin care urmau să secționeze lobii frontali. Pentru cel de-al nouălea pacient au introdus un instrument chirurgical numit leucotom; acesta era o canulă cu o lungime de 11 centimetri (4,3 in) și un diametru de 2 centimetri (0,79 in). Aceasta avea la un capăt o buclă de sârmă retractabilă care, atunci când era rotită, producea o leziune circulară cu diametrul de 1 centimetru (0,39 in) în materia albă a lobului frontal. În mod obișnuit, șase leziuni erau tăiate în fiecare lob, dar, dacă erau nemulțumiți de rezultate, Lima putea efectua mai multe proceduri, fiecare producând mai multe leziuni în lobii frontali stâng și drept.
Până la încheierea acestei prime serii de leucotomii, în februarie 1936, Moniz și Lima operaseră douăzeci de pacienți, cu o perioadă medie de o săptămână între fiecare procedură; Moniz și-a publicat concluziile cu mare grabă în luna martie a aceluiași an. Pacienții aveau vârste cuprinse între 27 și 62 de ani; doisprezece erau femei și opt bărbați. Nouă dintre pacienți au fost diagnosticați ca suferind de depresie, șase de schizofrenie, doi de tulburare de panică și câte unul de manie, catatonie și maniaco-depresie, simptomele cele mai importante fiind anxietatea și agitația. Durata bolii înainte de procedură a variat de la doar patru săptămâni până la 22 de ani, deși toți, cu excepția a patru, au fost bolnavi timp de cel puțin un an. În mod normal, pacienții erau operați în ziua în care ajungeau la clinica lui Moniz și se întorceau în termen de zece zile la spitalul psihiatric Miguel Bombarda. O evaluare de urmărire postoperatorie superficială avea loc între una și zece săptămâni de la operație. Complicațiile au fost observate la fiecare dintre pacienții cu leucotomie și au inclus: „creșterea temperaturii, vărsături, incontinență urinară și intestinală, diaree și afecțiuni oculare, cum ar fi ptoza și nistagmusul, precum și efecte psihologice, cum ar fi apatia, acinezia, letargia, dezorientarea temporală și locală, cleptomania și senzații anormale de foame”. Moniz a afirmat că aceste efecte au fost tranzitorii și, conform evaluării sale publicate, rezultatul pentru acești primii douăzeci de pacienți a fost că 35%, adică șapte cazuri, s-au îmbunătățit semnificativ, alți 35% s-au îmbunătățit oarecum, iar restul de 30% (șase cazuri) au rămas neschimbate. Nu au existat decese și el nu a considerat că vreun pacient s-a deteriorat în urma leucotomiei.
.