Pseudofakický cystoidní makulární edém (CME), známý také jako Irvine-Gassův syndrom, vede k nebolestivé ztrátě zraku a obvykle se objevuje 4 až 6 týdnů po operaci katarakty, i když rizikové faktory této komplikace lze často identifikovat mnohem dříve. Mezi pacienty se zvýšeným rizikem CME patří pacienti s diabetes mellitus bez retinopatie, pacienti s diabetem s retinopatií (relativní riziko 1,80, resp. 6,23), pacienti s epiretinální membránou v anamnéze (RR 5.60) nebo uveitidou (RR 2,88) a pacienty s okluzí sítnicové žíly (RR 4,47).1
Před zákrokem je důležité poučit pacienty se zvýšeným rizikem CME, protože to pomůže zmírnit jejich zděšení, pokud se komplikace vyskytne. Je známo, že některé intraoperační komplikace, jako je ruptura zadní kapsuly a zadržený materiál čočky, rovněž zvyšují výskyt CME.2 Pokud se u pacienta vyskytne některá z výše uvedených komplikací, může být indikována častá dilatace v pooperačním období, která pomůže odhalit příznaky CME.
Následují některé perličky, které je třeba mít na paměti při komanaci pacientů po operaci katarakty.
RED FLAGS
Mezi předpokládané etiologické faktory pooperační CME patří zánět, vitreomakulární trakce a vaskulární nestabilita. Zdá se, že primární etiologií jsou neregulované zánětlivé mediátory ve vodě a sklivci v důsledku chirurgické manipulace. Tyto mediátory (např. leukotrieny a prostaglandiny) narušují bariéry krev-voda a krev-sítnice, což vede ke zvýšené permeabilitě.3 Načasování typického nástupu CME může být způsobeno tím, jak dlouho trvá, než se tyto zánětlivé mediátory dostanou z předního segmentu do zadní části oka.
Podezření na CME vyvolává snížení VA nebo metamorfopsie, které nelze vysvětlit jinými etiologiemi spojenými s operací katarakty, včetně reziduální refrakční vady, edému rohovky, malpozice čočky nebo opacifikace zadní kapsuly.
Vizuálně významná CME je relativně vzácná, vyskytuje se u 0,1 % až 3,5 % očí po operaci katarakty.4-6 Neviditelně významný makulární edém je mnohem častější. Vyskytuje se u 3 až 41 % očí hodnocených pomocí OCT a u 20 až 55 % očí hodnocených pomocí fluoresceinové angiografie.7
Potřebu zobrazení pomocí OCT by měly určit VA pacienta a jeho příznaky. Rozmazané vidění při absenci jiných nálezů vyžaduje pečlivé vyšetření rozšířeného fundu a makulární OCT (obrázek 1). Rutinní zobrazování všech pacientů může u některých odhalit asymptomatickou CME a vést ke zbytečné léčbě a rozčilování pacienta.
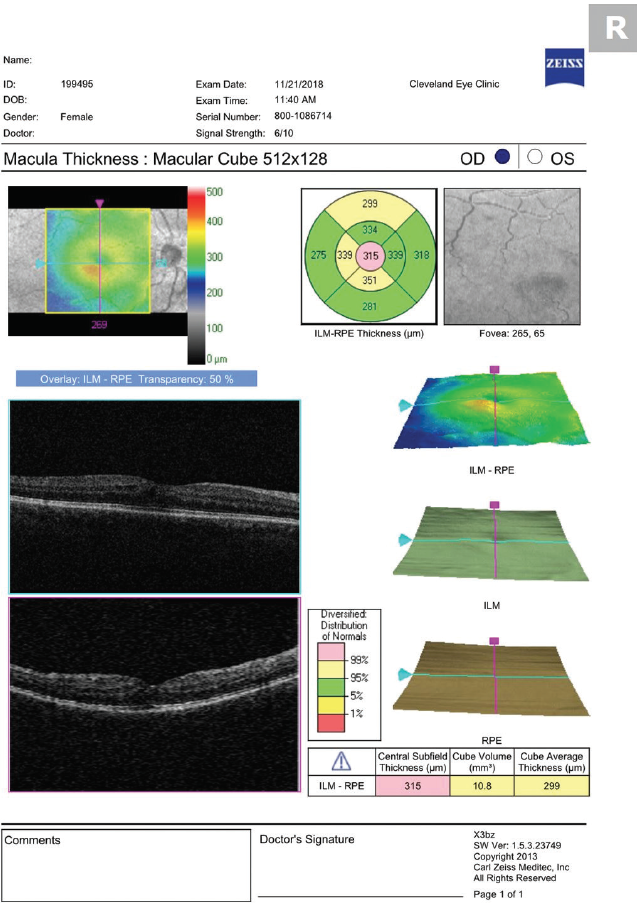
Obrázek 1. OCT provedené 30 dní po operaci katarakty ukazuje mírnou CME.
TŘETÍ CME
Neexistuje konsenzus, který by definoval optimální potřebu prevence nebo léčby CME. Bylo zjištěno, že profylaktická léčba lokálním nesteroidním protizánětlivým lékem (NSAID) před operací katarakty snižuje výskyt CME po operaci; vizuální účinky CME, které se vyskytly, však byly z dlouhodobého hlediska (>3 měsíce) nevýznamné.8
Nedávno získala dexametazonová nitrooční suspenze 9 % (Dexycu, Eyepoint Pharmaceuticals) schválení FDA pro injekci za duhovku v době operace katarakty. Bylo zjištěno, že tento přípravek je bezpečný a účinný při léčbě zánětu vznikajícího po operaci katarakty a může být alternativou k pooperační instilaci steroidních kapek.9
Profylaktická pooperační lokální protizánětlivá léčiva snižují výskyt CME. Analýza 30 randomizovaných klinických studií zahrnujících nekomplikované operace katarakty u nediabetických pacientů prokázala, že pooperační lokální NSAID významně snižují pravděpodobnost vzniku CME ve srovnání s pooperačními lokálními kortikosteroidy.10 Tato analýza rovněž zjistila, že kombinace kortikosteroidů a NSAID je lepší než samotné lokální kortikosteroidy.
Pokud se u pacienta i přes profylaktickou léčbu CME rozvine, lze tento stav obecně zvládnout pomocí lokálních léků. Ačkoli se otok často během několika měsíců sám omezí, lokální léčba NSAID je účinná při snižování CME zjištěného pomocí OCT a může urychlit zotavení zraku po operaci ve srovnání s placebem.11 Kombinace kortikosteroidu a NSAID se také zdá být lepší než kterýkoli z protizánětlivých léků samotných. V jedné studii bylo průměrné zlepšení Snellenovy VA za 3 měsíce 1,6 řádku u pacientů, kteří dostávali NSAID, 1,1 řádku u pacientů, kteří dostávali steroid, a 3,8 řádku u pacientů, kteří dostávali kombinaci.12
V naší praxi předepisujeme prednisolon acetát 1 % a ketorolak 0,5 %, které se používají čtyřikrát denně až do vymizení CME, poté následuje třítýdenní zkrácení. Oba přípravky zužujeme podle doporučení skupiny pro léčbu sítnice, se kterou spolupracujeme (třikrát denně po dobu 1 týdne, poté dvakrát denně po dobu 1 týdne a následně jednou denně po dobu 1 týdne). Nelekejte se, pokud se závažnost CME zhorší hned po zahájení lokální léčby. Podobně jako opožděný nástup edému (předpokládá se, že je způsoben dobou, kterou potřebují mediátory zánětu, aby se dostaly do sítnice z předního segmentu), trvá i doba, než se léky dostanou do sítnice z povrchu oka (obr. 2 a 3).
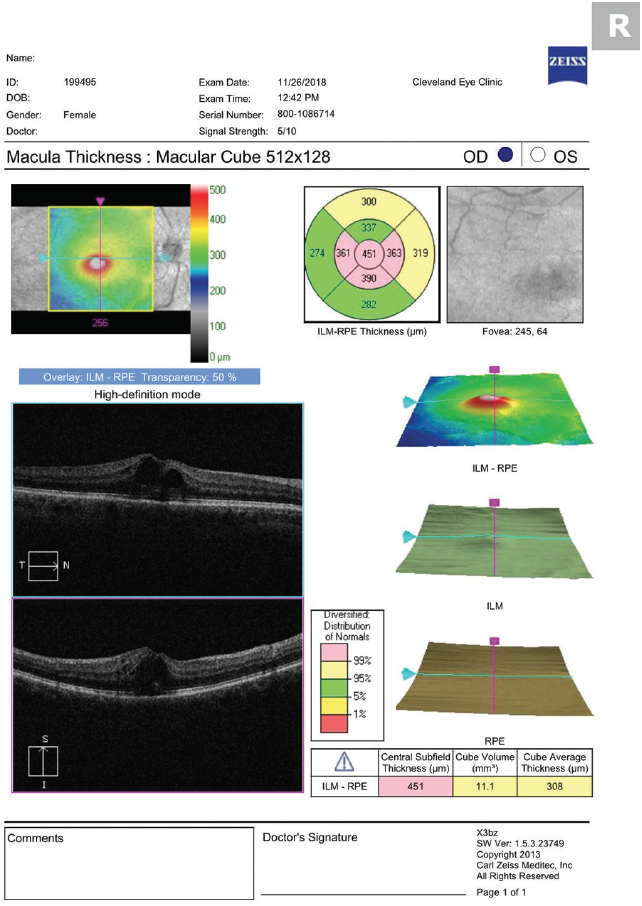
Obr. 2. Léčba zánětlivých mediátorů na sítnici. OCT provedené 5 dní po zahájení léčby prednisolon acetátem a ketorolakem čtyřikrát denně ukazuje zhoršující se CME.
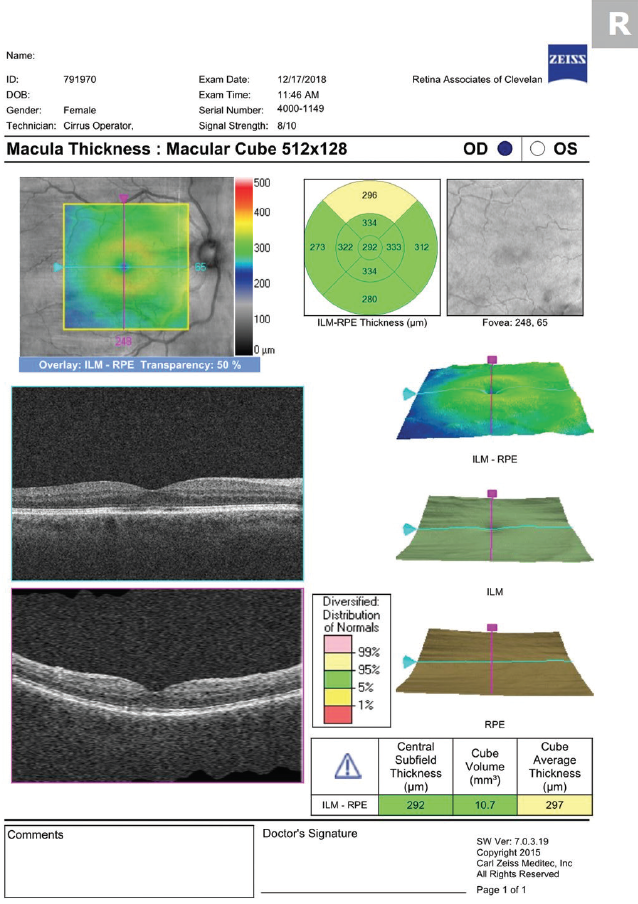
Obr. 3. OCT provedené 1 měsíc po zahájení léčby prokazuje vymizení CME.
Rekalcitující CME často vyžaduje další zásah pro obnovení zraku. Pokud nedojde ke strukturálnímu (nález na OCT) a funkčnímu (VA) zlepšení do 1 měsíce od zahájení lokální léčby, je indikováno odeslání ke specialistovi na sítnici. Bylo prokázáno, že periokulární steroidní injekce (subtenonové a retrobulbární) snižují edém a zlepšují VA u CME refrakterní na lokální léčbu.13 Intraokulární steroidní injekce a intravitreální implantáty s prodlouženým uvolňováním rovněž zlepšily výsledky u pacientů s chronickou CME.14
Pro léčbu chronické CME se rovněž ukázaly jako prospěšné anti-VEGF injekce. Multicentrická retrospektivní studie zjistila, že u 72 % očí s refrakterní CME léčených alespoň jednou intravitreální injekcí bevacizumabu (Avastin, Genentech) došlo po 12 měsících ke zlepšení VA a snížení střední centrální makulární tloušťky.15
V některých případech je k léčbě CME nutné použít chirurgické metody. K vyřešení rekurentní CME může být například nutné chirurgické odstranění zadrženého materiálu čočky. Pars plana vitrektomie také vedla ke zlepšení zrakových výsledků u CME, která nereagovala na medikamentózní léčbu.16
POZNÁMKY PRO DOMA
Při komanagementu pacientů po operaci katarakty se vyplatí umět rozpoznat běžné komplikace, jako je CME, a vědět, jak postupovat při jejich zjištění.
Shrneme-li to, identifikujte rizikové pacienty (pacienty s diabetem, epiretinální membránou, uveitidou nebo okluzí retinální žíly) již před operací. Uvědomte si také intraoperační komplikace, které mohou zvýšit riziko CME (např. ruptura zadní kapsuly, zadržené fragmenty čočky). Vyloučte jiné příčiny pooperačního rozostření a proveďte pečlivé dilatační vyšetření a OCT makuly k identifikaci CME. Poučte a ujistěte pacienta, že CME je léčitelný stav. Provádějte lokální léčbu pomocí NSAID a steroidů, a pokud CME recidivuje, odešlete k dalšímu zákroku ke specialistovi na sítnici.
1. Henderson BA, Kim JY, Ament CS, Ferrufino-Ponce ZK, Grabowska A, Cremers SL. Klinický pseudofakický cystoidní makulární edém. Rizikové faktory vzniku a trvání po léčbě. J Cataract Refract Surg. 2007;33(9):1550-1558.
2. Kim SJ, Belair ML, Bressler NM, et al. A method of reporting macular edema after cataract surgery using optical coherence tomography. Retina. 2008;28(6):870-876.
3. Benitah NR, Arroyo JG. Pseudofakický cystoidní makulární edém. Int Ophthalmol Clin. 2010;50(1):139-153.
4. Powe NR, Schein OD, Gieser SC, et al. Syntéza literatury o zrakové ostrosti a komplikacích po extrakci katarakty s implantací nitrooční čočky. Cataract Patient Outcome Research Team. Arch Ophthalmol. 1994;112(2):239-252.
5. Greenberg PB, Tseng VL, Wu WC, et al. Prevalence a prediktory očních komplikací spojených s operací katarakty u veteránů ve Spojených státech. Oftalmologie. 2011;118(3):507-514.
6. Clark A, Morlet N, Ng JQ, et al. Celopopulační trendy v komplikacích operace katarakty za 22 let v západní Austrálii. Ophthalmology. 2011;118(6):1055-1061.
7. Bélair ML, Kim SJ, Thorne JE, et al. Incidence cystoidního makulárního edému po operaci katarakty u pacientů s uveitidou a bez ní pomocí optické koherentní tomografie. Am J Ophthalmol. 2009;148(1):128-135.
8. Grzybowski A, Kim SJ. Náhrada kortikosteroidů nesteroidními protizánětlivými léky: má opodstatnění v medicíně založené na důkazech? J Cataract Refract Surg. 2016;42(3):510-511.
9.
1. Donnenfeld E, Holland E. Dexamethasone intracameral drug-delivery suspension for inflammation associated with cataract surgery: a randomized, placebo-controlled, phase III trial. Ophthalmology. 2018;125(6):799-806.
10. Heier JS, Topping TM, Baumann W, et al. Ketorolac versus prednisolon versus kombinovaná léčba při léčbě akutního pseudofakického cystoidního makulárního edému. Ophthalmology. 2000;107(11):2034-2039.
11. Kim SJ, Schoenberger SD, Thorne JE, Ehlers JP, Yeh S, Bakri SJ. Lokální nesteroidní protizánětlivé léky a operace katarakty: zpráva Americké oftalmologické akademie. Ophthalmology. 2015;122(11):2159-2168.
12. Shelsta HN, Jampol LM. Farmakologická léčba pseudofakického cystoidního makulárního edému: aktualizace z roku 2010. Retina. 2011;31(1):4-12.
13. Srov. Benhamou N, Massin P, Haouchine B, Audren F, Tadayoni R, Gaudric A. Intravitreální triamcinolon pro refrakterní pseudofakický makulární edém. Am J Ophthalmol. 2003;135(2):246-249.
14. Bellocq D, Korobelnik JF, Burillon C, et al. Effectiveness and safety of dexamethasone implants for post-surgical macular oedema including Irvine-Gass syndrome: the EPISODIC study. Br J Ophthalmol. 2015;99(7):979-983.
15. Arevalo JF, Maia M, Garcia-Amaris RA, et al; Pan-American Collaborative Retina Study Group. Intravitreal bevacizumab for refractory pseudophakic cystoid macular edema: The Pan-American Collaborative Retina Study Group results. Ophthalmology. 2009;116:1481-1487.
16. Cardone S, et al. The role of pars plana vitrectomy for pseudophakic cystoid macular edema. Invest Ophthalmol Vis Sci. 2003;44(7):3012.

Charles A. Roseman, OD
- Cleveland Eye Clinic, Ohio
- [email protected]
- Financial disclosure: None