Top Contributors – Sarah Scott e Kim Jackson
- Introduction
- Clinically Relevant Anatomy
- Epidemiologia/Etiologia
- Sintomas de distúrbio do padrão respiratório
- Diagnóstico diferencial
- Avaliação
- Teste de Flexão Cranio-Cervical
- Avaliação do Distúrbio do Padrão Respiratório (DPB)
- Medidas de resultados
- Intervenções fisioterapêuticas
- Fisioterapia para Distúrbio do Padrão Respiratório
- Retreinamento Respiratório
- Sniff Test
- Bradcliff Angle Check
- Intervenções Psicossociais
- Total Relaxamento Corporal e Higiene do Sono
- Exercício e Nutrição
- Conclusão
- Fisioterapia para dor no pescoço
Introduction
A respiração com mecânica respiratória normal tem um papel potente no sistema músculo-esquelético. A mecânica respiratória tem um papel fundamental tanto na postura como na estabilização da coluna vertebral. A mecânica respiratória deve estar intacta, tanto na postura normal como na estabilização da coluna vertebral. Existe uma interacção dinâmica entre os principais músculos da respiração. Durante a respiração, existe a necessidade de estabilização da coluna cervical e torácica para que outros músculos possam agir, movendo as costelas para cima ou para baixo. Em caso de instabilidade, a caixa torácica pode apresentar alterações mecânicas levando a disfunção respiratória insuficiente, influenciando todos os músculos envolvidos, como diafragma, intercostais ou abdominais, devido a padrões de contração adaptados com base na curva força-comprimento dos músculos. Assim, poderia ser sugerido que a inspiração e a força de expiração poderiam ser reduzidas em pacientes com dor no pescoço.

Avidência mostra que existe uma associação entre dor no pescoço e função pulmonar: Uma revisão sistemática, incluindo 68 estudos, 9 foram estudos observacionais. Os estudos encontraram uma diferença significativa nas pressões inspiratórias e expiratórias máximas com dor cervical crônica em comparação a pacientes assintomáticos. Os volumes respiratórios foram menores em pacientes com dor crônica no pescoço. A força muscular e a resistência, a amplitude de movimento cervical, o Pco2 inferior também foram significativamente correlacionados com a redução da expansão torácica e da dor cervical. Respiratory retraining was found to effective in improving some cervical musculoskeletal and respiratory impairment.
See breathing pattern disorders and neck pain
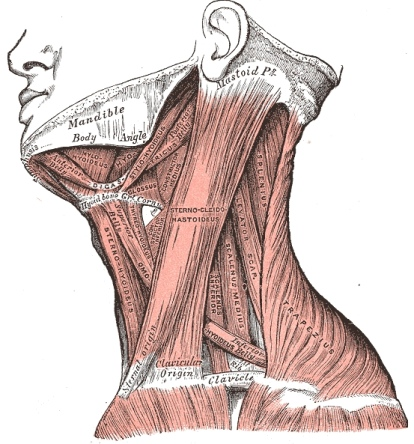
Clinically Relevant Anatomy
The thoracic spine and the interconnected muscles are responsible for normal inspiration and expiration. When breathing becomes harder work or altered the body compensates by recruiting the Cervical Accessory Muscles.
- Scalenes
- Sternocleidomastoid
- Trapezius

The scalenes are invariably active during the inspiratory phase of breathing, even when the increase in lung volume is very small. The sternocleidomastoids are not active during resting breathing but they participate during strong inspiratory efforts.
Epidemiologia/Etiologia
‘Um padrão respiratório desordenado pode ser o primeiro sinal de que tudo não está bem, seja uma disfunção mecânica, fisiológica ou psicológica’ (CliftonSmith Rowley, 2011)
- 5-11% na população geral
- 30% nos asmáticos
- 83% nos que sofrem de ansiedade
- 6-10 % dos pacientes que apresentam ao seu médico de família podem ter um distúrbio respiratório subjacente
Sintomas de distúrbio do padrão respiratório
Os sintomas de um distúrbio do padrão respiratório podem ser complexos, variáveis e envolver reacções multissistémicas do corpo. A falta de ar é um dos principais sintomas de uma DPB, especialmente depois de qualquer outra patologia subjacente ter sido descartada. Se um paciente é incapaz de respirar fundo, peito apertado, ‘fome de ar’, suspirar, bocejar ou tossir limpeza da garganta. Os sinais e sintomas de uma DPB também podem incluir palpitações cardíacas, dor torácica, taquicardia, pseudo angina e alterações em um ECG. Sinais fisiológicos como atrofia e fraqueza nos músculos da respiração, hipertrofia dos músculos acessórios, “peito em barril” ou respiração bucal também podem ser indicativos de uma DBP. Os sintomas também podem incluir:
- Neurológico – Tontura, desmaio, dormência formigamento (facial e extremidades), visão turva, dores de cabeça, descolamento da realidade, confusão, falta de concentração, memória fraca
- Muscular – Cãibras musculares, dores dores, tremores, contracções involuntárias, aperto de mandíbula
- Psicológico – Ansiedade, ataques de pânico, fobias, depressão, tensão
- Sistémico – Fraqueza geral, exaustão, fadiga, letargia, distúrbios do sono, boca seca.
Gastrointestinal – Disfagia, azia, dor epigástrica, refluxo, arrotos, inchaço, engolir ar, IBS
Diagnóstico diferencial
É importante diferenciar entre Distúrbio do Padrão Respiratório e Dor no Pescoço:
- Pacientes com dor cervical (CNP) apresentaram déficits significativos no desempenho de força e resistência dos seus músculos cervico-escapulotorácicos globais e locais quando comparados a pacientes saudáveis
- Acredita-se que a disfunção desses músculos leva a uma redução do desempenho respiratório em parte devido ao funcionamento comum do esternocleidomastóide, trapézio e escaleno no movimento cervical e inspiração.
- Os estados psicológicos (por exemplo, ansiedade, depressão, catástrofes) também mostram contribuições significativas para a experiência de dor, disfunção respiratória e cervical dos pacientes
- Os clínicos são aconselhados a considerar a função respiratória dos pacientes com CNP juntamente com seu estado psicossocial, durante sua avaliação para escolher e administrar adequadamente tratamentos eficazes
p>As pacientes com CNP tiveram desempenho reduzido de seus músculos cervico-torácicos globais e locais. Acredita-se que a disfunção destes músculos leva à redução do desempenho respiratório devido à função comum do esternocleidomastóide, trapézio e escalenos no movimento cervical e inspiração.
- Revisão sistemática (16 artigos) avaliando a literatura referente à relação entre a LBP e os Transtornos Respiratórios (RD)
- Foi observada uma correlação significativa entre a presença de LBP + RD (ex.: LBP + RD). Asma, dispneia)
- A literatura indicou indivíduos com esse RD em particular relatando maiores taxas de LBP e vice-versa
- Entretanto, evidências em apoio aos mecanismos físicos para explicar essa associação são inconclusivas
A chance de relatar LBP é maior para pacientes que sofrem de asma ou sintomas semelhantes aos da asma quando comparados a pacientes sem asma. Ao contrário, a ocorrência de asma é maior em pacientes que relataram LBP alguma vez ou no ano passado. Ao tratar a LBP em pacientes com DR ou sintomas semelhantes aos da asma, o manejo adequado da DR também pode ser importante, juntamente com um foco ideal no tratamento da LBP (ver página sobre a LBP)
A respiração disfuncional pode ser um foco importante na reabilitação de pacientes com sintomas semelhantes aos da asma, em particular, condições estressantes (por exemplo, exercício) podem levar à DR durante o desempenho atlético.
Provas existentes apoiam a relação entre a DPB e a dor lombar (vértebra lombar L1-L5), a disfunção dos músculos locais e globais mais acima na coluna vertebral que auxiliam na respiração pode contribuir para o NP (vértebra cervical C1-C7).

Avaliação
Revisão e avaliação da literatura baseada em evidências e diretrizes médicas existentes relacionadas à avaliação, intervenção e tratamento geral das doenças músculo-esqueléticas (MSK).
Além do movimento padrão e do exame subjetivo e objetivo da força do pescoço (por exemplo, postura, respiração, amplitude de movimento ativo/passivo, testes manuais de musculatura)
Embora não seja uma medida da função, a dor tem efeito sobre a função e pode ser usada como uma ferramenta de avaliação
Uma recente literatura de Fillingim et al, 2015, envolvida nesta revisão, recomendou a avaliação de 4 componentes da dor sintomática:
- Intensidade da dor (por exemplo, escala numérica de classificação da dor)
- Outras qualidades perceptivas da dor (por exemplo, pedir ao paciente para descrever o caráter da dor)
- Distribuição corporal da dor (por exemplo, usando um gráfico corporal)
- Características temporais da dor (por exemplo, perguntando ao paciente como a dor flutua com a atividade e repouso, e ao longo de um dia, semana ou mês)
- Os médicos consideram o uso de uma abordagem baseada em mecanismo, como ferramentas de triagem para dor neuropática.
- Testes sensoriais quantitativos, incluindo garfos de afinação, monofilamentos e ferramentas para hiperalgesia fria também poderiam desempenhar um papel fundamental na avaliação da dor de um paciente
- A avaliação da dor deve ser combinada com exames não apenas físicos, mas também psicossociais.
Teste de Flexão Cranio-Cervical

O teste de flexão cervical cranio-cervical (CCFT) é um teste clínico da acção anatómica dos músculos flexores cervicais profundos, o longus capitis, e o colli. Evoluiu ao longo de 15 anos como um instrumento clínico e de pesquisa e foi concebido em resposta a pesquisas que indicaram a importância dos flexores cervicais profundos em apoio à lordose cervical e observações clínicas da sua deficiência com NP.
Enquanto o teste no ambiente clínico fornece apenas uma medida indireta de desempenho, a validade da construção da CCFT foi verificada em um ambiente laboratorial através da medição direta (EMG) da atividade muscular flexora profunda e superficial.
Este teste particular pode ser adaptado e utilizado como um exercício focado na resistência, visando melhorar o funcionamento dos flexores cervicais profundos.
Avaliação do Distúrbio do Padrão Respiratório (DPB)
- Retenção da Respiração – As pessoas podem normalmente reter a respiração entre 25 e 30 segundos. Se menos de 15 segundos podem significar baixa tolerância ao dióxido de carbono.
- Teste de Hi-Low Respiração (sentado ou supino) – Mãos no peito e estômago, respiração normal – o que se move primeiro? O que se move mais? Procura uma expansão lateral e um pivô de mão para cima.
- Onda Respiratória – Flectir com inclinação, respirar normalmente, a coluna vertebral deve flexionar num padrão de onda em direcção à cabeça. Segmentos que se elevam em grupo podem representar restrições torácicas.
- Expansão Lateral Sentada – Coloque as mãos na parte inferior do tórax e monitorize o movimento enquanto respira. Procura de expansão lateral simétrica.
- Avaliação Manual do Movimento Respiratório (MARM) – Avaliar e quantificar o padrão respiratório, em particular a distribuição do movimento respiratório entre a parte superior e inferior da caixa torácica e abdómen sob várias condições. É uma técnica manual que, uma vez adquirida, é prática, rápida e barata.
- Pletismografia de Indução Respiratória (diâmetro torácico/ventilação pulmonar) e Magnetometria (medida de expansão do abdômen/chaque)
Para questionários adicionais na avaliação dos sintomas e disfunções relacionadas à DBP veja a página Fisiopédia da DBP
p>Visão geral das medidas e procedimentos de desfecho para avaliar um conjunto de fatores psicossociais e comportamentais chave que podem ser importantes na avaliação da dor.
Turk et al, 2016 aconselham que a presença de dor e dor crônica tem uma série de conseqüências psicossociais e funcionais em múltiplas áreas de funcionamento (por exemplo, cognição, emoção e comportamento). Como a dor crônica persiste com o tempo (+3 meses), cada uma dessas áreas irá, por sua vez, afetar a experiência e o relato de dor e disfunções sintomáticas relacionadas.
Medidas de resultados

- Breve Inventário da Dor Forma Curta – (dor, física, funcionamento emocional) avaliar a extensão do efeito da dor no funcionamento emocional/físico
- Escala de Qualidade de Bem-Estar – relacionando medidas de sintomas físicos e mentais a aspectos funcionais da vida para avaliar a qualidade geral
Questionário Nijmegen – avaliar os sintomas associados aos distúrbios do padrão respiratório Índice de Deficiência do Pescoço – avaliar as atividades funcionais e o efeito da dor na disfunção
Intervenções fisioterapêuticas
Ao avaliar pacientes com dor no pescoço e um distúrbio do padrão respiratório, é importante estabelecer se a dor está a influenciar o padrão de respiração, ou se o padrão de respiração está a contribuir para a dor mecânica. No entanto, para desenvolver e implementar um programa de tratamento abrangente, ambas as questões devem ser abordadas em igual medida. Quando um paciente apresenta uma combinação de dor no pescoço e uma DBP, é essencial como fisioterapeuta incluir metas de reabilitação para ambos os problemas.
Como discutido anteriormente, existem muitas avaliações que podem ser usadas para avaliar a DBP (Nijmegen, teste de retenção da respiração, teste de respiração alta baixa), dor mecânica no pescoço (força, ROM, ‘testes especiais’) e questionários que cobrem os efeitos biopsicossociais da dor na função física (Breve Inventário da Dor Forma Curta, Índice de Deficiência do Pescoço). Uma vez que uma avaliação subjetiva e objetiva completa e medidas específicas de resultados tomadas na linha de base, as evidências atuais baseadas em intervenções de fisioterapia incluem:
Fisioterapia para Distúrbio do Padrão Respiratório
Retreinamento Respiratório
- Tornar o paciente consciente do padrão desordenado de respiração.
- Ensinar/animar o relaxamento do maxilar, tórax superior, ombros e pescoço (Músculos Acessórios).
- Reeducar o padrão respiratório para utilizar a técnica respiratória nose-abdominal/diafragmática.
- Educação e conselhos sobre taxas e ritmos respiratórios normais – tanto em repouso como durante a fala/actividade.
Sniff Test
P>Pode ser usado para diagnosticar a falta de excursão diafragmática bilateral, em pacientes que normalmente usam seus músculos do tórax superior ou acessórios para respirar. Este teste pode ser ensinado a um paciente e repetido como parte de um programa de tratamento, mas também pode ser usado para monitorar o progresso do re-treinamento muscular.
Bradcliff Angle Check
Para pacientes com músculos abdominais hipertônicos, uma diminuição do ângulo xifocostal (ângulo normal 75-90 graus) pode reduzir o intervalo normal de movimento do diafragma e, portanto, perturbar o padrão respiratório normal. Medir este ângulo antes de iniciar um programa de tratamento, e tomar medidas subsequentes ao longo do tempo também pode ser usado como uma medida de resultado.
Intervenções Psicossociais
PDB são normalmente associadas com angústia psicológica – ataques de pânico, ansiedade e depressão podem ser factores que contribuem para uma respiração desordenada. O encaminhamento dos pacientes para os serviços locais que tratam dos cuidados de bem-estar psicológico, juntamente com a requalificação da musculatura respiratória, pode revelar-se uma abordagem de tratamento multifacetada útil.
Total Relaxamento Corporal e Higiene do Sono
Aprender aos pacientes uma variedade de técnicas de relaxamento mental e físico que podem ajudar a combater o stress e a ansiedade. Educar os pacientes sobre os sistemas de resposta ao stress do ENA e o aumento mental e físico da tensão que o stress ou a ansiedade sustentada pode criar no corpo pode ser um útil iniciador de conversas. Isto pode então ser construído sobre sessões de tratamento para equipar um paciente com um programa de autogestão para o estresse do dia-a-dia. Isto pode incluir a atenção, uma prática centrada em focalizar o padrão de respiração e conscientemente “deixar ir” de tensão física e mental. O programa de educação também deve incluir educação sobre higiene do sono e manutenção de uma boa rotina noturna.
Exercício e Nutrição
Exercício depende do trabalho conjunto dos sistemas cardiovascular e respiratório do corpo para aumentar o oxigénio para os músculos, e remover o dióxido de carbono. O uso de exercício em pacientes com distúrbios do padrão respiratório pode ajudar a encorajar a respiração diafragmática. A respiração apical e a hiperventilação podem utilizar até 30% do consumo total de oxigénio, enquanto que a respiração em repouso utiliza apenas 2%. Portanto, é importante estar atento aos sintomas de fadiga associados com as DBP ao considerar um programa de tratamento.
Um aumento da atividade física para a maioria das pessoas será benéfico para a saúde a longo prazo – mesmo que apenas 2 minutos, 3 vezes ao dia pode ter um impacto positivo no sistema cardiovascular de uma pessoa com tolerância muito limitada ao exercício. Levar os pacientes através de um processo passo-a-passo de introdução às adaptações cardiovasculares do seu próprio corpo (aumento da frequência cardíaca, aumento dos volumes correntes, sensação de falta de ar) durante o exercício também pode ser um ponto de partida útil, especialmente para pacientes que sofrem de ansiedade ou BPD relacionadas com o pânico. Os conselhos nutricionais também desempenham um papel importante na educação dos pacientes, para manter a energia e melhorar a função digestiva.
Em 2014 Bradley et al. descobriram que existe uma associação significativa entre os distúrbios do padrão respiratório e reduz os escores nas avaliações dos movimentos funcionais. Os indivíduos que apresentavam sinais e sintomas de DPB eram susceptíveis de demonstrar um aumento da disfunção do movimento na Tela de Movimento Funcional. Ao utilizar intervenções baseadas em exercícios, os fisioterapeutas estão perfeitamente posicionados para estimular tanto a regulação e o retorno aos padrões respiratórios normais, quanto o aumento da aptidão cardiovascular geral em nossos pacientes.
Conclusão
Por meio da prática de uma abordagem holística no tratamento de distúrbios do padrão respiratório em combinação com dor na coluna cervical, podemos estimular os pacientes a otimizar seu padrão respiratório e o recrutamento eficiente de músculos respiratórios em todas as atividades da vida diária. A base de evidências sugere que, embora ainda não exista uma relação causal directa entre a dor cervical e a DPB, estar consciente de uma potencial ligação e avaliar os doentes em conformidade é fundamental para a prática biopsicossocial. À medida que a fisioterapia continua a avançar, continuando a encorajar o aumento da actividade física e uma consciência pessoal dos padrões respiratórios, tanto em repouso como durante o esforço, pode proporcionar benefícios a muitos pacientes que lutam com a DPB.
Fisioterapia para dor no pescoço
Blanpiedet al, 2017 propôs um modelo delineando aspectos importantes do exame, diagnóstico e tratamento de pacientes com NP ou NP crônica.

Revisão sistemática Cochrane (21 ensaios) avaliando a eficácia dos exercícios para melhorar a dor, incapacidade, função, satisfação do paciente, qualidade de vida e efeito global percebido em adultos com NP.
- Para o NP crônico uma qualidade moderada de evidência suporta o treinamento de força cervico-escapulotorácica e das extremidades superiores para melhorar a dor de uma quantidade moderada a grande imediatamente após o tratamento e no seguimento a curto prazo.
- O treinamento de força escapulotorácica e das extremidades superiores contribui para um leve efeito benéfico sobre a dor no pós tratamento imediato e no seguimento a curto prazo.
- Exercícios combinados de fortalecimento e alongamento cervical, ombro e escapulotorácico variaram de uma pequena a grande magnitude de efeito benéfico sobre a dor no pós-tratamento imediato e até o seguimento a longo prazo, também foi observada uma magnitude média de efeito melhorando a função tanto no pós-tratamento imediato quanto no seguimento a curto prazo.
- Exercícios de fortalecimento/estabilização cervico-escapulotorácica contribuíram para a melhoria da percepção da dor e da função na avaliação a médio prazo.
Parece haver um efeito mínimo na dor e função do pescoço quando apenas exercícios de alongamento ou tipo endurance são utilizados para melhorar o NP e o funcionamento.
- Perri MA, Halford E. Dor e respiração defeituosa: um estudo piloto. Journal of Bodywork and Movement Therapies (Diário do Trabalho Corporal e Terapias do Movimento). 2004 Oct 1;8(4):297-306.
- 2.0 2.1 A. Legrand, E. Schneider, P.A. Gevenois, A. De TroyerEfeitos respiratórios do escaleno e músculos esternomastóides em humanosJ Appl Physiol, 94 (2003), pp. 1467-1472
- Kapreli, E., Vourazanis, E., Strimpakos, N. (2008). A dor no pescoço causa disfunção respiratória. Hipóteses médicas, 70(5), 1009-1013. https://doi.org/https://doi.org/10.1016/j.mehy.2007.07.050
- Kahlaee AH, Ghamkhar L, Arab AM. A associação entre dor no pescoço e função pulmonar: uma revisão sistemática. Revista americana de medicina física & reabilitação. 2017 Mar 1;96(3):203-10.
- 6.0 6.1 6.2 6.3 6.4 6.5 Clifton Smith, T., Rowley, J. (2011). Distúrbios do padrão respiratório e fisioterapia: inspiração para a nossa profissão. Revisões de Fisioterapia, 16(1), 75-86. https://doi.org/10.1179/1743288X10Y.0000000025
- Courtney, A. C., Courtney, M. W. (2009). Um mecanismo torácico de lesão cerebral traumática leve devido a ondas de pressão de explosão. Hipóteses médicas, 72(1), 76-83. https://doi.org/https://doi.org/10.1016/j.mehy.2008.08.015
- Dimitriadis, Z., Kapreli, E., Strimpakos, N. e Oldham, J. (2013). Fraqueza respiratória em pacientes com dor crônica no pescoço. Manual Therapy, 18(3), pp.248-253.
- Beeckmans, N., Vermeersch, A., Lysens, R., Van Wambeke, P., Goossens, N., Thys, T., Brumagne, S. e Janssens, L. (2016). A presença de distúrbios respiratórios em indivíduos com dores lombares: Uma revisão sistemática. Manual Therapy, 26, pp.77-86.
- 10.0 10.1 Blanpied, P., Gross, A., Elliott, J. e Devaney, L. (2017). Diretrizes para Dor no Pescoço: Revisão de 2017: Usando a Evidência para Guiar a Prática Fisioterapeuta. Journal of Orthopaedic Sports Physical Therapy, 47(7), pp.511-512.
- 11.0 11.1 Fillingim, R., Loeser, J., Baron, R. e Edwards, R. (2016). Avaliação da Dor Crônica: Domínios, Métodos e Mecanismos. The Journal of Pain, 17(9), pp.T10-T20.
- Jull, G., O’Leary, S. e Falla, D. (2008). Avaliação Clínica dos Músculos Flexores Cervicais Profundos: O Teste de Flexão Craniocervical. Journal of Manipulative and Physiological Therapeutics, 31(7), pp.525-533.
- Turk, D., Fillingim, R., Ohrbach, R. e Patel, K. (2016). Avaliação do Impacto Psicossocial e Funcional da Dor Crônica. The Journal of Pain, 17(9), pp.T21-T49.
- 14,0 14,1 14,2 14,3 14,4 Chaitow, L; Bradley, Dinah; Gilbert, Christopher. Reconhecer e Tratar os Distúrbios Respiratórios – Uma Abordagem Multidisciplinar; Elsevier, Lda; 2ª Edição; 2014. Cap. 7.3 pgs 185-196.
- Gross, A., Kay, T.,Paquin, J., Blanchette, S., Lanlonde,P., Christie,T., Dupont, G., Graham, N., Burnie, S., Gelley, G., Goldsmith, C., Forget, M., Hoving, J., Bronfort, G., Santaguida, P. (2015).Exercícios para distúrbios mecânicos do pescoço. Cochrane Database of Systematic Reviews.
li> Kapreli, E., Vourazanis, E., Strimpakos, N. (2008). A dor no pescoço causa disfunção respiratória. Hipóteses médicas, 70(5), 1009-1013. https://doi.org/https://doi.org/10.1016/j.mehy.2007.07.050
Bradley, Helen; Esformes, Joseph; 2014.Breathing Pattern Disorders and Functional Movement; International Journal of Sports Physical Therapy; 9(1): 28-39