A principios del siglo XX, el número de pacientes que residían en hospitales psiquiátricos aumentó significativamente mientras que apenas se disponía de un tratamiento médico eficaz. La lobotomía fue una de las terapias físicas radicales e invasivas que se desarrollaron en Europa en esa época y que supusieron una ruptura con la cultura psiquiátrica de nihilismo terapéutico que había prevalecido desde finales del siglo XIX. Las nuevas terapias físicas «heroicas» ideadas durante esta época experimental, como la terapia palúdica para la paresia general de los locos (1917), la terapia del sueño profundo (1920), la terapia de choque con insulina (1933), la terapia de choque con cardiazol (1934) y la terapia electroconvulsiva (1938), contribuyeron a infundir a la entonces moribunda y desmoralizada profesión psiquiátrica un renovado optimismo sobre la posibilidad de curar la locura y la potencia de su oficio. El éxito de las terapias de choque, a pesar del considerable riesgo que suponían para los pacientes, también ayudó a acomodar a los psiquiatras a formas cada vez más drásticas de intervención médica, incluida la lobotomía.
El clínico-historiador Joel Braslow sostiene que, desde la terapia contra la malaria hasta la lobotomía, las terapias psiquiátricas físicas «se acercan cada vez más al interior del cerebro» y este órgano ocupa cada vez más «el centro del escenario como fuente de enfermedad y lugar de curación». Para Roy Porter, antaño decano de la historia de la medicina, las intervenciones psiquiátricas, a menudo violentas e invasivas, desarrolladas durante las décadas de 1930 y 1940 son indicativas tanto del deseo bienintencionado de los psiquiatras de encontrar algún medio médico para aliviar el sufrimiento del gran número de pacientes que entonces se encontraban en los hospitales psiquiátricos como de la relativa falta de poder social de esos mismos pacientes para resistirse a las intervenciones cada vez más radicales e incluso temerarias de los médicos de los manicomios. Muchos médicos, pacientes y familiares de la época creían que, a pesar de las consecuencias potencialmente catastróficas, los resultados de la lobotomía eran aparentemente positivos en muchos casos o, al menos, se consideraban así cuando se medían junto a la aparente alternativa de la institucionalización a largo plazo. La lobotomía siempre ha sido controvertida, pero durante un periodo de la corriente médica dominante, incluso se la ensalzó y se la consideró un remedio legítimo de último recurso para categorías de pacientes que, de otro modo, se consideraban desahuciados. Hoy en día, la lobotomía se ha convertido en un procedimiento despreciado, un sinónimo de barbarie médica y un caso ejemplar de atropello médico de los derechos de los pacientes.
La primera psicocirugíaEditar

Antes de la década de 1930, algunos médicos habían experimentado en contadas ocasiones con novedosas operaciones quirúrgicas en los cerebros de los considerados dementes. En 1888, el psiquiatra suizo Gottlieb Burckhardt inició lo que se considera el primer intento sistemático de psicocirugía humana moderna. Operó a seis pacientes crónicos bajo su cuidado en el manicomio suizo de Préfargier, extirpando secciones de su corteza cerebral. La decisión de Burckhardt de operar se basó en tres opiniones generalizadas sobre la naturaleza de la enfermedad mental y su relación con el cerebro. En primer lugar, la creencia de que la enfermedad mental era de naturaleza orgánica y reflejaba una patología cerebral subyacente; en segundo lugar, que el sistema nervioso estaba organizado según un modelo asociacionista que comprendía un sistema de entrada o aferente (un centro sensorial), un sistema de conexión en el que se procesaba la información (un centro de asociación) y un sistema de salida o eferente (un centro motor); y, por último, una concepción modular del cerebro según la cual las facultades mentales discretas estaban conectadas a regiones específicas del cerebro. La hipótesis de Burckhardt era que creando deliberadamente lesiones en las regiones del cerebro identificadas como centros de asociación podría producirse una transformación del comportamiento. Según su modelo, los enfermos mentales podrían experimentar «excitaciones anormales en calidad, cantidad e intensidad» en las regiones sensoriales del cerebro y esta estimulación anormal se transmitiría a las regiones motoras dando lugar a la patología mental. Sin embargo, razonó que la eliminación de material de cualquiera de las zonas sensoriales o motoras podría dar lugar a «graves trastornos funcionales». En cambio, al dirigirse a los centros de asociación y crear una «zanja» alrededor de la región motora del lóbulo temporal, esperaba romper sus líneas de comunicación y aliviar así tanto los síntomas mentales como la experiencia de la angustia mental.

Con la intención de mejorar los síntomas de las personas con afecciones violentas e intratables, más que de curarlas, Burckhardt comenzó a operar a los pacientes en diciembre de 1888, pero tanto sus métodos como sus instrumentos quirúrgicos eran rudimentarios y los resultados del procedimiento fueron, en el mejor de los casos, dispares. Operó a seis pacientes en total y, según su propia evaluación, dos no experimentaron ningún cambio, dos pacientes se volvieron más tranquilos, un paciente experimentó convulsiones epilépticas y murió unos días después de la operación, y un paciente mejoró. Las complicaciones fueron debilidad motora, epilepsia, afasia sensorial y «sordera de palabras». Afirmando una tasa de éxito del 50%, presentó los resultados en el Congreso Médico de Berlín y publicó un informe, pero la respuesta de sus colegas médicos fue hostil y no realizó más operaciones.
En 1912, dos médicos afincados en San Petersburgo, el destacado neurólogo ruso Vladimir Bekhterev y su colega estonio más joven, el neurocirujano Ludvig Puusepp, publicaron un artículo en el que revisaban una serie de intervenciones quirúrgicas que se habían realizado en enfermos mentales. Aunque en general trataron favorablemente estos esfuerzos, en su consideración de la psicocirugía reservaron un desprecio incansable a los experimentos quirúrgicos de Burckhardt de 1888 y opinaron que era extraordinario que un médico capacitado pudiera emprender un procedimiento tan poco sólido.
Hemos citado estos datos para mostrar no sólo lo infundado sino también lo peligroso de estas operaciones. No nos explicamos cómo su autor, licenciado en medicina, pudo atreverse a realizarlas…
Los autores olvidaron mencionar, sin embargo, que en 1910 el propio Puusepp había operado el cerebro de tres enfermos mentales, seccionando la corteza entre los lóbulos frontal y parietal. Abandonó estos intentos debido a los resultados insatisfactorios y esta experiencia probablemente inspiró la invectiva que se dirigió a Burckhardt en el artículo de 1912. En 1937, Puusepp, a pesar de sus anteriores críticas a Burckhardt, estaba cada vez más convencido de que la psicocirugía podía ser una intervención médica válida para los perturbados mentales. A finales de la década de 1930, trabajó estrechamente con el equipo de neurocirugía del Hospital Racconigi, cerca de Turín, para establecerlo como un centro temprano e influyente para la adopción de la leucotomía en Italia.
DesarrolloEditar

La leucotomía se realizó por primera vez en 1935 bajo la dirección del neurólogo portugués (e inventor del término psicocirugía) António Egas Moniz. Al parecer, Moniz, que empezó a interesarse por las afecciones psiquiátricas y su tratamiento somático a principios de la década de 1930, concibió una nueva oportunidad de reconocimiento en el desarrollo de una intervención quirúrgica en el cerebro como tratamiento de las enfermedades mentales.
Lóbulos frontalesEditar
La fuente de inspiración de la decisión de Moniz de arriesgarse a realizar una psicocirugía se ha visto empañada por las declaraciones contradictorias realizadas al respecto por Moniz y otras personas, tanto contemporáneas como retrospectivas. La narración tradicional aborda la cuestión de por qué Moniz se centró en los lóbulos frontales haciendo referencia al trabajo del neurocientífico de Yale John Fulton y, de forma más dramática, a una presentación que Fulton hizo con su colega menor Carlyle Jacobsen en el Segundo Congreso Internacional de Neurología celebrado en Londres en 1935. La principal área de investigación de Fulton era la función cortical de los primates y había establecido el primer laboratorio de neurofisiología de primates de Estados Unidos en Yale a principios de la década de 1930. En el Congreso de 1935, con la presencia de Moniz, Fulton y Jacobsen presentaron a dos chimpancés, llamados Becky y Lucy, a los que se les había practicado una lobectomía frontal y los consiguientes cambios de comportamiento y función intelectual. Según el relato de Fulton en el congreso, explicaron que antes de la intervención quirúrgica, ambos animales, y especialmente Becky, la más emocional de los dos, mostraban un «comportamiento frustracional» -es decir, tenían rabietas que podían incluir rodar por el suelo y defecar- si, debido a su bajo rendimiento en una serie de tareas experimentales, no eran recompensados. Tras la extirpación quirúrgica de sus lóbulos frontales, el comportamiento de ambos primates cambió notablemente y Becky se apaciguó hasta tal punto que, al parecer, Jacobsen afirmó que era como si se hubiera unido a una «secta de la felicidad». Durante la sección de preguntas y respuestas de la ponencia, Moniz, al parecer, «sorprendió» a Fulton al preguntarle si este procedimiento podría extenderse a sujetos humanos con enfermedades mentales. Fulton declaró que respondió que, aunque era posible en teoría, seguramente era una intervención «demasiado formidable» para su uso en humanos.

El hecho de que Moniz comenzara sus experimentos con la leucotomía sólo tres meses después del congreso ha reforzado la aparente relación de causa y efecto entre la presentación de Fulton y Jacobsen y la determinación del neurólogo portugués de operar los lóbulos frontales. Como autor de este relato, Fulton, que a veces ha sido reivindicado como el padre de la lobotomía, pudo dejar constancia posteriormente de que la técnica tuvo su verdadero origen en su laboratorio. Apoyando esta versión de los hechos, en 1949, el neurólogo de Harvard Stanley Cobb comentó durante su discurso presidencial ante la Asociación Neurológica Americana que «rara vez en la historia de la medicina una observación de laboratorio se ha traducido tan rápida y dramáticamente en un procedimiento terapéutico». Sin embargo, el informe de Fulton, escrito diez años después de los acontecimientos descritos, no está corroborado en los registros históricos y se parece poco a un relato anterior no publicado que escribió sobre el congreso. En este relato anterior mencionó un intercambio incidental y privado con Moniz, pero es probable que la versión oficial de su conversación pública que promulgó carezca de fundamento. De hecho, Moniz declaró que había concebido la operación algún tiempo antes de su viaje a Londres en 1935, habiendo contado en confianza a su colega menor, el joven neurocirujano Pedro Almeida Lima, ya en 1933 su idea psicoquirúrgica. El relato tradicional exagera la importancia de Fulton y Jacobsen en la decisión de Moniz de iniciar la cirugía del lóbulo frontal, y omite el hecho de que un conjunto detallado de investigaciones neurológicas que surgieron en esta época sugirieron a Moniz y a otros neurólogos y neurocirujanos que la cirugía en esta parte del cerebro podría producir cambios significativos en la personalidad de los enfermos mentales.
Como los lóbulos frontales habían sido objeto de investigación y especulación científica desde finales del siglo XIX, la contribución de Fulton, aunque puede haber funcionado como fuente de apoyo intelectual, es en sí misma innecesaria e inadecuada como explicación de la resolución de Moniz de operar esta sección del cerebro. Según un modelo evolutivo y jerárquico del desarrollo del cerebro, se había planteado la hipótesis de que las regiones asociadas a un desarrollo más reciente, como el cerebro de los mamíferos y, muy especialmente, los lóbulos frontales, eran responsables de funciones cognitivas más complejas. Sin embargo, esta formulación teórica encontró poco apoyo en el laboratorio, ya que la experimentación del siglo XIX no encontró ningún cambio significativo en el comportamiento de los animales tras la extirpación quirúrgica o la estimulación eléctrica de los lóbulos frontales. Esta imagen del llamado «lóbulo silencioso» cambió en el periodo posterior a la Primera Guerra Mundial con la producción de informes clínicos de ex militares que habían sufrido un traumatismo cerebral. El perfeccionamiento de las técnicas neuroquirúrgicas también facilitó el aumento de los intentos de extirpar tumores cerebrales, tratar la epilepsia focal en los seres humanos y condujo a una neurocirugía experimental más precisa en los estudios con animales. Se han registrado casos en los que los síntomas mentales se han aliviado tras la extirpación quirúrgica del tejido cerebral enfermo o dañado. La acumulación de estudios de casos médicos sobre cambios de comportamiento tras un daño en los lóbulos frontales condujo a la formulación del concepto de Witzelsucht, que designaba una condición neurológica caracterizada por cierta hilaridad e infantilismo en los afectados. La imagen de la función de los lóbulos frontales que surgió de estos estudios se complicó con la observación de que los déficits neurológicos derivados de la lesión de un solo lóbulo podían compensarse si el lóbulo opuesto permanecía intacto. En 1922, el neurólogo italiano Leonardo Bianchi publicó un informe detallado sobre los resultados de las lobectomías bilaterales en animales que apoyaba el argumento de que los lóbulos frontales eran parte integrante de la función intelectual y que su extirpación conducía a la desintegración de la personalidad del sujeto. Este trabajo, aunque influyente, no estuvo exento de críticas debido a las deficiencias en el diseño experimental.
La primera lobectomía bilateral de un sujeto humano fue realizada por el neurocirujano estadounidense Walter Dandy en 1930. El neurólogo Richard Brickner informó sobre este caso en 1932, relatando que el receptor, conocido como «Paciente A», aunque experimentaba un embotamiento del afecto, no había sufrido ninguna disminución aparente de la función intelectual y parecía, al menos para el observador casual, perfectamente normal. Brickner concluyó a partir de estas pruebas que «los lóbulos frontales no son «centros» del intelecto». Estos resultados clínicos se reprodujeron en una operación similar realizada en 1934 por el neurocirujano Roy Glenwood Spurling y de la que informó el neuropsiquiatra Spafford Ackerly. A mediados de la década de 1930, el interés por la función de los lóbulos frontales alcanzó su punto álgido. Esto se reflejó en el congreso neurológico de Londres de 1935, que acogió como parte de sus deliberaciones «un notable simposio… sobre las funciones de los lóbulos frontales». El panel estaba presidido por Henri Claude, un neuropsiquiatra francés, que comenzó la sesión revisando el estado de la investigación sobre los lóbulos frontales, y concluyó que «la alteración de los lóbulos frontales modifica profundamente la personalidad de los sujetos». Este simposio paralelo contenía numerosas ponencias de neurólogos, neurocirujanos y psicólogos; entre ellas, una de Brickner, que impresionó mucho a Moniz, que volvía a detallar el caso del «Paciente A». La ponencia de Fulton y Jacobsen, presentada en otra sesión de la conferencia sobre fisiología experimental, fue notable al vincular los estudios en animales y humanos sobre la función de los lóbulos frontales. Así, en el momento del Congreso de 1935, Moniz tenía a su disposición un conjunto creciente de investigaciones sobre la función de los lóbulos frontales que se extendía mucho más allá de las observaciones de Fulton y Jacobsen.
Tampoco era Moniz el único médico de la década de 1930 que había contemplado procedimientos dirigidos directamente a los lóbulos frontales. Aunque finalmente descartó la cirugía cerebral por considerar que conllevaba demasiados riesgos, médicos y neurólogos como William Mayo, Thierry de Martel, Richard Brickner y Leo Davidoff habían contemplado la propuesta antes de 1935. Inspirado por el desarrollo de la terapia palúdica de Julius Wagner-Jauregg para el tratamiento de la paresia general de los locos, el médico francés Maurice Ducosté informó en 1932 que había inyectado 5 ml de sangre palúdica directamente en los lóbulos frontales de más de 100 pacientes paréticos a través de agujeros perforados en el cráneo. Afirmó que los paréticos inyectados mostraban signos de «mejora mental y física incontestable» y que los resultados de los pacientes psicóticos sometidos al procedimiento también eran «alentadores». La inyección experimental de sangre palúdica que induce la fiebre en los lóbulos frontales también se reprodujo durante la década de 1930 en los trabajos de Ettore Mariotti y M. Sciutti en Italia y de Ferdière Coulloudon en Francia. En Suiza, casi simultáneamente al inicio del programa de leucotomía de Moniz, el neurocirujano François Ody había extirpado todo el lóbulo frontal derecho de un paciente esquizofrénico catatónico. En Rumanía, el procedimiento de Ody fue adoptado por Dimitri Bagdasar y Constantinesco, que trabajaban en el Hospital Central de Bucarest. Ody, que retrasó la publicación de sus propios resultados durante varios años, reprendió más tarde a Moniz por afirmar que había curado a los pacientes mediante leucotomía sin esperar a determinar si se había producido una «remisión duradera».
Modelo neurológicoEditar
Los fundamentos teóricos de la psicocirugía de Moniz coincidían en gran medida con los del siglo XIX que habían informado la decisión de Burckhardt de extirpar la materia del cerebro de sus pacientes. Aunque en sus escritos posteriores Moniz hizo referencia tanto a la teoría neuronal de Ramón y Cajal como al reflejo condicionado de Ivan Pavlov, en esencia se limitó a interpretar esta nueva investigación neurológica en términos de la antigua teoría psicológica del asociacionismo. Sin embargo, difería significativamente de Burckhardt en que no creía que hubiera ninguna patología orgánica en los cerebros de los enfermos mentales, sino que sus vías neuronales estaban atrapadas en circuitos fijos y destructivos que conducían a «ideas predominantes y obsesivas». Como escribió Moniz en 1936:
los problemas mentales deben tener … una relación con la formación de agrupaciones celulo-conectivas, que se vuelven más o menos fijas. Los cuerpos celulares pueden permanecer totalmente normales, sus cilindros no tendrán ninguna alteración anatómica; pero sus agrupaciones múltiples, muy variables en las personas normales, pueden tener disposiciones más o menos fijas, que tendrán relación con las ideas persistentes y el delirio en ciertos estados psíquicos mórbidos.
Para Moniz, «para curar a estos pacientes», era necesario «destruir las disposiciones más o menos fijas de las conexiones celulares que existen en el cerebro, y en particular las que están relacionadas con los lóbulos frontales», eliminando así sus circuitos cerebrales patológicos fijos. Moniz creía que el cerebro se adaptaría funcionalmente a dicha lesión. A diferencia de la posición adoptada por Burckhardt, era infalsificable según los conocimientos y la tecnología de la época, ya que la ausencia de una correlación conocida entre la patología cerebral física y la enfermedad mental no podía refutar su tesis.
Primeras leucotomíasEditar
Egas Moniz (1937)
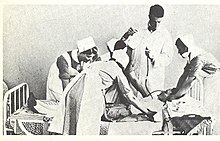
El 12 de noviembre de 1935, en el Hospital Santa Marta de Lisboa, Moniz inició la primera de una serie de operaciones en el cerebro de los enfermos mentales. Los pacientes iniciales seleccionados para la operación fueron proporcionados por el director médico del Hospital Mental Miguel Bombarda de Lisboa, José de Matos Sobral Cid. Como Moniz carecía de formación en neurocirugía y sus manos estaban lisiadas a causa de la gota, la intervención fue realizada bajo anestesia general por Pedro Almeida Lima, que ya había ayudado a Moniz en sus investigaciones sobre la angiografía cerebral. La intención era eliminar algunas de las largas fibras que conectaban los lóbulos frontales con otros centros cerebrales importantes. Para ello, se decidió que Lima haría una trepanación en el lateral del cráneo y luego inyectaría etanol en la «materia blanca subcortical del área prefrontal» para destruir las fibras de conexión, o tractos de asociación, y crear lo que Moniz denominó una «barrera frontal». Una vez finalizada la primera operación, Moniz la consideró un éxito y, al observar que la depresión de la paciente se había aliviado, la declaró «curada», aunque, de hecho, nunca fue dada de alta del hospital psiquiátrico. Moniz y Lima continuaron con este método de inyección de alcohol en los lóbulos frontales en los siete pacientes siguientes, pero después de tener que inyectar a algunos pacientes en numerosas ocasiones para obtener lo que consideraban un resultado favorable, modificaron los medios por los que seccionarían los lóbulos frontales. Para el noveno paciente introdujeron un instrumento quirúrgico llamado leucotomo; se trataba de una cánula de 11 centímetros de longitud y 2 centímetros de diámetro. Tenía un bucle de alambre retráctil en un extremo que, al girarlo, producía una lesión circular de 1 centímetro (0,39 pulgadas) de diámetro en la materia blanca del lóbulo frontal. Normalmente, se cortaban seis lesiones en cada lóbulo, pero, si no estaban satisfechos con los resultados, Lima podía realizar varios procedimientos, cada uno de los cuales producía múltiples lesiones en los lóbulos frontales izquierdo y derecho.
Para la conclusión de esta primera tanda de leucotomías en febrero de 1936, Moniz y Lima habían operado a veinte pacientes con un periodo medio de una semana entre cada procedimiento; Moniz publicó sus hallazgos con gran premura en marzo del mismo año. Los pacientes tenían entre 27 y 62 años de edad; doce eran mujeres y ocho hombres. Nueve de los pacientes fueron diagnosticados de depresión, seis de esquizofrenia, dos de trastorno de pánico y uno de manía, catatonia y maníaco-depresión, siendo los síntomas más destacados la ansiedad y la agitación. La duración de la enfermedad antes de la intervención oscilaba entre cuatro semanas y 22 años, aunque todos menos cuatro llevaban al menos un año enfermos. Normalmente, los pacientes eran operados el mismo día que llegaban a la clínica de Moniz y regresaban en un plazo de diez días al Hospital Mental Miguel Bombarda. Entre una y diez semanas después de la operación, se realizaba un seguimiento postoperatorio superficial. Se observaron complicaciones en cada uno de los pacientes de la leucotomía e incluyeron: «aumento de la temperatura, vómitos, incontinencia vesical e intestinal, diarrea y afecciones oculares como ptosis y nistagmus, así como efectos psicológicos como apatía, acinesia, letargo, desorientación temporal y local, cleptomanía y sensaciones anormales de hambre». Moniz afirmó que estos efectos eran transitorios y, según su evaluación publicada, el resultado de estos primeros veinte pacientes fue que el 35%, es decir, siete casos, mejoraron significativamente, otro 35% mejoró algo y el 30% restante (seis casos) no cambió. No hubo muertes y no consideró que ningún paciente se hubiera deteriorado tras la leucotomía.