| Author | Affiliation |
|---|---|
| Shahram Lotfipour, MD, MPH | University of California, Irvine, Department of Emergency Medicine, Orange, California |
| Max Jason, BS | University of California, Irvine, Department of Emergency Medicine, Orange, California |
| Vincent J. Liu, BS | Taipei Medical University, College of Medicine, Taipei, Taiwan |
| Mohammad Helmy, MD | University of California, Irvine, Department of Radiological Sciences, Orange, California |
| Wirachin Hoonpongsimanont, MD, MS | University of California, Irvine, Department of Emergency Medicine, Orange, California |
| C. Eric McCoy, MD, MPH | Université de Californie, Irvine, Département de médecine d’urgence, Orange, Californie | Bharath Chakravarthy, MD, MPH | Université de Californie, Irvine, Département de médecine d’urgence, Orange, Californie |
Introduction
Rapport de cas
Discussion
Conclusion
ABSTRACT
La grossesse peut masquer les signes et symptômes de l’appendicite aiguë, rendant le diagnostic difficile. De plus, le fait d’éviter l’imagerie par rayonnement en raison du risque fœtal limite les options diagnostiques dont disposent les cliniciens. Une fois l’appendicite diagnostiquée, la réalisation d’une appendicectomie a été la ligne de conduite la plus communément acceptée, mais des approches conservatrices et non chirurgicales sont désormais envisagées. Ce rapport décrit les dernières recommandations de différents domaines et organisations pour le diagnostic et le traitement de l’appendicite pendant la grossesse.
INTRODUCTION
L’appendicite chez les femmes enceintes est la cause la plus fréquente de chirurgies d’urgence non gynécologiques ou liées à l’obstétrique1. L’appendicite survient dans 0,05% à 0,07% des grossesses, la fréquence des cas étant la plus élevée au cours du deuxième trimestre de la grossesse.2 Les femmes enceintes sont plus susceptibles de subir une perforation de l’appendice, avec des taux pouvant atteindre 55%, contre 4% à 19% dans la population générale.2 Pendant la grossesse, les symptômes de l’appendicite peuvent sembler normaux et les changements anatomiques peuvent masquer les signes classiques, confondant ainsi le diagnostic de l’appendicite.1 En plus des difficultés de détection, les diagnostics incorrects peuvent entraîner des appendicectomies négatives, exposant les fœtus à un risque inutile d’avortement spontané et d’accouchement prématuré.3
Lorsqu’une patiente non enceinte présente des symptômes indiquant une appendicite, l’échographie transabdominale et la tomodensitométrie (TDM) sont généralement les modalités d’imagerie de choix. L’échographie (US) sert d’outil initial rapide et facilement disponible, mais peut être peu concluante en raison de facteurs tels que la compétence de l’opérateur, la physique du patient et la résolution intrinsèque. En revanche, la tomographie a une sensibilité de 91 % et une spécificité de 90 % pour le diagnostic de l’appendicite.4 Bien que la tomographie soit plus précise que l’échographie, afin de réduire le risque de complications pour le fœtus dues à l’exposition aux rayonnements, les radiologues privilégient la tomographie à faible dose et, surtout, l’imagerie par résonance magnétique (IRM) lorsqu’une échographie initiale ne permet pas d’établir un diagnostic.5,6 Il n’est pas rare que l’IRM ne soit pas disponible dans une urgence, ou ait une disponibilité limitée pendant la nuit, ce qui nécessiterait une décision précoce de transfert du patient pour obtenir des études diagnostiques de plus haut niveau de soins.
En termes de traitement, la réalisation d’une appendicectomie est le traitement de choix actuel. Des recherches récentes explorent une approche conservatrice, non opératoire, avec traitement antibiotique comme option, mais cette pratique n’est pas largement acceptée et peut conduire à une appendicite récurrente.7 Nous décrivons les considérations relatives au diagnostic et au traitement d’une appendicite suspectée chez une femme enceinte ayant des antécédents de lupus, de maladie rénale et d’hypertension. Nous décrivons également sa prise en charge au regard des dernières directives associées à la gestion de l’appendicite aiguë pendant la grossesse. Étant donné que les symptômes de l’appendicite peuvent être similaires à ceux de la grossesse, le diagnostic peut être difficile compte tenu de la nécessité d’éviter les radiations. Ce rapport détaille les informations les plus récentes concernant les recommandations de traitement pour les femmes enceintes. Nous abordons les défis de diagnostic et de traitement auxquels les cliniciens sont confrontés avec une telle présentation de patients.
RAPPORT DE CAS
Une femme de 23 ans à l’âge gestationnel de 13 semaines et trois jours s’est présentée aux urgences (ED) avec une douleur abdominale aiguë et une dyspnée. La patiente s’est réveillée à 5h00 du matin avec une douleur épigastrique soudaine qui s’est intensifiée et est devenue plus diffuse au moment où elle s’est présentée à 8h33. La patiente avait des antécédents de lupus associé à une maladie rénale de stade I et à de l’hypertension. Elle prenait par intermittence des stéroïdes pour les poussées de lupus mais n’avait pas d’antécédents de symptômes intestinaux ou abdominaux correspondants.
L’examen physique a montré que la patiente avait une température de 36,7° Celsius, une fréquence cardiaque de 93 battements par minute, une pression artérielle de 123/93 millimètres de mercure, une fréquence respiratoire de 18 respirations par minute et une saturation en oxygène du sang de 100 %. La patiente était en légère détresse en raison de la douleur, qui était passée de 6/10 à 8/10 depuis son apparition. Elle a nié avoir eu des douleurs similaires lors de sa seule grossesse précédente. Elle a eu deux épisodes de vomissements de couleur jaune clair depuis son réveil. La patiente présentait des bruits intestinaux normaux, aucune sensibilité au point de McBurney, aucune sensibilité sus-pubienne et aucune sensibilité à l’angle costo-vertébral. Elle a décrit une douleur autour de son ombilic, qui, selon elle, était de nature et de localisation différentes de ses poussées de lupus, qui sont souvent caractérisées par des migraines et des nausées.
Une imagerie par US a été réalisée dans le quadrant inférieur droit, mais l’appendice n’a pas été visualisé. L’US a confirmé avec succès une grossesse intra-utérine vivante. Un examen transvaginal du bassin a montré des ovaires normaux, et les mesures de biométrie fœtale étaient conformes aux dates. Après administration de morphine, la douleur de la patiente a diminué et s’est localisée dans le quadrant inférieur droit. Un chirurgien a alors été consulté et a recommandé une IRM de l’abdomen et du pelvis sans contraste pour évaluer l’appendice. L’IRM de l’abdomen a montré une appendicite limite avec un étranglement, un épaississement mineur de la paroi, du liquide libre, mais pas d’abcès (images 1-2). Le patient a été diagnostiqué avec une appendicite aiguë et a été admis dans le service chirurgical. L’équipe chirurgicale a pratiqué avec succès une appendicectomie laparoscopique et elle est sortie de l’hôpital le jour suivant. Le rapport pathologique a confirmé le diagnostic initial d’appendicite aiguë après microscopie de l’appendice.
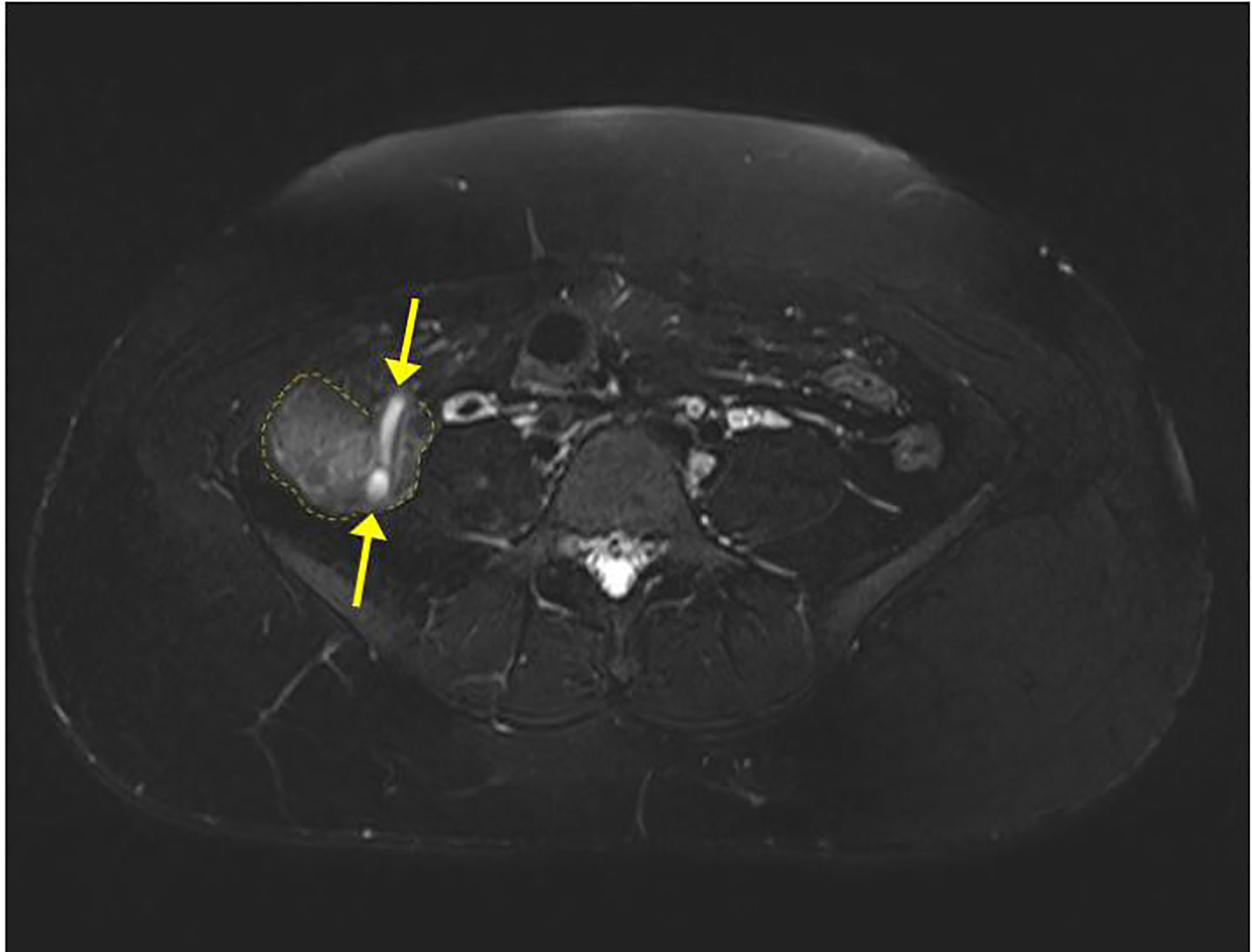
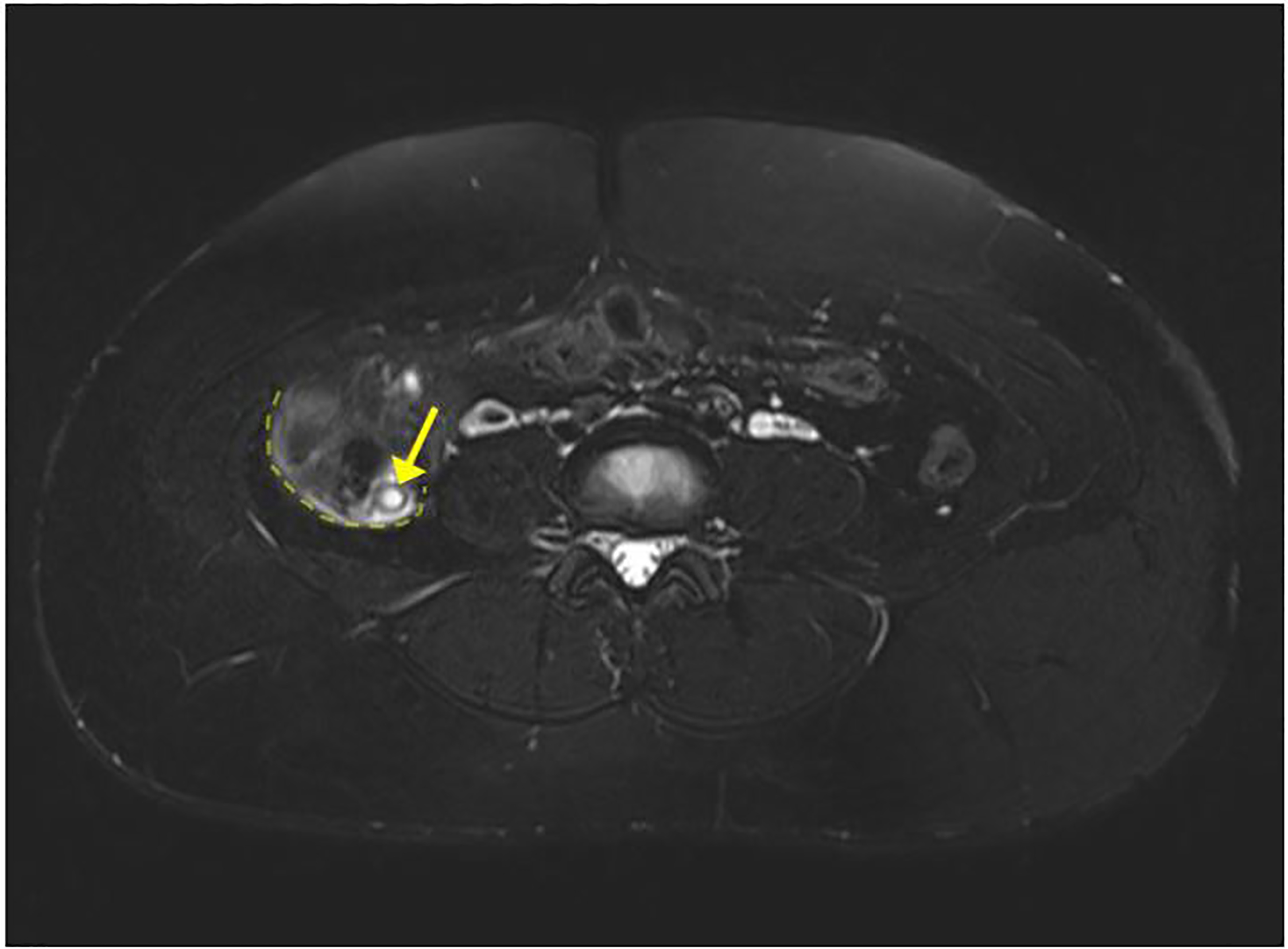
DISCUSSION
L’appendicite se manifeste par des symptômes similaires à ceux de la grossesse ; bien que rare, elle touche environ une grossesse sur 1 500. C’est la cause la plus fréquente de chirurgie d’urgence non gynécologique et non obstétricale chez les femmes enceintes.8 L’appendicite est difficile à identifier chez les patientes enceintes en raison des caractéristiques de la patiente qui masquent les signes ou les symptômes autrement classiques. Les principaux symptômes sont les vomissements, l’anorexie, les nausées, la pyrexie, la tachycardie et la douleur du quadrant inférieur droit.9 L’appendice peut se déplacer vers le haut pendant la grossesse et les patientes peuvent ressentir une douleur dans le quadrant supérieur droit ou le flanc droit8.
Capsule CPC-EM
Que savons-nous déjà de cette entité clinique ?
L’appendicite est la cause la plus fréquente de chirurgies d’urgence non gynécologiques ou liées à l’obstétrique.
Qu’est-ce qui rend cette présentation de la maladie à déclarer ?
Cette présentation est à déclaration obligatoire compte tenu de la prévalence de l’appendicite et du degré de vigilance nécessaire pour assurer un diagnostic et un traitement appropriés.
Quel est le principal enseignement ?
L’imagerie par résonance magnétique est la dernière modalité d’imagerie diagnostique recommandée. L’appendicectomie reste le traitement privilégié par rapport aux approches non opératoires.
Comment cela pourrait-il améliorer la pratique de la médecine d’urgence ?
Une sensibilisation accrue à la possibilité d’une appendicite au sein de la population enceinte, chez qui les symptômes peuvent être occultés, pourrait améliorer la pratique de la médecine d’urgence.
Les techniques d’examen physique classiquement utilisées pour le diagnostic, comme les signes de Rovsing et du psoas, sont inefficaces dans le cas des patientes enceintes10. De plus, la leucocytose n’est pas une métrique fiable pour les patientes enceintes car elle se produit physiologiquement pendant la grossesse.9,10 La pyurie est observée chez 10 à 20 % des patientes et peut être concomitante à une bactériurie asymptomatique ou symptomatique retrouvée dans la population enceinte.11 Il est important d’envisager d’autres diagnostics gastro-intestinaux, obstétriques et gynécologiques qui présentent des symptômes similaires. Les systèmes de cotation non liés à l’imagerie sont des outils diagnostiques utiles pour stratifier les patients chez qui l’on soupçonne une appendicite. Le score d’Alvarado est l’un de ceux qui ont été validés et un seuil de score de cinq peut être utile pour exclure le diagnostic d’appendicite. 12,13
Pour les patientes non enceintes, il a été démontré que le scanner est la méthode de diagnostic la plus précise. Les TDM avec contraste ont une précision diagnostique allant de 91 % à 95 % avec une spécificité de 90 % à 95 %. Malheureusement, un scanner standard expose la femme enceinte et son fœtus à des radiations indésirables. Dans le cas d’une patiente enceinte, l’American College of Radiology recommande une imagerie initiale par US, qui offre une sensibilité de 67%-86% et une spécificité de 76%-88% lors de l’imagerie de patientes non enceintes.6 L’utilisation de l’US dépend souvent de l’opérateur, et l’identification de l’appendicite chez les femmes enceintes peut facilement être entravée par les gaz intestinaux et l’obésité.14 Pour les patientes en fin de deuxième ou troisième trimestre, il est recommandé de les placer en position oblique postérieure gauche ou en décubitus latéral gauche pour permettre le déplacement de l’utérus élargi et faciliter l’utilisation de techniques de compression graduelle.15
Dans une étude rétrospective de patientes enceintes, l’US s’est avérée efficace pour visualiser l’appendice seulement dans 7% des cas avec une sensibilité de 18% et une spécificité de 99%.16 Si un diagnostic d’appendicite aiguë par US est indéterminé chez une patiente enceinte, l’IRM doit être utilisée. L’IRM visualise l’appendice avec une sensibilité de 100 % et une spécificité de 98 %.16 L’IRM n’émet pas de rayonnement ionisant et n’a pas d’effets indésirables connus sur la mère ou le fœtus.17,18 D’autres études ont montré que l’IRM a une valeur prédictive positive de 90,4 % et une valeur prédictive négative de 99,5 %, si l’appendice peut être identifié.6 L’IRM est l’étalon-or actuel pour diagnostiquer avec précision l’appendicite chez les patientes enceintes après une US non concluante.6
La grossesse ajoute une couche supplémentaire de défis de traitement lors de la prise en charge de l’appendicite. Les diagnostics précis sont importants pour les femmes enceintes présentant des douleurs abdominales en raison des complications possibles découlant d’une appendicectomie retardée ou négative. Les diagnostics faussement positifs et les interventions chirurgicales qui s’ensuivent font courir des risques inutiles aux femmes enceintes. Une vaste étude rétrospective a démontré des preuves d’un taux de perte fœtale de 4 % et d’un taux d’accouchement précoce de 10 % pour les appendicectomies négatives.3 Compte tenu des risques associés à un diagnostic tardif, la pratique actuelle, lorsque l’appendicite aiguë est fortement suspectée, est de réaliser une appendicectomie immédiate car tout retard dans la chirurgie pourrait entraîner une rupture de l’appendice et une augmentation de la mortalité fœtale11.
Bien que le traitement conservateur de l’appendicite par antibiotiques ait récemment attiré l’attention en tant qu’option thérapeutique alternative, Salminen et al. n’ont pas pu démontrer la non-infériorité par rapport aux appendicectomies chez les patients âgés de 18 à 60 ans souffrant d’appendicite aiguë non compliquée. 19 Une approche non chirurgicale peut réduire les taux de complications, mais l’efficacité de la chirurgie reste actuellement nettement supérieure.20 Par conséquent, actuellement, les appendicectomies ouvertes et laparoscopiques sont considérées comme des techniques chirurgicales appropriées ; cependant, certaines études ont montré que les interventions laparoscopiques ne devraient pas être réalisées au cours du troisième trimestre.21
CONCLUSION
Lorsqu’une patiente enceinte arrive aux urgences avec des symptômes indiquant une appendicite, l’échographie est recommandée comme première ligne de diagnostic. Cependant, en raison de la difficulté de visualiser l’appendice chez une patiente enceinte à l’aide de l’échographie, l’IRM est le meilleur outil de diagnostic. L’IRM ne présente pas le même risque d’irradiation pour le fœtus que le scanner et offre un pouvoir diagnostique comparable. Il n’est pas rare que l’IRM ne soit pas disponible dans les urgences, ou qu’elle soit limitée pendant la nuit, ce qui nécessite une décision rapide de transfert de la patiente pour obtenir des études diagnostiques de plus haut niveau. Il est important d’établir rapidement un diagnostic correct car les appendicectomies retardées peuvent entraîner des ruptures et, par conséquent, des taux de mortalité fœtale plus élevés. La norme de soins après le diagnostic d’appendicite aiguë chez une patiente enceinte est la consultation chirurgicale pour une appendicectomie d’urgence, car l’efficacité et la sécurité de la gestion non opératoire avec des antibiotiques chez les patientes enceintes restent à élucider.
Le consentement éclairé documenté du patient et/ou l’approbation du conseil d’examen institutionnel ont été obtenus et déposés pour la publication de ce rapport de cas.
Notes de bas de page
Rédacteur de la section : Rick A. McPheeters, DO
Texte intégral disponible en accès libre à l’adresse http://escholarship.org/uc/uciem_cpcem
Adresse de correspondance : Shahram Lotfipour, MD, MPH, Université de Californie, Irvine, Département de médecine d’urgence, 333 City Boulevard West, Suite 640, Route 128-01, Orange, CA 92868. Courriel : [email protected]. 2:112 – 115
Historique de la soumission : Révision reçue le 26 août 2017 ; Soumis le 26 août 2017 ; Accepté le 19 janvier 2018
Conflits d’intérêts : En vertu de l’accord de soumission d’article CPC-EM, tous les auteurs sont tenus de divulguer toutes les affiliations, sources de financement et relations financières ou de gestion qui pourraient être perçues comme des sources potentielles de partialité. Les auteurs n’en ont divulgué aucune.
1. Andersen B, Nielsen T. Appendicite en pregnanc :, diagnostic, gestion et complications. Acta Obstet Gynecol Scand. 1999;78(9):758-62.
2. Pastore PA, Loomis DM, Sauret J. Appendicitis in oregnancy. J Am Board Fam Med. 2006;19(6):621-6.
3. McGory ML, Zingmond DS, Tillou A, et al. L’appendicectomie négative chez les femmes enceintes est associée à un risque substantiel de perte fœtale. J Am Coll Surg. 2007;205(4):534-40.
4. van Randen A, Bipat S, Zwinderman AH, et al. Acute appendicitis : meta-analysis of diagnostic performance of CT and graded compression US related to prevalence of disease. Radiology. 2008;249(1):97-106.
5. Hansen W, Moshiri M, Paladin A, et al. Evolving practice patterns in imaging pregnant patients with acute abdominal and pelvic conditions. Curr Probl Diagn Radiol. 2017;46(1):10-6.
6. Smith M, Katz D, Lalani T, et al. ACR Appropriateness Criteria® Right Lower Quadrant Pain-suspected appendicitis. Ultrasound Q. 2015;31(2):85-91.
7. 2017. Disponible à l’adresse suivante : http://ssat.com/guidelines/Appendicitis.cgi. Consulté le 12 juillet 2017.
8. Mourad J, Elliott JP, Erickson L, et al. Appendicite pendant la grossesse : De nouvelles informations qui contredisent les croyances cliniques de longue date. Am J Obstet Gynecol. 2000;182(5):1027-9.
9. Cappell MS, Friedel D. Douleurs abdominales pendant la grossesse. Gastroenterol Clin North Am. 2003;32(1):1-58.
10. Al-Mulhim AA. Appendicite aiguë pendant la grossesse. Une revue de 52 cas. Int Surg. 1996;81:295-7.
11. Augustin G. L’abdomen aigu pendant la grossesse. 2016:11-7.
12. Ohle R, O’Reilly F, O’Brien KK, et al. Le score d’Alvarado pour prédire l’appendicite aiguë : une revue systémique. BMC Med. 2011;9:139.
13. Memom ZA, Irfan S, Ftima K, et al. Appendicite aiguë : précision diagnostique du système de score Alvarado. Asian J Surg. 2013;36(4):144-9.
14. Hien N, Le K, Le C, et al. Grossesse extra-utérine rompue et appendicite concomitantes. J Am Board Fam Med. 2005;18(1):63-6.
15. Lim HK, Bae SH, Seo GS. Diagnostic de l’appendicite aiguë chez les femmes enceintes : valeur de la sonographie. Am J Roentgenol. 1992;159:539-42.
16. Konrad J, Grand D, Lourenco A. IRM : modalité d’imagerie de première intention pour les patientes enceintes avec suspicion d’appendicite. Abdominal Imaging. 2015;40(8):3359-64.
17. Bulas D, Egloff A. Avantages et risques de l’IRM pendant la grossesse. Semin Perinatol. 2013;37(5):301-4.
18. De Wilde J, Rivers AW, Price DL. Un examen de l’utilisation actuelle de l’imagerie par résonance magnétique pendant la grossesse et des implications de sécurité pour le fœtus. Prog Biophys Mol Biol. 2005;87(2-3):335-53.
19. Salminen P, Paajanen H, Rautio T, et al. Antibiotic therapy vs appendectomy for treatment of uncomplicated acute appendicitis. JAMA. 2015;313(23):2340-8.
20. Ansaloni L, Catena F, Coccolini F, et al. Chirurgie versus traitement antibiotique conservateur dans l’appendicite aiguë : une revue systématique et une méta-analyse des essais contrôlés randomisés. Dig Surg. 2011;28(3):210-21.
21. Malangoni M. Chirurgie gastro-intestinale et grossesse. Gastroenterol Clin North Am. 2003;32(1):181-200.
.