Amygdales, adénoïdes, infections de la gorge et apnée du sommeil
- Qu’est-ce que les amygdales ?
- Qu’est-ce que les adénoïdes ?
- Comment les amygdales et les adénoïdes affectent-elles le sommeil ?
- Quelle est la différence entre le ronflement, les troubles respiratoires du sommeil et l’apnée obstructive du sommeil ?
- Quelle est la différence entre un mal de gorge et une amygdalite ?
- Que peut-on faire en cas de maux de gorge récurrents ?
- Que signifie le fait que mon enfant se sente mieux, mais que le test de dépistage du streptocoque soit toujours positif ?
- Quels sont les avantages de l’amygdalectomie et de l’adénoïdectomie ?
- Quels sont les risques de l’amygdalectomie et de l’adénoïdectomie ?
- N’avez-vous pas besoin de vos amygdales et de vos adénoïdes ?
- Comment se fait l’amygdalectomie et l’adénoïdectomie ?
- Mon enfant doit-il passer la nuit à l’hôpital après une amygdalectomie ?
- Qu’est-ce que mon enfant peut manger après une amygdalectomie et une adénoïdectomie ?
- Que dois-je attendre après une amygdalectomie et une adénoïdectomie ?
Qu’est-ce que les amygdales ?
Les amygdales sont deux amas de tissus, chacun de la taille et de la forme d’une grosse olive, à l’arrière de la bouche, de chaque côté de la langue.
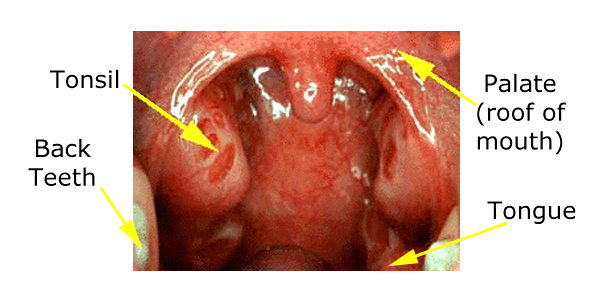
Amygdales de taille normale
Lorsque les amygdales sont petites (comme chez les jeunes bébés et chez la plupart des adultes), elles sont à peine visibles. Entre l’âge de deux et cinq ans, les amygdales atteignent leur taille maximale et peuvent être suffisamment grandes pour se toucher. Il est normal qu’un jeune enfant ait de grosses amygdales, et si elles semblent normales et ne causent aucun problème (comme l’apnée du sommeil), la taille des amygdales seule n’est généralement pas préoccupante.
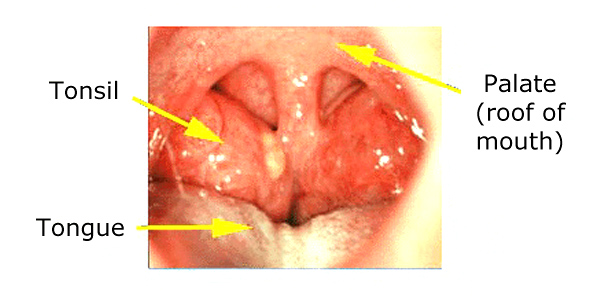
Des amygdales hypertrophiées
Les amygdales sont un tissu lymphoïde, c’est-à-dire l’un des éléments que le corps utilise pour combattre les infections. Mais elles ne représentent qu’une petite partie des systèmes de défense de l’organisme ; le tissu lymphoïde est présent tout le long de la muqueuse du nez, de la bouche et de la gorge (ainsi qu’ailleurs dans l’organisme). Les amygdales ne sont que deux grosseurs de ce tissu qui se trouvent être suffisamment saillantes pour être vues à l’arrière de la bouche.
Que sont les adénoïdes ?
L’adénoïde est le nom donné à une troisième grosseur de tissu lymphoïde qui se trouve entre les amygdales, au-dessus du palais (le palais de la bouche), à l’arrière du nez. Ce tissu ne peut être vu sans instruments spéciaux ou sans radiographies, car il est caché par le palais. Il est situé dans une zone appelée le nasopharynx, et s’il est suffisamment grand, il peut empêcher l’air de circuler par le nez.
La façon la plus simple de comprendre l’adénoïde est simplement de le considérer comme une troisième amygdale.
Comme pour les amygdales, il est normal qu’un jeune enfant ait des adénoïdes de grande taille, et le simple fait que le coussinet adénoïde soit grand n’est pas une raison pour une intervention chirurgicale. Les bébés naissent sans amygdales et adénoïdes visibles. Les adénoïdes commencent à se développer au cours de la première année de vie, atteignent leur taille maximale entre un et cinq ans, puis diminuent lentement au fur et à mesure que l’enfant grandit. Si, occasionnellement, un adolescent peut encore avoir des adénoïdes suffisamment grosses pour provoquer une obstruction du nez, cela est rare et les adénoïdes diminuent généralement avant l’adolescence.
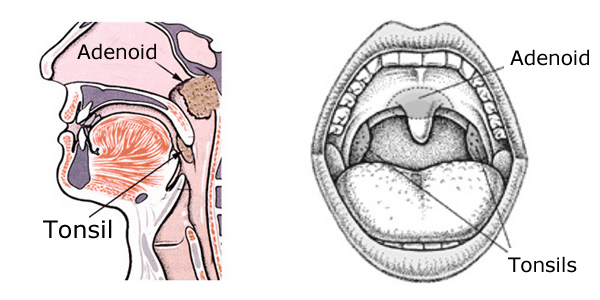
Papillon adénoïde
Comment les amygdales et les adénoïdes affectent-elles le sommeil ?
Le chemin que l’air emprunte du nez vers les poumons en passant par la gorge s’appelle les voies respiratoires. Les amygdales et les adénoïdes forment un anneau de tissu à l’arrière de la gorge. Si les amygdales et les adénoïdes sont grosses, elles rétrécissent les voies respiratoires et réduisent le flux d’air entrant et sortant des poumons.
Même si les amygdales et les adénoïdes sont très grosses, elles ne provoquent généralement pas de difficultés respiratoires importantes lorsque l’enfant est éveillé. Elles peuvent provoquer des symptômes moins importants, comme un nez bouché en permanence, une élocution « nasale », de la bave ou une habitude de garder la bouche ouverte, mais ces seuls éléments sont moins souvent des raisons de chirurgie.
Pendant le sommeil, il existe des rythmes de changement, entraînant des niveaux de sommeil plus profonds et moins profonds. C’est ce qu’on appelle l’architecture du sommeil, et les schémas normaux de celle-ci sont essentiels pour obtenir un bon repos nocturne. Pendant les phases profondes du sommeil, les muscles de la gorge se détendent. L’air qui circule dans l’espace rétréci entraîne une baisse de la pression atmosphérique. La combinaison des muscles détendus et de la faible pression entraîne un affaissement de la gorge et l’enfant est temporairement incapable de respirer (apnée). Cela entraîne une baisse du taux d’oxygène dans le sang et une augmentation du dioxyde de carbone.
Le cerveau surveille en permanence ces taux, même pendant le sommeil. Le cerveau finit par faire en sorte que l’enfant se réveille partiellement, ce qui le fait passer dans la phase moins profonde du sommeil. Le tonus musculaire revient alors, et la gorge s’ouvre – souvent avec un souffle. Un enfant peut passer par plusieurs de ces cycles en une heure, ce qui entraîne une perturbation du rythme normal du sommeil, avec une réduction du temps passé dans les phases plus profondes. Cet état est connu sous le nom d’apnée obstructive du sommeil (AOS).
Quelle est la différence entre le ronflement, les troubles respiratoires du sommeil et l’apnée obstructive du sommeil ?
Les troubles respiratoires du sommeil (TS) sont un terme général, qui fait référence à tout type de perturbation de la respiration qui se produit pendant le sommeil. L’apnée obstructive du sommeil (AOS) est une forme grave de SDB, dans laquelle la respiration s’arrête complètement jusqu’à ce que le patient se réveille suffisamment pour ouvrir les voies respiratoires et recommencer à respirer. En général, le patient ne se réveille pas complètement, mais passe plutôt à une phase de sommeil plus légère. Vous pouvez avoir un SDB significatif qui nécessite un traitement sans apnée complète ; une étude formelle du sommeil prend en compte à la fois les moments d’arrêt complet de la respiration ainsi que les arrêts partiels de la respiration, lorsqu’un enfant lutte pour respirer contre la résistance.
Le ronflement est une autre forme de SDB. C’est le bruit des vibrations dans les tissus mous qui tapissent la gorge. Cela se produit lorsque le flux d’air est perturbé, par exemple lorsque les amygdales ou les adénoïdes sont volumineux. Les adultes qui ronflent sont souvent en surpoids ou ont des problèmes nasaux (comme une cloison nasale déviée) qui entraînent une obstruction. Certains patients qui ronflent souffrent d’apnée du sommeil, et la plupart des patients souffrant d’apnée du sommeil ronflent. Cependant, le ronflement seul (sans SAOS) chez les enfants ne nécessite aucun traitement – il se résorbe généralement au fur et à mesure que les amygdales et les adénoïdes rétrécissent naturellement avec l’âge.
Lorsqu’il est sévère, le SAOS peut entraîner des troubles graves tels qu’une tension cardiaque, des anomalies du rythme cardiaque et des modifications du flux sanguin vers les poumons. Ces problèmes sont très rares chez les enfants, sauf s’ils sont obèses. Les complications plus courantes du SAOS chez l’enfant comprennent une mauvaise croissance, des problèmes de comportement, des difficultés de concentration, l’énurésie ou la somnolence diurne (puisque le sommeil qu’ils obtiennent n’est pas aussi réparateur qu’il pourrait l’être).
La plupart des enfants souffrant de troubles respiratoires du sommeil ont des amygdales et des adénoïdes hypertrophiées, et l’ablation de ces tissus entraîne une guérison du SAOS chez plus de 90 % des patients. Le ronflement peut persister après l’opération, mais s’il n’y a plus d’apnée, le ronflement lui-même ne nécessite aucun traitement. Dans certains cas, cependant, il existe d’autres causes de SDB qui entraîneront un SAOS persistant après la chirurgie. Il s’agit notamment de l’obésité, d’une petite mâchoire, d’une grosse langue, d’une variété d’anomalies congénitales du crâne ou de problèmes neurologiques entraînant un mauvais tonus musculaire.
Il est utile de considérer le SDB comme un problème de sommeil plutôt que comme un problème de respiration. C’est-à-dire que, pour la plupart des enfants par ailleurs en bonne santé, le principal risque de SDB est que l’enfant n’ait pas une bonne nuit de sommeil, et que cela puisse affecter son comportement et ses performances pendant la journée. Le cerveau travaille en permanence et réveillera l’enfant à des niveaux de sommeil moins élevés avant que le niveau d’oxygène dans le sang ne devienne trop faible. Malheureusement, cet éveil partiel continu fragmente les rythmes de sommeil normaux et provoque un sommeil inefficace, avec un repos insuffisant.
Quelle est la différence entre un mal de gorge, une « angine » et une amygdalite ?
Un mal de gorge peut être causé par un certain nombre de problèmes, mais il est généralement le résultat d’un virus infectant les voies respiratoires supérieures (la bouche, le nez et la gorge). Plus rarement, il peut être causé par une infection bactérienne. « L’angine streptococcique est une infection due à un type particulier de bactérie – Streptococcus pyogenes. Bien que d’autres bactéries puissent être à l’origine d’infections de la gorge, la plupart des médecins tentent de diagnostiquer spécifiquement la bactérie « streptocoque » afin de pouvoir administrer un traitement antibiotique. Ceci afin d’aider les symptômes à se résorber plus rapidement, et parce que dans de rares cas, ces infections peuvent entraîner des lésions cardiaques ou rénales.
Si les amygdales sont infectées par un virus ou une bactérie, elles vont généralement grossir, devenir un peu rouges, et peuvent avoir des débris blanc jaunâtre à la surface. C’est ce qu’on appelle une amygdalite, qui est un type de mal de gorge. Vous ne pouvez pas savoir quel type d’infection est présent juste en regardant, car certains virus peuvent donner aux amygdales un aspect plus grave que les bactéries. Les adolescents atteints de mononucléose infectieuse (une affection généralement causée par une infection par le virus d’Epstein-Barr) présentent des symptômes particulièrement graves, avec des amygdales très enflées et couvertes de débris, mais les antibiotiques ne sont pas nécessaires pour cette maladie. D’autre part, la bactérie « streptocoque » peut être présente dans une gorge d’apparence normale. La seule façon d’en être sûr est de faire une culture de gorge, bien qu’il existe d’autres tests qui peuvent suggérer une infection bactérienne.
Que peut-on faire contre les maux de gorge récurrents ?
Puisque la plupart des maux de gorge sont causés par des virus qui se propagent facilement (surtout dans les crèches ou les écoles bondées), il serait logique de faire attention à ne pas exposer un enfant à d’autres personnes malades. Les infections bactériennes de la gorge peuvent être traitées par des antibiotiques, mais il n’y a aucun avantage à traiter un virus avec ces médicaments.
Comme pour les infections récurrentes de l’oreille, certains médecins essaient de prévenir les maux de gorge avec une faible dose d’un antibiotique léger pendant une période prolongée (semaines à mois). L’utilisation excessive d’antibiotiques suscite toutefois des inquiétudes. Cette pratique peut entraîner le développement d’une résistance des germes aux médicaments, ainsi que des effets secondaires chez les enfants, tels que des réactions allergiques. C’est pourquoi je préfère ne pas utiliser cette approche.
Si un enfant est très gravement atteint de maux de gorge récurrents, en particulier s’ils impliquent une amygdalite, un médecin peut recommander une intervention chirurgicale pour retirer les tissus des amygdales et des adénoïdes (une procédure connue sous le nom d’amygdalectomie et adénoïdectomie, adénotonsillectomie ou T&A). L’infection récurrente est une raison moins fréquente de chirurgie aujourd’hui ; la T&A est plus fréquemment pratiquée pour les troubles respiratoires du sommeil.
Qu’est-ce que cela signifie si mon enfant se sent mieux, mais que le test de streptocoque est toujours positif ?
Il existe une condition connue sous le nom d' » état de porteur « , dans laquelle l’enfant se sent bien, mais une culture de gorge montre toujours la présence de la bactérie streptocoque. Bien que cela soit quelque peu controversé, la plupart des pédiatres ne traitent généralement pas les enfants porteurs avec des antibiotiques. Ils ne semblent pas présenter un risque très élevé de développer des lésions cardiaques ou rénales, et ne sont pas considérés comme contagieux. Nous sommes tous porteurs de bactéries dans notre gorge, c’est ce qu’on appelle la flore normale. Pour les enfants porteurs de streptocoques, leur flore normale se trouve être la bactérie streptocoque.
Quels sont les avantages de l’amygdalectomie et de l’adénoïdectomie ?
Dans le cas d’un enfant par ailleurs normal avec des amygdales et des adénoïdes hypertrophiées, le taux de guérison des troubles respiratoires du sommeil est supérieur à 90%. Bien que cela soit généralement évident immédiatement après l’opération, certains enfants ne montreront pas tous les avantages de l’amélioration du flux d’air avant que plusieurs jours se soient écoulés et que le gonflement ait diminué.
Dans le cas d’un enfant souffrant d’amygdalites récurrentes, l’ablation des amygdales et des adénoïdes entraînera moins d’épisodes de maux de gorge. Cependant, aucune opération ne peut empêcher quiconque d’attraper un rhume ou un autre virus, et des maladies occasionnelles accompagnées de douleurs à la gorge peuvent encore survenir.
Il existe quelques raisons inhabituelles de faire une T&A part les problèmes de sommeil et les infections récurrentes. Les enfants qui ont un abcès (une accumulation de pus) autour de l’amygdale peuvent nécessiter une intervention chirurgicale pour drainer l’infection. Une amygdalectomie n’est généralement pas pratiquée à ce moment-là, car les saignements sont plus probables si les amygdales sont enlevées pendant une infection. Ces enfants peuvent être orientés vers un T&A environ 6 semaines après la résolution de l’inflammation. Il est encore plus rare qu’un enfant dont l’une des amygdales devient beaucoup plus grosse que l’autre soit orienté vers la chirurgie. L’amygdale est enlevée pour s’assurer qu’elle ne contient pas de tumeur ou autre excroissance.
Quels sont les risques de l’amygdalectomie et de l’adénoïdectomie ?
L’opération se fait sous anesthésie générale, et c’est généralement la partie la plus effrayante de tout le processus, pour les enfants et pour les parents. L’anesthésie pédiatrique moderne est extrêmement sûre. Elle est pratiquée par un professionnel qualifié dans un cadre bien surveillé. Il s’agit généralement d’un anesthésiste spécialisé dans les soins aux enfants. Avant l’opération, les parents auront le temps de parler avec l’anesthésiste et de poser des questions spécifiques. Les degrés inférieurs d’anesthésie (tels que la sédation) peuvent en fait être plus dangereux que l’anesthésie générale chez un enfant en bonne santé et sont inappropriés pour une opération de la gorge. Même si les enfants peuvent avoir peur pendant l’administration de l’anesthésiant, après l’opération, ils ne se souviennent généralement pas du tout du moment juste avant de s’endormir.
Le risque le plus courant de l’amygdalectomie est le saignement après l’opération. Il faut généralement environ deux semaines pour que la gorge guérisse complètement, et des saignements peuvent être observés à tout moment avant cela. Cependant, lorsqu’un saignement se produit, il survient généralement cinq à dix jours après l’opération, lorsque la « croûte » située à l’endroit où se trouvaient les amygdales (le lit amygdalien) se rompt et se sépare de la paroi de la gorge. Des saignements suffisamment importants pour être remarqués se produisent chez environ 2 à 4 % des patients, bien qu’ils soient beaucoup plus fréquents chez les adolescents plus âgés et les jeunes adultes. Ils se manifestent par la présence de sang dans la bouche. Les saignements significatifs après une adénoïdectomie seule sont extrêmement rares.
Le saignement postopératoire du site de l’amygdalectomie s’arrête souvent de lui-même. Cependant, je recommande toujours que tout enfant qui saigne activement soit amené aux urgences pour une évaluation, juste pour être sûr. Si le saignement persiste, il est généralement pris en charge chez les petits enfants en les ramenant à la salle d’opération pour une brève procédure sous anesthésie, au cours de laquelle le vaisseau sanguin ouvert est trouvé et cautérisé. Certains adolescents et adultes peuvent permettre que cela soit fait sans anesthésie, mais la plupart des enfants ne permettront pas un examen approfondi et une cautérisation alors qu’ils sont éveillés.
Le palais mou (le toit de la bouche) empêche l’air de refluer de la bouche vers le nez pendant la parole et la déglutition. Après l’ablation des adénoïdes, il y a un espace beaucoup plus grand à l’arrière de la gorge, reliant la bouche au nez, et il peut falloir plusieurs semaines pour que le palais fasse adéquatement le même joint dans cette région qu’avant l’opération. La plupart des patients ont donc une voix aiguë, plaintive, « nasale » après l’opération, différente du son « bouché » qu’ils avaient avant l’opération. En général, cela ne dure pas longtemps, mais il faut parfois quelques semaines, voire quelques mois, avant que le palais ne s’étire suffisamment pour assurer à nouveau une bonne étanchéité. Chez de rares patients (généralement ceux qui présentent des anomalies sous-jacentes du palais), ce problème de voix peut persister et nécessiter une thérapie spéciale, voire une nouvelle intervention chirurgicale.
Occasionnellement, un enfant aura des douleurs après l’opération qui seront si fortes qu’il ne pourra pas boire suffisamment de liquide et se déshydratera. Dans ce cas, l’enfant devra peut-être être réadmis à l’hôpital pendant la nuit pour recevoir des médicaments antidouleur plus puissants et des liquides par voie intraveineuse. Les autres risques, tels que les saignements excessifs pendant l’opération, les cicatrices de la gorge et les infections, sont extrêmement rares.
Ne faut-il pas avoir besoin de ses amygdales et de ses adénoïdes ?
Cela a été une préoccupation pendant une grande partie du 20e siècle, en particulier lorsque l’amygdalectomie était pratiquée plus couramment. Les amygdales étant des tissus immunitaires, il semblerait logique de penser que leur ablation réduirait d’une manière ou d’une autre la capacité de l’organisme à combattre les infections et les tumeurs. Cependant, de nombreuses études ont été réalisées au fil des ans pour examiner les taux de lymphome, de polio et d’autres infections avec et sans amygdales. Il n’y a pas eu beaucoup de constatations cohérentes d’une diminution de la fonction immunitaire ou d’une augmentation des taux de maladie à la suite d’une T&A. Il semble que les amygdales et les adénoïdes soient la » pointe de l’iceberg » en ce qui concerne le système immunitaire, et que leur ablation ne nuit pas de manière significative à la fonction immunitaire de l’organisme ; il y a beaucoup de ce type de tissu lymphoïde ailleurs dans le corps.
Comment se fait l’amygdalectomie et l’adénoïdectomie ?
Les amygdales et les adénoïdes sont souvent désignées comme une seule partie du corps, car elles sont généralement gérées ensemble. Comme nous l’avons vu plus haut, les amygdales sont deux grosseurs de tissu de chaque côté de la langue, et les adénoïdes sont une troisième grosseur située entre les amygdales, mais assise plus haut dans le fond de la gorge, derrière le toit de la bouche où elles ne peuvent pas être facilement vues. Si vous pensez aux amygdales et aux végétations adénoïdes en trois dimensions, elles ressemblent à un arc ou à un anneau de tissu au fond de la gorge. Ainsi, qu’une intervention chirurgicale soit envisagée pour des problèmes de respiration nocturne ou pour des infections récurrentes, les amygdales et les adénoïdes ne sont pas considérées séparément, car elles sont toutes deux impliquées dans chacun de ces problèmes. Il arrive qu’un très jeune enfant subisse une ablation des adénoïdes en cas d’obstruction nasale, mais pas des amygdales, si celles-ci n’ont pas encore commencé à grossir. D’autres fois, chez un adolescent ou un jeune adulte, seules les amygdales seront enlevées car les adénoïdes ont déjà rétréci avec la croissance. Mais généralement, elles sont enlevées en même temps.
L’amygdalectomie et l’adénoïdectomie se font par la bouche, et il n’y a pas de coupures ou de sutures sur la peau. Les amygdales peuvent être enlevées avec un couteau et des ciseaux, avec un cautère électrique, ou avec l’un des nombreux nouveaux dispositifs qui coupent les tissus avec moins de chaleur et de dommages à la zone environnante. Bien que quelques chirurgiens utilisent un laser, je ne pense pas que le risque supplémentaire lié à l’utilisation de cet appareil soit compensé par une diminution majeure de la douleur ou des saignements après l’opération.
Les amygdales sont visibles lorsque la bouche est ouverte, et sont retirées en les regardant directement. Elles sont également encapsulées, ce qui signifie qu’elles peuvent être retirées de leur lit dans la paroi de la gorge comme un seul morceau de tissu. Les adénoïdes, en revanche, ne sont pas visibles directement et doivent être observées à l’aide d’un miroir placé au fond de la gorge. Comme elles ne sont pas encapsulées, elles sont toujours « rasées » à l’aide d’une curette ou d’un instrument de rasage motorisé, et sortent en morceaux. On prélève suffisamment de tissu pour débloquer l’arrière du nez, mais il reste toujours une petite quantité de tissu adénoïde à la fin de l’opération. Toute tentative d’ablation de la totalité des adénoïdes serait non seulement vouée à l’échec, mais risquerait d’endommager les structures voisines et de laisser de graves cicatrices à l’arrière de la gorge. Il est extrêmement rare que le petit bout de tissu adénoïde laissé après l’opération repousse suffisamment pour causer des problèmes.
J’utilise un appareil connu sous le nom de Coblator® pour enlever les amygdales. Il s’agit d’un outil chirurgical qui utilise un courant électrique pour créer un très petit champ d’énergie qui perturbe les liaisons tissulaires. Le résultat est que l’amygdale peut être disséquée de son lit avec très peu de saignement et des dommages thermiques minimes aux tissus environnants. Il en résulte une récupération moins douloureuse par rapport aux autres méthodes d’ablation complète de l’amygdale.
Certains chirurgiens pratiquent une amygdalectomie partielle (ou intracapsulaire) pour les personnes souffrant d’apnée du sommeil. Avec cette approche, les amygdales sont rasées, comme les adénoïdes décrites ci-dessus. Une petite quantité de tissu amygdalien est laissée derrière et cautérisée à l’aide d’un courant électrique. La théorie qui sous-tend cette opération est que la guérison peut être moins douloureuse que l’opération où les amygdales sont complètement enlevées. Il semblerait également que les saignements soient moins probables pendant l’opération. Il est important de comprendre que si l’on laisse une petite quantité de tissu amygdalien lors de l’amygdalectomie partielle, ce n’est pas parce que ce petit bout de tissu amygdalien est utile au système immunitaire. Vous avez beaucoup de ce tissu tout autour de la gorge, donc même lorsque les amygdales sont complètement enlevées, il n’y a pas de risque supplémentaire d’infections.
J’ai utilisé cette technique pendant un certain nombre d’années, et je n’ai pas vu une grande différence dans l’expérience de récupération. De plus, j’ai vu quelques patients avec une repousse significative du tissu amygdalien après cette opération, nécessitant une autre intervention. Pour ces raisons, je me contente désormais de procéder à l’ablation complète des amygdales, sauf s’il existe une raison spécifique d’envisager une amygdalectomie partielle. Les résultats sont fiables et mon expérience en la matière a été bonne.
Mon enfant doit-il passer la nuit à l’hôpital après une amygdalectomie ?
Dans le passé, tous les enfants subissant cette opération passaient la nuit en observation. Actuellement, cela n’est pas nécessaire, sauf s’il existe une raison exceptionnelle d’admission (comme une apnée obstructive du sommeil sévère, un âge inférieur à 3 ans ou des problèmes médicaux sous-jacents). En fait, cela ne devrait pas réduire la sécurité de l’opération, puisque la complication la plus courante (l’hémorragie) ne survient généralement pas avant au moins cinq jours après l’opération. Si l’enfant respire, dort et boit bien après quelques heures en salle de réveil, il peut généralement rentrer chez lui en toute sécurité. Certainement, tout enfant peut être admis à l’hôpital depuis la salle de réveil si – selon l’avis du chirurgien – il y a un problème nécessitant une observation.
Que peut manger mon enfant après une amygdalectomie et une adénoïdectomie ?
Dans le passé, de nombreux chirurgiens suivaient des directives diététiques strictes après la chirurgie. Seuls les liquides étaient autorisés, et le lait ou les jus d’agrumes étaient interdits. Bien qu’il s’agisse d’une préférence de pratique individuelle, je ne conseille aucune restriction, si ce n’est d’éviter les aliments » pointus » pendant les deux premières semaines (comme les bretzels ou les chips, qui pourraient provoquer des saignements). Immédiatement après l’anesthésie, l’enfant peut ressentir quelques nausées, et les aliments riches comme le lait ou le fromage peuvent provoquer des vomissements. Toutefois, cette sensation disparaît généralement au bout de quelques heures. La crème glacée est un aliment idéal, car elle est froide (ce qui réduit la douleur de la gorge), liquide (ce qui empêche la déshydratation) et riche en calories (ce qui est important car l’enfant peut ne pas trop bien manger après l’opération).
Que dois-je attendre après une amygdalectomie et une adénoïdectomie ?
L’amygdalectomie et l’adénoïdectomie peuvent impliquer une récupération assez douloureuse, et un mauvais mal de gorge peut persister jusqu’à ce que la guérison soit complète, soit environ deux semaines. Certains enfants, en particulier les jeunes enfants, rebondissent assez rapidement, mais les enfants plus âgés, les adolescents et les adultes ont généralement plus de mal. La douleur semble atteindre un pic entre le 5e et le 10e jour après l’opération, puis s’atténue progressivement. Les patients peuvent également avoir un mauvais goût dans la bouche et une mauvaise haleine lorsque la croûte se désagrège et tombe. Les douleurs auriculaires sont très fréquentes, car les mêmes nerfs apportent des sensations à la gorge et aux oreilles. Cela ne signifie pas qu’il y a une infection de l’oreille.
Les antibiotiques ne sont pas nécessaires, mais le contrôle de la douleur est important. L’aspirine ne doit pas être utilisée (pendant deux semaines avant ou après la chirurgie) car elle peut interférer avec la coagulation et contribuer à des saignements. Une bonne option est l’acétaminophène (Tylenol®). Dans le passé, d’autres médicaments « AINS » comme l’ibuprofène (Motrin® ou Advil®) étaient évités en raison des craintes de saignement, mais des recherches récentes ont montré qu’ils sont sûrs et efficaces pour soulager la douleur après une opération des amygdales. Actuellement, je recommande le Tylenol ou l’ibuprofène toutes les six heures. Ceux-ci peuvent également être combinés, en alternant le Tylenol et l’ibuprofène de sorte que quelque chose peut être donné toutes les trois heures.
Le Tylenol withjh Codeine a été utilisé dans le passé, mais les recherches ne montrent pas que cela améliore le soulagement de la douleur de manière significative par rapport au Tylenol ordinaire. Plus important encore, des études récentes ont montré qu’un petit pourcentage d’enfants (pour des raisons génétiques) sont enclins à métaboliser la codéine extrêmement rapidement, ce qui entraîne un risque d’effets secondaires graves. Ceux-ci peuvent même mettre la vie en danger dans de très rares cas. Actuellement, cela n’est pas fait de manière systématique, d’autant plus que la codéine n’améliore pas beaucoup le contrôle de la douleur. En fait, la FDA interdit désormais l’utilisation du Tylenol avec codéine chez les jeunes patients. Les patients plus âgés, en revanche, peuvent utiliser l’oxycodone en complément des autres médicaments. Ce médicament doit être utilisé avec précaution, et ne doit pas être administré aux patients qui sont groggy ou somnolents.
Les patients peuvent avaler un peu de sang pendant l’opération, et il n’est pas inhabituel de voir une petite quantité de vieux sang foncé après avoir vomi le premier jour. Cependant, tout saignement actif (avec du sang rouge vif) est anormal et l’enfant doit être immédiatement emmené aux urgences pour être évalué. Même si le saignement a cessé au moment où l’enfant est à l’hôpital, nous le gardons généralement quelques heures en observation. C’est pourquoi il est très important de ne pas s’éloigner des soins médicaux d’urgence au cours des deux premières semaines – pas plus de 30 minutes de l’hôpital le plus proche. Les activités telles que les voyages en avion, la navigation de plaisance, le camping et la randonnée ne sont pas autorisées pendant cette période. L’école n’a pas besoin d’être restreinte, et un enfant peut retourner en classe dès qu’il se sent suffisamment bien pour y retourner (généralement un jour ou deux).
Si un enfant ne boit pas assez après une opération, il peut se déshydrater. Tant qu’il absorbe suffisamment de liquides, manger est moins préoccupant au cours de la première semaine après la chirurgie. Les calories peuvent être complétées en donnant des liquides tels que des milk-shakes. Un enfant déshydraté peut se sentir excessivement fatigué ou étourdi, avoir la bouche sèche et uriner moins souvent. Si tel est le cas, il doit être vu par son pédiatre ou son chirurgien, qui peut recommander son admission à l’hôpital pour une thérapie liquidienne par voie intraveineuse.