生体力学的研究によると、棘間靭帯は棘上靭帯および嗅覚靭帯と組み合わせて、腰椎に屈曲抵抗を与える働きをすることが分かっています。 棘間靭帯は脊椎の矢状面の安定性を維持する機構の一つである。 棘突起間靭帯の慢性的な弱化と伸展の繰り返しにより、棘突起間靭帯内に液体を伴う炎症反応と嚢胞の形成が起こることがある。 後硬膜外腔に近い腹側の領域は弱く、嚢胞が発生する場所である。 この靭帯の変性と弱化は棘突起の近似性をもたらすが、より重要なのは、関係するセグメントにおいて不安定性と前方脊椎症、すなわち下位脊椎の上に上位脊椎が移動する傾向をもたらすことである … 続きを読む 磁気共鳴画像(MRI)スキャンで確認されるバーストロップ病、間質性滑液包炎、背側硬膜外嚢胞の異なる病理変化は、棘間および棘上靭帯が劣化して引張強度を失った後に起こる変性および生体力学的プロセスの一部である …。 Baastrup病の病理学的研究は明らかに少ないが、滑液包は棘突起間隙によく見られる。 剖検例では、炎症性変化、骨浸食、骨肥大を伴う棘突起間嚢胞が頻繁に報告されており、高齢になるほど著しく多くなり、標本の40%に見られるという。
バーストロップ病の診断基準として、プレーンX線写真で見られる棘突起の実際の接触は、患者のすべてのX線所見のごく一部であることが多く、根本的な分節変性を示している可能性があります。 コンピュータ断層撮影(CT)では、触頚骨突起の骨肥大と反応性硬化、さらに小臼歯関節の肥大が認められる。 MRIが脊椎の標準的な画像診断法となるにつれ、脊椎内嚢胞やその他の小面体の病理が棘間液包と「関連」づけられるようになった。 これらの患者に見られる滑液包や嚢胞の種類は多岐にわたり、一般的に小顔の関節に確認される。 MRI検査では、棘間靭帯の嚢胞性変化、隣接する靭帯の肥厚、関連する椎骨の前方離断など、様々な異常が確認された。 MRI上では多発性病変を認めることが多かった。 滑液包と裂け目はL4-5に最も多く見られたが、L3-4とL5-S1にも見られた。
生体力学と放射線所見を総合すると、棘間および棘上靭帯の弱化による反復性のせん断によって、棘間外膜の滑液包と嚢胞が発生し、炎症プロセスが靭帯内に拡張するという仮説が立てられた。 この進行性の変性過程は、多くの症例で報告されている軟部組織の管狭窄の一因であるが、多くの患者は神経原性跛行ではなく、局所的な腰部痛を最初に呈する(図2)。
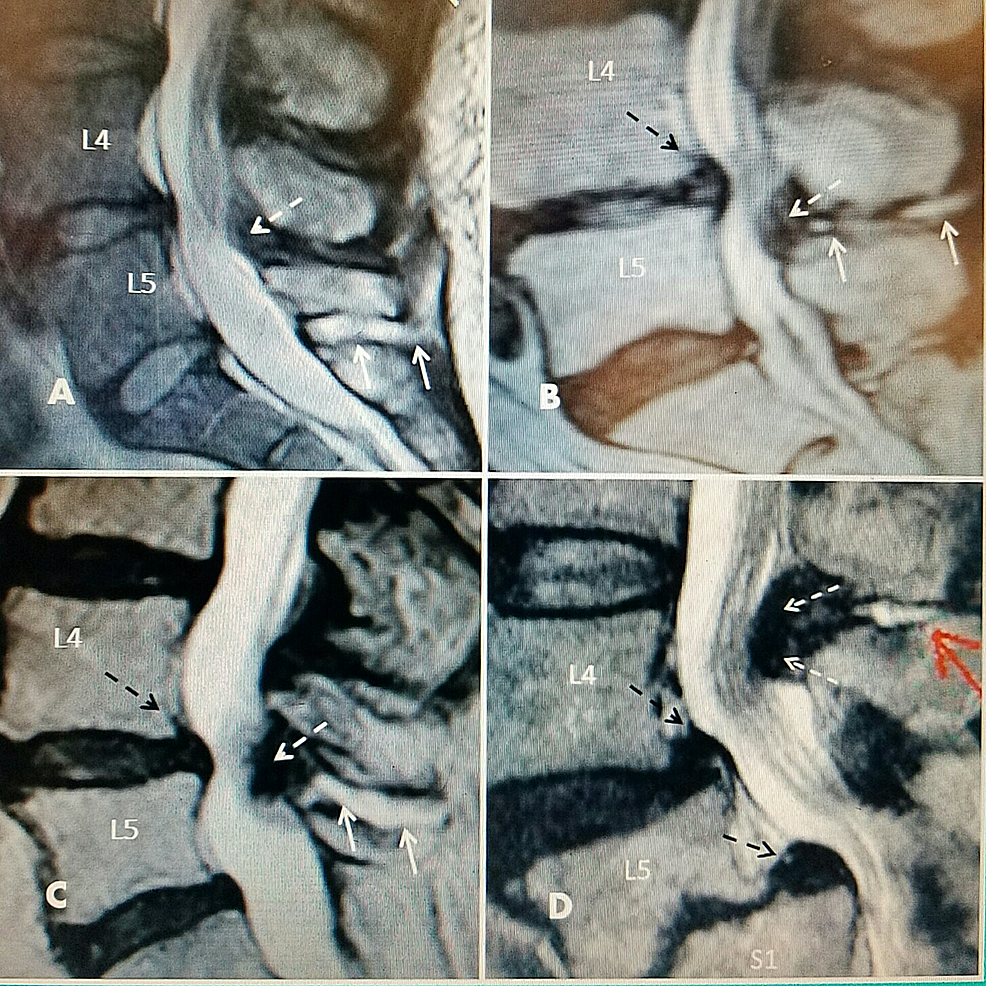
Figure2:T2 sagittal magnetic resonance imaging (MRI) studiesにおけるL4-5 one level stenosisの棘間液
A: L5-S1 large interspinous hyperintense fluid (two solid white arrows) with no ligamentous enlargements.L5は靭帯肥厚を伴わずに棘間液の高輝度を示す。 L4-5後方に最小限の靭帯肥大(破線白矢印)があり、早期の管狭窄がある。
B:L4-5の狭窄・乾燥した椎間板に環状膨隆(黒破線矢印)を伴い、背面後方に最小限の脊髄嚢胞(白破線矢印)があり、棘間液(白実線矢印)に連なる中心管後狭窄を生じています。
C:L4-5にグレード1の脊椎辷り症(黒破線矢印)、後部の線維性靭帯肥大(白破線矢印)、棘突起間隙に液体(白実線矢印)。
D:環状隆起とグレード1脊椎辷り症(黒破線矢印)を有する変性狭窄L4-5椎間関節円板。 L5-S1にグレード2の変形性脊椎症があり、内板の変性が顕著である(下破線黒矢印)。 棘突起間後部嚢胞(赤実線矢印)、L4-5に著明な靭帯肥大と狭窄(2点鎖線白矢印)。
もともと、この問題を棘突起に関連付けるBaastrupの記述により、治療はプレーンX線写真で見られる棘突起間の異常に向けられ、もともと棘突起の除去手術が中心で結果は悪く一貫していなかった。 Beksは、棘突起切除術を受けた64人の患者を検討したが、その結果は非常に悪かった。 64人のうち11人だけが痛みの軽減を報告している。 X線写真(CTやMRIはなし)をレトロスペクティブに検討したところ、手術に失敗した53人の患者には、55%に腰椎症、23%に椎間板変性、13%に脊柱管狭窄症を含む他の脊髄病変があることがわかった。 彼は、棘突起の切除がうまくいかなかった理由は、認識されていない病態にあると正しく考えている。
当初は、硬膜外嚢胞や狭窄を引き起こす腫瘤がBaastrup病と関連して見つかったという個別の症例報告が発表されたが、後にこの2つの問題はより一般的に関連していると認識されるようになった 。 Chenらは、後背側脊椎内嚢胞の10例を検討し、椎間板変性疾患と様々な程度の狭窄、嚢胞のレベル以下での著しい小面体変性と脊椎辷り症、3例での小面体関節液貯留を指摘した … 彼らは、Baastrup病は棘間液と関連しており、液包が十分に大きい場合、後硬膜外腔に広がり、脊柱管狭窄を引き起こす可能性があると結論付けた。 また、すべての嚢胞がファセット関節や背側硬膜外腔と連通しているわけではないことにも言及している。 また、MRIでは、後方の非嚢胞性線維性腫瘤による重度の狭窄を示し、しばしば棘突起間隙からの線状の液体信号が見られた。 手術では棘間裂を認め、棘間靭帯を切除することなく容易にプロービングが可能であった。 組織検査の報告では、構成は末梢性炎症を伴うコラーゲンマトリックス腫瘤であった。 彼らはBaastrup嚢胞が時間の経過とともに線維性に変化する可能性を示唆した。 Kwongらは、1008件のCTスキャンを対象とした別のレトロスペクティブレビューを行い、41%にBaastrup病の所見があり、L4-5に最も多く、この所見の頻度は年齢とともに増加し、また多層化したことを明らかにした。 彼らは、Baastrup病は加齢に伴う予想される脊椎の変性変化の一部であると結論付け、Baastrup病が腰痛の唯一の原因であると診断する前に注意するよう促した。 棘突起間牽引装置と安定化装置を用いた研究では、棘突起間を安定化させることで嚢胞の消失と症状の緩和をもたらすことが明確に示され、嚢胞性変性変化は変性棘突起間靭帯の劣化と弛緩による不安定性に対する反応であると示唆されている(図3)。
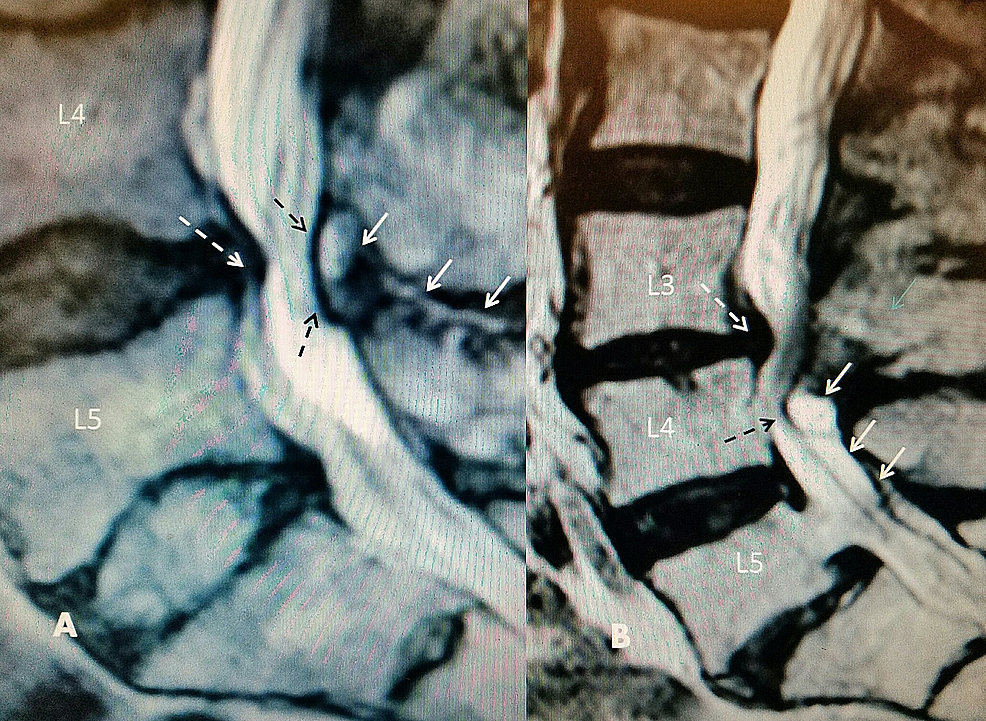
図3:T2矢状断MRI。 L4-5椎間板変性に後背側嚢胞と棘間高強度液を伴う
A:L4-5の棘間高強度T2液信号(白実線矢印)は、腰部狭窄を引き起こす後方硬膜外嚢胞(黒線矢印)へとつながっている。
B:L3-4グレード1の脊椎辷り症と環状出血(破線白矢印)、L3-4椎間板腔狭窄、大きな後部嚢胞(最上部実線白矢印)、肥大した靭帯(中・下実線白矢印)より下のT2高輝度信号が認められる。 L4レベルに馬尾圧迫を認める(黒色破線矢印)。
患者は、伸展により悪化する局所的な背部痛(すなわち、典型的なバーストロップ病)、または小面体の変性のいずれか、または脊柱管圧迫による症状を伴う、より全身性の背部痛の症状を提示する。 典型的なBaastrup病で症状がある場合、位置的で非常に局所的な正中線の背部痛があるだけである。 患者が小顔症、変性脊椎症、脊柱管狭窄症、神経原性跛行などに典型的な他の徴候や症状を持っているかどうかを判断することが重要である。 理学療法や抗炎症剤などの保存的治療を行っても痛みが軽減しない場合は、通常、注射が検討されます。 典型的な注射は、棘突起の間やMRI検査で液体が形成された部分に透視下で脊髄針を刺し、まず吸引を行い(MRI検査で棘突起間隙に嚢胞状の液体がある場合)、その後ステロイド注射を行うものである。 痛みが再発する場合は、同様に高周波電極を設置し、嚢胞と棘間靭帯内の複数箇所を熱凝固させる方法もあります。 神経原性跛行の症状があり、MRIで靭帯狭窄を伴うか伴わない硬膜外背側嚢胞が見つかった場合、高周波電極を使用して病変部を硬膜外後方腔に拡張することも可能である。 これは、後方の嚢胞と関連する管狭窄を減少させるか、切除することができることが示されている。 神経原性跛行や神経根症が主な症状である場合、外科的な減圧術や安定化術が必要かもしれない …。 CTやMRIの放射線所見に対する臨床症状の評価では、基礎となる退行性所見を過剰に診断しないことが重要である。 もし、患者が局所的な伸展性姿勢性腰痛のみで、神経性所見や跛行がない場合は、保存的措置に失敗した後、棘間靭帯内への単純注入または高周波焼灼術が適切な初期治療となるはずです。