Heb je gemerkt dat veel mensen een laars krijgen om stressfracturen te behandelen? Als je er ooit een hebt moeten dragen, weet je dat ze behoorlijk oncomfortabel zijn (en niet te vergeten duur!!). Misschien had u niet de leuke ervaring van een laars, maar werd u op een kniescooter of krukken gezet – nog steeds niet zo leuk! Dus, is deze aanpak van een stressfractuur altijd nodig? Wordt deze routine gestaafd door onderzoek? Ik heb al eerder over stressfracturen geblogd (deel 1 & 2), maar een aantal recente patiënten en een leuke social media post van onderzoeker Dr. Rich Willy moedigden me aan om het wat uit te breiden!
Immobilisatie en stressfracturen:
In veel aspecten van het leven is er een continuüm van opties om tot een oplossing te komen. Sommige zijn de beste, andere de slechtste, en weer andere liggen er tussenin. Dit is zeker het geval in de medische zorg, en ik denk dat we dit zien bij het voorschrijven van een laars en stressfracturen; mensen worden er wel beter van, maar uit de laars komen en alle activiteiten weer oppakken is niet eenvoudig en misschien niet het meest efficiënte proces. Mensen krijgen vaak een laars voor een standaard zes weken (hebben ze echt zo lang nodig?!) en er worden weinig richtlijnen/parameters gegeven over wat ze moeten doen als ze uit de laars komen. Ik zie dus mensen die de laars voortijdig uittrekken omdat die niet comfortabel zit en ze niet geloven dat ze die nodig hebben (en daarbij het vertrouwen in hun zorgverlener verliezen). Ik zie ook veel atleten die zich aan de wet houden (bang dat ze hun seizoen in gevaar brengen als ze het advies niet opvolgen), maar die vervolgens als een dolle uit de laars komen! Zij hebben hun uithoudingsvermogen op peil gehouden door te zwemmen of te fietsen, zodat een rustige loop van twee of drie mijl heel redelijk is. Omdat de weefsels zo lang onbelast zijn geweest, hebben ze zwakte ontwikkeld en hebben ze tolerantie verloren, wat betekent dat ze minder goed in staat zijn om met de belasting om te gaan en uiteindelijk opflakkeren (hetzij het oorspronkelijke probleem, hetzij iets anders!). Soms is dit zo ernstig dat de dokter hen terug in de laars steekt (niet noodzakelijk met een betere logica of begeleiding) en ze in een afschuwelijke vicieuze cirkel terechtkomen. Een goed voorbeeld uit onderzoek over waarom er een recidief kan optreden als de laars weer uit komt, is dat een verschil van 1 cm in kuitomtrek (omtrek) leidt tot een toename van 400% in tibiale stressfracturen!1 Natuurlijk gebeurt dit niet altijd! Sommige mensen doen het vrij goed als ze uit de laars komen en geleidelijk hun activiteiten hervatten, maar hadden ze het beter kunnen doen? Hoe zal het de meerderheid vergaan en is dit de meest optimale aanpak? Hadden ze sneller beter kunnen worden, en/of op een manier die de kans op toekomstige stressfracturen verkleint?
Stressfracturen met laag risico
Zo gebruikelijk als het voorschrijven van een laars en verminderde gewichtsbelasting is bij stressfracturen, zou je denken dat er duidelijk bewijs zou zijn dat stressfracturen geïmmobiliseerd moeten worden! Je zou denken dat hetzelfde geldt voor de gebruikelijke duur van zes weken opsluiting in de laars. Jammer genoeg is dit niet het geval voor de meerderheid van de stressfracturen. Deze zogenaamde ‘laag-risico’ stressfracturen ontstaan in gebieden met een goede doorbloeding en ondervinden een lage tot matige belasting – ze genezen meestal goed zonder complicaties2. Bij deze stressfracturen moeten we de activiteit aanpassen om de pijn te verminderen en gecontroleerde belasting toestaan om de botgroei te stimuleren. Bij de meeste van deze patiënten is de pijn bij normale activiteit gering – laarzen, krukken of scootmobielen zijn niet nodig. Als er opvallende pijn is bij normale dagelijkse activiteit, kan een of ander hulpmiddel worden gebruikt om de beweging en belasting te verminderen, maar dat moet wekelijks worden beoordeeld en gestopt zodra die activiteiten comfortabel zijn. Sommige zorgverleners vragen zich misschien af of patiënten wel goed kunnen beslissen of pijn te veel is, en ja, dat moeten we van geval tot geval bekijken, maar als er goede voorlichting wordt gegeven, kunnen de meeste volwassenen en een behoorlijk aantal adolescenten het goed doen met deze progressie. Misschien is dit een glimp van een drijfveer voor de huidige zorg – onder verzekerings-gebaseerde zorg, met volle agenda’s en beperkte tijd met de patiënt, is het moeilijk om de nodige educatie te geven om de zorg te optimaliseren?
Om bovenstaande informatie in praktijksituaties te plaatsen, laten we eens kijken naar de behandeling van twee patiënten met een laag-risico tibiale stressfractuur die zich enigszins verschillend presenteren:
- Joey heeft pijn bij het hardlopen en wordt gediagnosticeerd met een laag-risico tibiale stressfractuur achteraan (scheenbeen). Hij loopt pijnvrij, dus het heeft geen zin om een laars te gebruiken. In plaats daarvan wordt hem verteld om door te gaan met lopen, met als doel 30 minuten zonder pijn. Er wordt hem ook verteld om te beginnen met gewichtheffen en vervolgens worden de juiste belastingsoefeningen gedaan om de botgroei te stimuleren (we bespreken deze oefeningen hieronder!)
- Jack heeft pijn bij het lopen en lopen en loopt zichtbaar mank en wordt gediagnosticeerd met dezelfde laag-risico posterior tibiale stressfractuur. Hij krijgt een loopschoen of krukken en krijgt te horen dat hij na een week moet proberen zonder te lopen. Als hij dan geen pijn meer heeft (of heel weinig pijn), mag hij de kuit niet meer dragen en moet hij de tijd die hij loopt opbouwen tot 30 minuten. Als het aanzienlijk pijnlijk was (of weer pijnlijk wordt) moet hij het nog een week dragen en opnieuw beoordelen. Hij wordt ook begonnen met oefeningen voor gewichtheffen die weinig tot geen pijn doen.
High-Risk Stress Fractures:
Het is duidelijk dat er meer komt kijken bij de behandeling, en we zullen zo meteen ingaan op het voorschrijven van oefeningen, want dat is heel belangrijk. Laten we eens bespreken wanneer immobilisatie aangewezen is, en voor hoe lang. Ten eerste, wat maakt een stressfractuur ‘laag risico’ of ‘hoog risico’? Hoog risico verwijst in dit geval naar het risico dat het letsel niet geneest, of dat een operatie nodig is om het te genezen. Hoog-risico stressfracturen ontstaan in gebieden die veel stress ondervinden en ook een slechte bloedtoevoer hebben; deze twee kenmerken maken genezing moeilijker, en daarom is er meer reden om beweging en belasting te beperken.
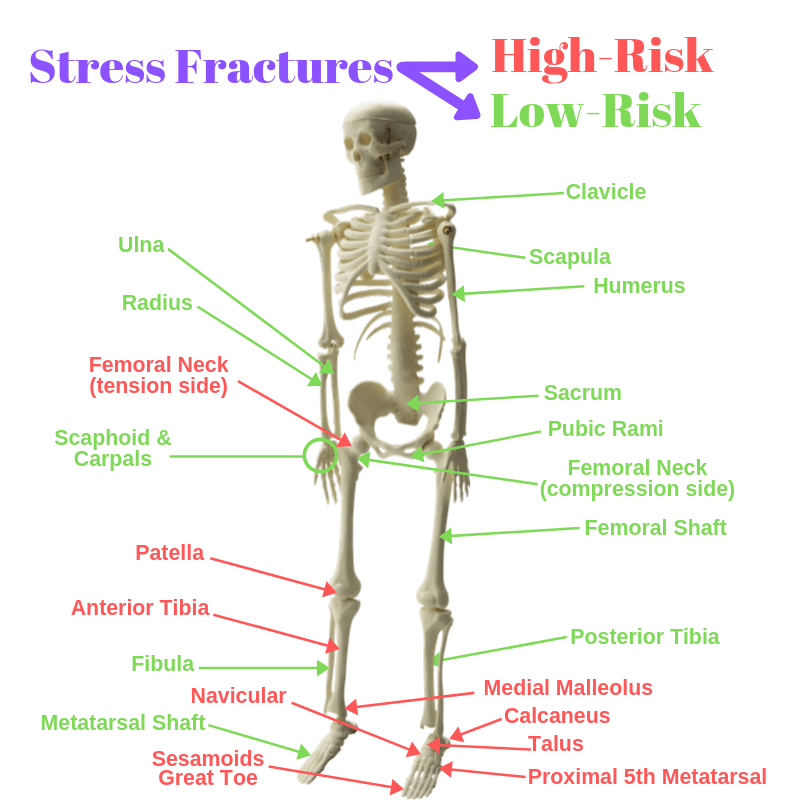
In feite zijn deze fracturen zo uitdagend dat er bij atleten zelfs wordt gesuggereerd dat sommigen direct geopereerd zouden moeten worden, omdat ze dan eerder kunnen terugkeren naar de sport en minder kans hebben op complicaties! Bijvoorbeeld, in het geval van een naviculaire stressfractuur in de voet, is het gebruikelijk en aan te raden om de voet 6 of meer weken te immobiliseren. En dan nog, voor sporters, moeten ze misschien in de eerste plaats operatief worden vastgezet, met een gemiddelde terugkeer naar de sport van 16,4 weken na de operatie, vergeleken met 21,7 zonder3.
Is het een standaardbehandeling?
Dus, met het bovenstaande onderscheid, waarom lijkt het dat zoveel mensen in laarzen op zo’n standaardmanier worden behandeld? Bij patiënten die ik ontmoet, kijk ik door hun dossier (aantekeningen van andere zorgverleners, hun MRI, enz.) en zie ik geen specificiteit in de diagnose. Bijvoorbeeld, hoog-risico voorste tibiale stressfracturen en laag-risico achterste moeten verschillend behandeld worden, maar in zoveel dossiers zie ik alleen de woorden “tibiale stressfractuur” en de initiële behandeling is een wandelschoen en een follow up na 6 weken …. Zoals we gezien hebben kan dit de juiste behandeling zijn voor een tibiale stressfractuur met een hoog risico, maar voor een tibiale stressfractuur met een laag risico?!!! Ook in het geval van tibiale stressfracturen is er eigenlijk een MRI gradatie systeem (zie video hieronder) en er zijn studies die ons een idee geven van hoe lang het duurt voor elke graad om terug te keren naar de sport. Toch zie ik helaas zelden enige vermelding van de classificatie in de aantekeningen van de patiënten en opnieuw is er vaak een willekeurig bezoek van 6 weken om te zien of ze uit de schoen kunnen.
Een voorbeeld van twee benaderingen
Ik had net een patiënt die een wedstrijdloper was en pijn aan zijn scheenbeen kreeg. Ik zag hem en dacht dat het vooral peespijn was, maar dat er ook een risico was op een stressreactie. Hij ging voor een MRI en het werd gelezen door twee zorgverleners (radioloog en orthopeed) als “zorgwekkend voor tibiale stress reactie” en “tibiale stress fractuur in diafyse”. Hij had geen pijn bij het lopen, alleen bij het rennen, maar kreeg een laars aangemeten die hij zes weken moest dragen. In plaats van dat het hielp, had hij juist meer pijn in de laars, waardoor hij de aanbeveling in twijfel trok en besloot de aanbeveling van de arts te negeren en door te gaan met PT. Onderzoek van zijn MRI’s door mij en in overleg met de oorspronkelijke radioloog toonde aan dat de stressfractuur een laag-risico posteromediale tibialis fractuur was met kenmerken die wezen op graad II-III; Dit en het feit dat hij pijnvrij was en normaal liep, toonde aan dat het geen zin had om een wandelschoen te gebruiken!
Om eerlijk te zijn tegen de verschillende artsen die het in kaart brengen: MRI’s vertellen niet het hele plaatje, dus we moeten rekening houden met het lichamelijk onderzoek en de risicofactoren (bijv. leeftijd, geslacht, sexe) voor stressfracturen. We moeten ons ook realiseren dat MRI’s zowel vals-negatieve als vals-positieve uitslagen hebben, en dat we weten dat pijnvrije hardlopers MRI’s hebben die ontstekingsveranderingen in het bot laten zien (43% van 21 asymptomatische hardlopers hadden MRI-bevindingen die consistent waren met een tibiale stressreactie!4). Hierbij moet worden opgemerkt dat slechts bij een deel van de verdachte stressfracturen een MRI moet worden gemaakt en dat een te vroege MRI het beeld kan vertroebelen. Onderstaand schema2 laat zien wanneer MRI moet worden overwogen.

(Klik om uit te breiden)
Goede beweging voor gezonde botten
Het beeld is dus niet per se eenduidig en gezien het aantal mensen dat laarzen krijgt voorgeschreven zou je denken van wel! Meestal moet een breuk met een laag risico worden behandeld met aanpassing van de activiteit en als de pijn aanhoudt, kan immobilisatie worden overwogen, maar dit moet regelmatig (d.w.z. wekelijks) opnieuw worden geëvalueerd.
Als de pijn goed onder controle is en ze geen steun nodig hebben, willen we doorgaan met gewichtdragende oefeningen die het bot stimuleren.
Gewichtdragende oefeningen zijn nodig voor de groei van het bot – dit is niet iets nieuws, want we weten allemaal dat het wordt gestimuleerd voor mensen met osteoperose. Maar, er is gewichtdragende lichaamsbeweging en er is gewichtdragende lichaamsbeweging! PT en running onderzoeker Dr Rich Wiley van de Universiteit van Montana heeft een geweldige serie berichten gepubliceerd over de beste oefeningen en parameters voor botvorming (volg hem!)
Welke oefeningen?

Slide 2 van Instagram post van Rich Willy
Zoals je zult zien aan slide twee in zijn post, doen de oefeningen die mensen vaak doen als ze een laars gebruiken, zoals zwemmen of fietsen, absoluut niets om botvorming te bevorderen. Zelfs weer gaan hardlopen op de weg levert maar een klein voordeel op voor de botvorming. In plaats daarvan moeten we gewichtheffen en springoefeningen overwegen. Sprongoefeningen moeten worden gebracht op het niveau van een verzwaard vest of rugzak, en zigzag-hoppen. Zigzag huppelen is optimaal omdat er niet alleen een drukbelasting door het bot gaat, maar ook laterale en mediale krachten worden gestimuleerd. Iemand die herstellende is van een stressfractuur zal niet meteen met springoefeningen beginnen, maar zodra hij de beweging en enkele herhalingen kan verdragen, moet ermee begonnen worden.
Hoe vaak?
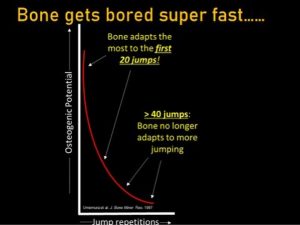
Slide 4 van Rich Willy’s Instagram post
Dit brengt ons op een ander belangrijk aspect en dat is de dosering van de sprongen. We hebben het in verschillende andere blogposts gehad over de dosering van oefeningen met betrekking tot zacht weefsel (spieren, pezen), maar er is een verschil met botten. Zoals Rich in zijn 4e instagram slide aangeeft, past bot zich aan de eerste 20 herhalingen aan en bij 40 herhalingen niet meer.
Hoe vaak?

Slide 5 van Rich Willy’s Instagrampost
In slide 5 wijst hij erop dat het bot zich nog 4 uur lang niet bijzonder aanpast. Dus, korte cycli van 20-40 sprongen om de 4+ uur zou een goede dosering zijn, zolang ze comfortabel zijn. Het gebruik van deze oefeningen en doseringen zou iemand gedeeltelijk helpen om beter te herstellen van een stressfractuur en de kans op herblessure verminderen. We moeten hier echter wel wat veranderingen in aanbrengen, afhankelijk van de bijdrage aan de pijn van de zachte weefsels (pees, spier, zenuw, etc.)
Hoe zit het met hardlopen?
Zoals we hebben gezien, is hardlopen niet geweldig voor de botopbouw en is het belangrijk om eerst andere oefeningen te doen. Op een gegeven moment zult u echter 30 minuten pijnvrij kunnen lopen en dan is het zinvol om weer te beginnen. Misschien hebt u andere aerobe oefeningen gedaan, zoals fietsen en zwemmen, en voelt het alsof u gemakkelijk 2 of 3 mijl kunt lopen, maar dat zou een grote sprong zijn na een periode van beperking. In plaats daarvan zou je een couch to 5k kunnen gebruiken als optie om terug te keren, dit is een zeer geleidelijke optie. Of je kunt het onderstaande programma gebruiken dat werd voorgesteld in een recent onderzoek5 en dat je in een periode van drie weken weer aan het hardlopen krijgt.

Conclusie
Ik zou hier waarschijnlijk meerdere blogs over kunnen schrijven en het is een uitdaging om een balans te vinden tussen heel eenvoudig en veel te ingewikkeld zijn! De meeste van mijn patiënten willen begrijpen wat er met hun probleem aan de hand is en het lijkt hen te helpen zich aan het plan te houden. Als je in een vicieuze cirkel hebt gezeten bij het proberen te herstellen van een stressfractuur met behulp van een schoen, laat het me dan weten en laten we praten over welke andere opties je misschien hebt.
- Bennell KL, Malcolm SA, Thomas SA, et al. Risk factors for stress fractures in track and field athletes. Een twaalf maanden durend prospectief onderzoek. Am J Sports Med. 1996;24(6):810-8.
- Mandell JC, Khurana B, Smith SE. Stress fracturen van de voet en enkel, deel 1: biomechanica van het bot en principes van beeldvorming en behandeling. Skeletal Radiol. 2017;46(8):1021-1029.
- Mallee WH, Weel H, Van dijk CN, Van tulder MW, Kerkhoffs GM, Lin CW. Surgical versus conservative treatment for high-risk stress fractures of the lower leg (anterior tibial cortex, navicular and fifth metatarsal base): a systematic review. Br J Sports Med. 2015;49(6):370-6.
- Bergman AG, Fredericson M, Ho C, Matheson GO. Asymptomatische tibiale stressreacties: MRI-detectie en klinische follow-up bij afstandslopers. AJR Am J Roentgenol. 2004;183(3):635-8.
- Warden SJ, Davis IS, Fredericson M. Management and prevention of bone stress injuries in long-distance runners. J Orthop Sports Phys Ther. 2014;44(10):749-65.