Czy zauważyłeś jak wiele osób otrzymuje buty w celu leczenia złamań? Jeśli musiałeś nosić jeden, będziesz wiedział, że są one bardzo niewygodne (nie wspominając o tym, że są drogie!!!). Być może nie miałeś doświadczenia zabawy z butem, ale zostałeś umieszczony na skuterze kolanowym lub kulach – nadal nie jest to zbyt przyjemne! Tak więc, czy takie podejście do złamań stresowych jest zawsze konieczne? Czy ta rutyna jest poparta badaniami? Pisałam już wcześniej na blogu o złamaniach (części 1 & 2), ale kilku ostatnich pacjentów i miły wpis w mediach społecznościowych autorstwa badacza dr Richa Willy’ego zachęciły mnie do rozszerzenia tematu!
Immobilizacja i złamania (stress fractures):
W wielu aspektach życia istnieje kontinuum opcji, które pozwalają osiągnąć rozwiązanie. Niektóre z nich mogą być najlepsze, niektóre najgorsze, a niektóre znajdują się pomiędzy. Tak jest z pewnością w opiece medycznej, i myślę, że widzimy to z przepisywaniem butów i złamaniami stresowymi; Ludzie stają się lepsi używając ich, ale wyjście z butów i powrót do wszystkich działań nie jest proste i może nie być najbardziej efektywnym procesem. Ludzie często otrzymują but na standardowe sześć tygodni (czy naprawdę potrzebują tak długiego okresu?!) i nie otrzymują zbyt wielu wskazówek/parametrów dotyczących tego, co mają robić po wyjściu z buta. Widzę więc ludzi, którzy zdejmują but przedwcześnie, ponieważ jest im niewygodnie i nie wierzą, że go potrzebują (i w tym procesie tracą zaufanie do swojego dostawcy). Widzę też wielu sportowców, którzy trzymają się go zgodnie z literą prawa (obawiając się, że nieprzestrzeganie zaleceń zagrozi ich sezonowi), ale potem wychodzą z buta jak nietoperz z piekła rodem! Utrzymali swoją wytrzymałość dzięki pływaniu lub jeździe na rowerze, więc łatwy bieg na dystansie dwóch lub trzech mil jest bardzo rozsądny. Tkanki, które nie były obciążane przez tak długi czas, rozwinęły słabość i straciły tolerancję, co oznacza, że są mniej zdolne do radzenia sobie z obciążeniem i kończy się to zaostrzeniem (albo pierwotnym problemem, albo czymś innym!). Czasami jest to na tyle istotne, że lekarz umieszcza ich z powrotem w butach (niekoniecznie z lepszą logiką lub wskazówkami) i kończą w okropnie błędnym cyklu. Świetnym przykładem z badań, dlaczego może dochodzić do nawrotów po wyjściu z buta jest to, że różnica 1 cm w obwodzie łydki prowadzi do 400% wzrostu częstości złamań kości piszczelowej!1 Oczywiście, nie zawsze tak się dzieje! Niektórzy ludzie radzą sobie całkiem dobrze po wyjściu z buta i stopniowym powrocie do aktywności, ale czy mogliby to zrobić lepiej? Jak poradzi sobie większość i czy jest to najbardziej optymalne podejście? Czy mogliby wyzdrowieć szybciej, i/lub w sposób, który zmniejszyłby szanse na przyszłe złamanie stresowe?
Złamania stresowe niskiego ryzyka
Jak powszechne jest przepisywanie buta i ograniczenie dźwigania ciężaru ciała przy złamaniach stresowych, można by pomyśleć, że byłyby jasne dowody na to, że złamania stresowe powinny być unieruchomione! Można by pomyśleć, że to samo jest prawdziwe dla wspólnego czasu sześciu tygodni ograniczenia do buta. Niestety, nie jest tak w przypadku większości złamań stresowych. Te tak zwane „niskiego ryzyka” złamania występują w obszarach o dobrym przepływie krwi i doświadczają niskiego do umiarkowanego obciążenia – zazwyczaj goją się dobrze bez komplikacji2. W przypadku tych złamań stresowych powinniśmy zmodyfikować aktywność, aby zmniejszyć ból i umożliwić kontrolowane obciążanie w celu pobudzenia wzrostu kości. U większości tych pacjentów ból jest niewielki przy normalnej aktywności – buty, kule czy skutery nie są potrzebne. Jeśli ból jest znaczny przy normalnej codziennej aktywności, można zastosować jakąś formę urządzenia ograniczającego ruch i obciążenie, ale należy je oceniać co tydzień i zaprzestać jak tylko czynności te staną się komfortowe. Niektórzy świadczeniodawcy mogą zadawać sobie pytanie, czy pacjenci dobrze wykonują swoją pracę decydując, czy ból jest zbyt silny, i tak, powinniśmy rozważyć każdy przypadek indywidualnie, ale przy dobrej edukacji większość dorosłych i duża liczba nastolatków może sobie poradzić z tym postępem. Być może jest to spojrzenie w kierunku kierowcy dla obecnej opieki – pod opieką opartą na ubezpieczeniu, z napakowanymi harmonogramami i ograniczonym czasem z pacjentem, czy trudno jest zapewnić wymaganą edukację, aby zoptymalizować opiekę?
Aby przełożyć powyższe informacje na rzeczywiste sytuacje, rozważmy leczenie dwóch pacjentów ze złamaniem stresowym kości piszczelowej niskiego ryzyka, którzy mają nieco inną prezentację:
- Joey odczuwa ból podczas biegania i zdiagnozowano u niego złamanie stresowe tylnej kości piszczelowej (goleni) niskiego ryzyka. Chodzenie jest bezbolesne, więc nie ma korzyści z używania buta. Zamiast tego polecono mu kontynuować chodzenie, dążąc do 30 minut bez bólu. Polecono mu również rozpocząć ćwiczenia z podnoszeniem ciężarów, a następnie przejść przez odpowiednie ćwiczenia obciążające, aby stymulować wzrost kości (omówimy je bardziej poniżej!)
- Jack ma ból przy bieganiu, chodzeniu i ma widoczną kulawiznę i zdiagnozowano u niego to samo złamanie tylnej kości piszczelowej niskiego ryzyka. Dostaje but do chodzenia lub kule i mówi mu się, żeby spróbował chodzić bez niego po tygodniu. Jeśli po tym czasie nie będzie odczuwał bólu (lub będzie to ból o bardzo niskim natężeniu), powinien przestać go nosić i zacząć wydłużać czas chodzenia do 30 minut. Jeśli będzie bolesny (lub ponownie stanie się bolesny), ma go nosić przez kolejny tydzień i ponownie ocenić. On jest też zaczęty na ćwiczeniach podnoszenia ciężarów , które są niskie do żadnego bólu.
Złamania stresowe wysokiego ryzyka:
Oczywiście, jest więcej do ich leczenia, a my przyjdziemy do recepty na ćwiczenia za chwilę, ponieważ jest to bardzo ważne. Przedyskutujmy kiedy unieruchomienie jest odpowiednie i na jak długo. Po pierwsze, co sprawia, że złamanie stresowe jest „niskiego ryzyka” lub „wysokiego ryzyka”? Wysokie ryzyko, w tym przypadku, odnosi się do ryzyka, że uraz może się nie zagoić, lub może wymagać operacji, aby się zagoić. Złamania wysokiego ryzyka występują w miejscach, które doświadczają dużego obciążenia, a także mają słabe ukrwienie; te dwie cechy utrudniają gojenie i z tego powodu istnieje więcej argumentów przemawiających za ograniczeniem ruchu i obciążenia.
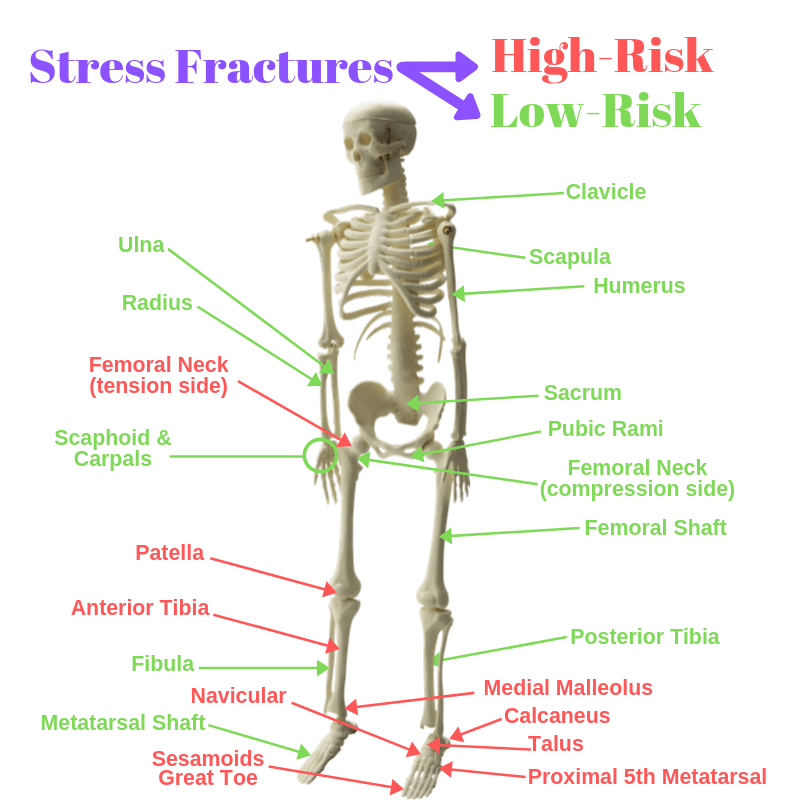
W rzeczywistości, te złamania są tak trudne, że u sportowców istnieje nawet sugestia, że niektórzy powinni przejść od razu do operacji, ponieważ pozwoli to na wcześniejszy powrót do sportu i mniejsze ryzyko powikłań! Na przykład, w przypadku złamania kości piętowej w stopie, powszechną i zalecaną praktyką jest unieruchomienie na 6 lub więcej tygodni. Nawet wtedy, w przypadku sportowców, być może należałoby je przede wszystkim unieruchomić chirurgicznie, ponieważ średni czas powrotu do sportu wynosi 16,4 tygodnia po operacji w porównaniu do 21,7 bez niej3.
Czy to jest Cookie-Cutter Treatment?
Więc, z powyższymi rozróżnieniami, dlaczego wydaje się, że tak wielu ludzi jest traktowanych w butach w taki cookie-cutter sposób? W pacjentach , których spotykam, patrzę przez ich wykresy (notatki od innych dostawców, ich MRI, itp.) i nie widzę specyficzności w diagnozie. Na przykład, przednie złamanie kości piszczelowej wysokiego ryzyka i tylne niskiego ryzyka powinny być traktowane inaczej, ale w tak wielu kartach widzę tylko słowa „złamanie kości piszczelowej” i początkowe leczenie to buty do chodzenia i kontrola po 6 tygodniach…. Jak widzieliśmy, może to być właściwe leczenie dla złamań wysokiego ryzyka, ale dla złamań niskiego ryzyka? Również w przypadku złamań naprężeniowych kości piszczelowej istnieje system stopniowania MRI (zobacz film poniżej) i istnieją badania, które dają nam pewne pojęcie o tym, jak długo potrwa powrót do sportu w każdym stopniu. Niestety, rzadko spotykam się z jakąkolwiek wzmianką o klasyfikacji w notatkach pacjentów i znowu często jest to arbitralna wizyta powrotna po 6 tygodniach, aby zobaczyć jak wygląda powrót z buta.
Przykład dwóch podejść
Miałem właśnie pacjenta, który był wyczynowym biegaczem, u którego pojawił się ból goleni. Zobaczyłem go i poczułem, że głównym problemem jest ból ścięgna, ale że istnieje ryzyko reakcji na stres. Poszedł na rezonans magnetyczny i został on odczytany przez dwóch świadczeniodawców (radiologa i ortopedę) jako „niepokojący dla reakcji stresowej kości piszczelowej” i „złamanie kości piszczelowej w diafazie”. Nie odczuwał bólu przy chodzeniu, tylko przy bieganiu, ale zaopatrzono go w but i kazano nosić go przez sześć tygodni. Zamiast tego, że mu to pomogło, odczuwał większy ból w bucie, co doprowadziło go do zakwestionowania zaleceń do tego stopnia, że postanowił zignorować zalecenia lekarza i kontynuować terapię. Przegląd jego rezonansu magnetycznego przeze mnie i w porozumieniu z radiologiem wykazał, że złamanie było niskiego ryzyka tylno-przyśrodkowym złamaniem kości piszczelowej, które miało cechy sugerujące stopień II-III; To oraz fakt, że nie odczuwał bólu przy normalnym chodzeniu podkreśliło brak sensu używania buta do chodzenia! To oraz fakt, że nie odczuwał bólu przy normalnym chodzeniu, podkreśliło brak sensu stosowania butów do chodzenia. Wrócił do biegania konkurencyjnego przed upływem sześciu tygodni w butach.
Być uczciwym wobec różnych lekarzy, którzy sporządzają wykresy, MRI nie mówi wszystkiego, więc musimy wziąć pod uwagę badanie przedmiotowe i czynniki ryzyka (np. wiek, płeć, płeć) dla złamań stresowych. Musimy również zdawać sobie sprawę, że MRI mają fałszywe negatywy, jak również fałszywe pozytywy, i że wiemy, że bezbolesni biegacze mają MRI, które pokazują zmiany zapalne w kości (43% z 21 bezobjawowych biegaczy miało wyniki MRI zgodne z reakcją stresową kości piszczelowej!4). W związku z tym należy zauważyć, że tylko podzbiór podejrzanych złamań stresowych powinien mieć MRI i uzyskanie go zbyt wcześnie może zaciemnić obraz. Poniższy wykres2 pokazuje, kiedy należy rozważyć MRI.

(Kliknij, aby rozwinąć)
Ćwiczenia dla zdrowych kości
Więc obraz niekoniecznie jest prosty i biorąc pod uwagę ilość osób przepisujących buty można by pomyśleć, że tak jest! W większości przypadków, złamania niskiego ryzyka powinny być leczone poprzez modyfikację aktywności, a jeśli ból nie ustępuje, można rozważyć unieruchomienie, ale należy je regularnie (np. co tydzień) poddawać ponownej ocenie. Jeśli ból jest dobrze kontrolowany i nie wymagają one butów, chcemy przejść do ćwiczeń obciążających, które stymulują kości.
Ćwiczenia obciążające są potrzebne do wzrostu kości – nie jest to coś nowego, ponieważ wszyscy wiemy, że są one promowane wśród osób z osteoperozą. Ale jest ćwiczenie z obciążeniem i jest ćwiczenie z obciążeniem! PT i badacz biegania Dr Rich Wiley z University of Montana opublikował świetną serię postów o najlepszych ćwiczeniach i parametrach dla tworzenia kości (Give him a follow!)
Which Exercises?

Slajd 2 z postu na Instagramie Richa Willy’ego
Jak zobaczysz na slajdzie drugim w jego poście, ćwiczenia, które ludzie często wykonują podczas używania buta, takie jak pływanie czy jazda na rowerze, nie robią absolutnie nic, aby promować tworzenie kości. Nawet powrót do biegania po drogach przynosi tylko niewielkie korzyści w tworzeniu kości. Zamiast tego, powinniśmy rozważyć podnoszenie ciężarów i ćwiczenia skocznościowe. Ćwiczenia skoku powinny być podjęte do poziomu ważonej kamizelki lub plecaka, i skakanie zygzakiem. Skakanie zygzakiem jest optymalne, ponieważ nie tylko obciążenie ściskające przechodzi przez kość, ale również siły boczne i przyśrodkowe stymulują kości. Ktoś, kto wraca do zdrowia po złamaniu nie powinien od razu zaczynać ćwiczeń skocznościowych, ale jak tylko będzie w stanie tolerować ruch i kilka powtórzeń, powinien je rozpocząć.
Ile razy?
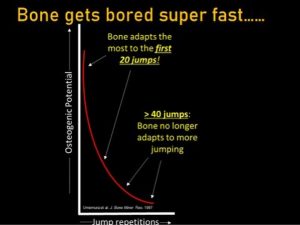
Slajd 4 z Instagramowego postu Richa Willy’ego
To prowadzi nas do kolejnego ważnego aspektu, jakim jest dawkowanie podskoków. Dotknęliśmy dawkowania ćwiczeń w kilku innych postach na blogu w odniesieniu do tkanek miękkich (mięśni, ścięgien), ale jest pewna różnica w przypadku kości. Jak Rich zaznacza w swoim 4 instagramowym slajdzie, kość dostosowuje się do pierwszych 20 powtórzeń, a do 40 powtórzeń już się nie dostosowuje.
Jak często?

Slajd 5 z Instagramowego postu Richa Willy’ego
W slajdzie 5 zaznacza, że kość nie jest szczególnie adaptacyjna przez kolejne 4 godziny. Tak więc, krótkie cykle 20-40 skoków co 4+ godziny byłyby dobrym dawkowaniem, o ile są wygodne. Stosowanie tych ćwiczeń i dawek częściowo pomogłoby komuś lepiej wrócić do zdrowia po złamaniu i zmniejszyć szansę na ponowne uszkodzenie. Musimy jednak dokonać pewnych zmian w zależności od udziału w bólu tkanek miękkich (ścięgno, mięsień, nerw, itp.)
Co z bieganiem?
Jak widzieliśmy, bieganie nie jest świetne do budowania kości i ważne jest, aby najpierw wykonywać inne ćwiczenia. Jednak w pewnym momencie będziesz mógł bez bólu chodzić przez 30 minut i ponowne rozpoczęcie treningu będzie miało sens. Być może wykonywałeś inne ćwiczenia aerobowe, takie jak jazda na rowerze czy pływanie i poczujesz, że możesz przebiec łatwe 2 lub 3 mile, ale to byłby duży skok po okresie ograniczeń. Zamiast tego możesz użyć couch to 5k jako opcji powrotu, jest to bardzo stopniowa opcja. Albo możesz skorzystać z poniższego programu, który został zasugerowany w ostatnim badaniu5 i pozwoli Ci wrócić do biegania w ciągu trzech tygodni. Podczas jego realizacji chciałabyś utrzymać jakikolwiek pamiętny ból związany ze złamaniem stresowym na poziomie niskim do zera.

Wnioski
Mógłbym prawdopodobnie napisać kilka blogów na ten temat i próba znalezienia równowagi pomiędzy byciem bardzo podstawowym i zbyt skomplikowanym jest wyzwaniem! Większość moich pacjentów chce zrozumieć, co się stało z ich problemem i wydaje się, że pomaga im to trzymać się planu. Jeśli znalazłeś się w błędnym kole próbując odzyskać zdrowie po złamaniu przy użyciu buta, daj mi znać i porozmawiajmy o tym, jakie inne opcje możesz mieć.
- Bennell KL, Malcolm SA, Thomas SA, et al. Risk factors for stress fractures in track and field athletes. A twelve-month prospective study. Am J Sports Med. 1996;24(6):810-8.
- Mandell JC, Khurana B, Smith SE. Stress fractures of the foot and ankle, part 1: biomechanics of bone and principles of imaging and treatment. Skeletal Radiol. 2017;46(8):1021-1029.
- Mallee WH, Weel H, Van dijk CN, Van tulder MW, Kerkhoffs GM, Lin CW. Surgical versus conservative treatment for high-risk stress fractures of the lower leg (anterior tibial cortex, navicular and fifth metatarsal base): a systematic review. Br J Sports Med. 2015;49(6):370-6.
- Bergman AG, Fredericson M, Ho C, Matheson GO. Asymptomatic tibial stress reactions: MRI detection and clinical follow-up in distance runners. AJR Am J Roentgenol. 2004;183(3):635-8.
- Warden SJ, Davis IS, Fredericson M. Management and prevention of bone stress injuries in long-distance runners. J Orthop Sports Phys Ther. 2014;44(10):749-65.