Editori inițiali – Mariam Hashem
Contribuitori principali – Mariam Hashem, Tarina van der Stockt, Lucinda hampton și Kim Jackson
Introducere
Durerea gluteală profundă este o afecțiune complexă care ar putea fi manifestarea unor patologii diferite ale țesuturilor moi. Din cauza complexității anatomiei, simptomele se suprapun. Explorările precum RMN și ecografia nu exclud sursa iritantă a durerii, iar testele speciale adesea nu discriminează structurile subiacente care contribuie la simptome.
Tendinopatia gluteală este o sursă potențială de durere gluteală profundă. Afecțiunea a fost introdusă ca și concept foarte recent în cercetare, în comparație cu alte structuri care pot cauza dureri gluteale, cum ar fi articulația sacroiliacă și regiunea lombară.
Gluteal Tendinopathy
Previously known as Greater Trochanteric Pain Syndrome is a pain that starts in the greater trochanter region and may radiate to the lateral thigh and/or leg. Trochanteric Pain primarily is caused by the gluteal tendons and a secondary cause of this pain is the bursal inflammation that used to be thought as the main source of pain. Other structures that could be involved in the pathology are the posterior hip capsule, Gemelli’s and the Obturators. Patients with Gluteal Tendinopathy have been shown to have high levels of anxiety and many of the patients experience pain almost the whole day.
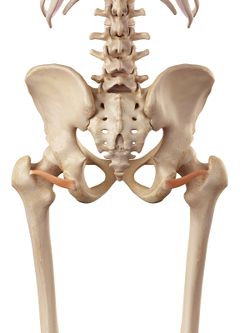
Inferior Gemellus |
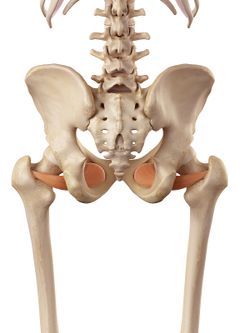
Obturator Internus |
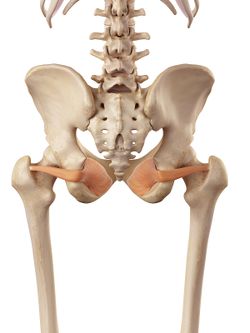
Obturator Externus |
|---|
This condition has a significant impact on sleep quality, physical activity, work participation and the quality of life similar to patients waiting for a hip replacement for severe hip osteoarthritis.. The pain of Gluteal Tendon origin can refer to the sacroiliac region, the buttock, the groin and into the anterior thigh. This overlap of referral pattern doesn’t help in differentiating other pathologies.
Tendinopatia gluteală este mai relevantă: la femeile cu vârsta de peste 40 de ani; se crede că este prezentă la 23,5% dintre femeile care prezintă risc de osteoartrită a genunchiului; se crede că 73% dintre pacienți sunt fie la menopauză, fie în peri-menopauză, ceea ce indică o legătură între modificările hormonale și tendinopatie; De asemenea, s-a demonstrat că anumite medicamente influențează modificările structurale ale tendonului, cum ar fi antibioticele quinolone, inhibitorii de estrogen, cum ar fi Tamoxifenul pentru pacientele care au avut cancer de sân.
Cele mai multe persoane așteaptă între 7,1 săptămâni și 4,4 ani înainte de a căuta tratament pentru simptomele lor.
Alți factori despre care s-a constatat că afectează prezența și prognosticul tendinopatiei sunt:
- Fumatul
- Diabetul
- Steriodii
- Modificări ale încărcăturii, fie subîncărcare, fie supraîncărcare, care cauzează frecare repetitivă între ITB și trohanterul mare
Factori de risc sunt:
- Sexul feminin
- Vârsta mai înaintată
- IMC mai mare
- Dureri de spate
- Unghiul mai mic al gâtului femural
- Nivelurile de lipide
- Adipozitatea, în special la femeile care transportă mai multă grăsime în jurul șoldurilor
- Genetica
Factori cum ar fi un stres psihologic mai mare, o calitate mai slabă a vieții, o circumferință mai mare a taliei și un IMC mai mare au fost relevante în cazurile severe. Cu toate acestea, acești factori s-ar putea dezvolta și ca urmare a durerii. Dar, în cele mai multe cazuri, patologia este un precursor al durerii în tendinopatie. Din literatura de specialitate, se pare că factorii care cresc riscul de apariție a durerii la persoanele cu tendinopatie asimptomatică sunt factorii de risc emoționali și cognitivi, cum ar fi anxietatea și convingerile dezadaptative privind durerea care duc la evitarea fricii.
Depresia a fost, de asemenea, identificată ca o componentă semnificativă a profilului pacienților cu tendinopatie gluteală severă , sugerând că medicii ar trebui să depisteze suferința psihologică sau prezența unei posibile depresii la pacienții cu tendinopatii ale membrelor inferioare, pentru a gestiona mai bine aceste afecțiuni.
Alți factori, cum ar fi depresia, kinetofobia și catastrofizarea, au fost legați în cazul tendinopatiei gluteale cu o severitate crescută a simptomelor. Depresia este, de asemenea, o componentă majoră a pacienților cu tendinopatie gluteală severă, ceea ce înseamnă că terapeuții ar trebui să fie conștienți de acest lucru și să depisteze depresia sau suferința psihologică pentru a fi capabili să gestioneze simptomele pacientului lor și să se refere în mod corespunzător atunci când este necesar.
Mecanismul exact al modului în care acești factori de risc influențează dezvoltarea tendinopatiei este în cea mai mare parte necunoscut. Citiți articolul recent al lui Mallarias și O’Neil (2020) pentru a afla mai multe despre gândurile actuale cu privire la această influență.
Diagnostic
Există măsuri importante în diagnosticarea tendinopatiei gluteale:
- Istoricul pacientului, cum ar fi sexul, IMC, vârsta și istoricul de încărcare
- Localizarea durerii: durere laterală a șoldului.
- Severitatea durerii: de obicei 4/10 în majoritatea zilelor
- Palpare: sensibilitate pe fața superioară a trohanterului mare (punctul de inserție al gluteus medius și glute minimus)
- FADER sau testele rezistente FADER ( poziția de flexie adducție rotație externă). Durerea peste regiunea laterală a șoldului este un test pozitiv și ar putea fi un diagnostic de tendinopatie gluteală. Dacă durerea a fost raportată în regiunea gluteală profundă, ar putea indica un sindrom de durere gluteală profundă. Atunci când piciorul este în flexie> 60 de grade, adducție, rotație externă, Piriformis devine un rotator intern. De asemenea, glute med și glute max își schimbă rolurile de la rotator extern la rotator intern.
- Un semn comun este o dificultate raportată în mersul pe jos după ce a stat așezat pentru o perioadă de timp, adesea descrisă ca ”’ șchiopătând”’.
Pentru a exclude osteoartrita de șold, se utilizează istoricul subiectiv al pacientului și FADIR (testul de flexie adducție rotație internă). Un test FADIR pozitiv ar putea să nu excludă complet OA, dar un test negativ este recunoscut pentru a exclude patologiile intraarticulare ale șoldului, cum ar fi OA, Impingementul femural acetabular sau ruptura labială. De asemenea, în cazul osteoartritei șoldului, ROM-ul de flexie a șoldului tinde să fie redus.
Rotatorii externi ai șoldului; Gemelli, Obturatorii și Quadratus femori au fost incluși în patologia durerii laterale a șoldului. Aceștia sunt poziționați la 90 de grade față de axa lungă a șoldului și îndeplinesc funcții importante:
- Comprimă articulația șoldului și pentru a asigura stabilitate la nivelul articulației.
- Să întărească capsula posterioară a șoldului
Managementul tendinopatiei gluteale
Educația pacientului este considerată cea mai importantă parte a managementului. Educația include pacientul în management și îl pune în control cu planul său de tratament. gestionarea factorilor asociați sau provocatori, cum ar fi modificările hormonale, comorbiditățile, somnul, fumatul și medicamentele, ar trebui să fie explicate și discutate cu pacientul. Deși este posibil ca unii dintre acești factori să nu poată fi modificați, totuși pacienții ar trebui să fie conștienți de ei.
Promovarea unor schimbări sănătoase ale stilului de viață, cum ar fi renunțarea la fumat și pierderea în greutate, este parte integrantă a managementului tendinopatiei.
Managementul încărcăturii este utilizat în managementul tendinopatiei prin creșterea ușoară a încărcăturii asupra tendonului și gestionarea ”exercițiului de weekend-warrior” sau a scenariului cu încărcătură și fără încărcătură.
Persoanele cu tendinopatie gluteală se pare că au o adducție excesivă a șoldului. Prin urmare, trebuie evitată adducția sau mișcarea piciorului peste linia mediană. Acest lucru poate fi realizat prin evitarea:
- Trebuie evitate întinderile, în special ale mușchiului Tensor Fascia Lata care comprimă tendonii Gluteus medius și minimus
- Crucișarea picioarelor, în special cu piciorul afectat deasupra celui neafectat.afectat
- Stând în picioare sau atârnând pe un picior
- Stând pe partea afectată sau neafectată fără o pernă fermă între picioare
- Valgus dinamic (adducția șoldului și rotația internă) în timpul activităților de încărcare, deoarece crește sarcina de compresie și tracțiune asupra tendonului afectat.
Chestionarul Visa G a fost validat de Fearon et al ca măsură de rezultat pentru dizabilitatea rezultată din durerea laterală a șoldului. Chestionarul analizează activități precum statul întins pe partea afectată, negocierea scărilor și severitatea generală a durerii de șold.

Descărcați acest infografic pentru pacienți de la Groovi Movements aici.
Selecția exercițiilor
Principii
- Forța abductorului de șold nu este asociată cu severitatea tendinopatiei gluteale
- Forțele de compresie pot agrava durerea laterală a șoldului. Un exercițiu cum ar fi Clam poate provoca durerea tendonului din cauza forței de compresie ridicată
- Trebuie evitată flexia șoldului, deoarece poate afecta negativ controlul motor și activarea musculară optimă atunci când Tensor Facia Lata și flexorii superficiali ai șoldului domină asupra abductorilor șoldului și rotatorilor externi
- Exercițiile trebuie să fie progresive, ceea ce înseamnă că sarcina trebuie să fie crescută treptat. Sarcina poate fi gestionată prin ajustarea frecvenței, a repetițiilor, a rezistenței.
- Se recomandă începerea reabilitării cu exerciții izometrice, deoarece s-a dovedit a avea un efect analgezic asupra durerii tendinoase și poate fi folosit ca o intrare în reabilitare și ca „în timpul sezonului” pentru sportivi pentru a reduce durerea și a controla simptomele
- Încărcarea trebuie monitorizată prin observarea nivelului de durere în urma exercițiilor. O durere de 4/10 în timpul exercițiului și nu mai rău peste 24 de ore este ideală.
- Creșteți rezistența până la o intensitate de 4/10. Țineți timp de 30 de secunde. repetați de 5 ori pe zi.
- Sfătuiți pacienții să efectueze exercițiile încet pentru a stimula sistemul de stabilitate profundă a mușchiului.
- Rio et al a recomandat utilizarea unor indicii externe de control motor, cum ar fi cele vizuale (oglindă, video și feedback de presiune) auditive (metronom de exerciții) și mentale (repetarea mentală a sarcinii) pentru a stimula schimbările neuroplastice
- Nu trebuie permisă durerea în timpul sarcinilor funcționale, cum ar fi fandările, step-up-urile, deoarece reflectă controlul slab al alinierii optime și compresia crescută asupra tendonului gluteal
- Încurajați exercițiile de la o coloană lombară neutră.
- Un exercițiu care acutizează simptomele pacientului nu trebuie neapărat evitat. Fie reveniți la acest exercițiu mai târziu în etapele de reabilitare, fie reduceți sarcina și monitorizați simptomele
Program de exerciții recomandat:
| Week/Stage | Exercise Type | Examples | Load |
|---|---|---|---|
| Week 1 Early | Isometric Abduction
Isometric Extension |
In standing or Lying, against the wall, bridging with resisted abduction
In standing or Lying, against the wall, supine into a ball |
Low effort. Build up resistance slowly to a 4/10 pain max. 30-45 sec hold. 5-8 reps. 1-2 sets throughout the day. |
| Week 2 | Isotonic:side-lying against gravity
Standing Abduction/External RotationMotor Control |
Modified clam using an elastic band to increase resistance
Bilateral. Starting with light resistance Glute Max over the bed |
Moderate effort. 8-12 reps. 2 sets once daily
Light effort to activate Glutes Max before hamstrings or back extensor with 10 seconds holds |
| Week 3 | Neuroplastic Training
Bridge Loading |
Fire Hydrant-progress to doing the exercise with resistance
Off-set Bridge, Single-Leg Bridge, Hip Drop Bridge |
High load. 6-8 reps. 1 set.Once Daily
10 reps. 1-3 sets |
| Week 4-6 | Increase loading to incorporate functional high loading with heavy slow resistance | Abduction slides
Proprioception functional loading The Bird DogLateral Step Down |
Progressive. Increase resistance.8-12 Reps, 3 sets. 3-4 times weekly. Stop modified clam and optimal Glute Max |
| Week 6-12 Late Rehab | Increase loading. Sports specific exercises | Single-Leg squat
Backward Lunges on ballContralateral split squatStep-up |
Increase weight-slow and heavy resistance. reduce reps as you increase the weight. 8-12 reps. 3 sets. 3-4 times weekly |

Static Hip Extension |

Resisted Hip Abduction |

Abduction Slides |
|---|---|---|

Single Leg Squat |

Split Squat |

Sidelying Abduction |

Bridge with static hip abduction |

Modified Clam |
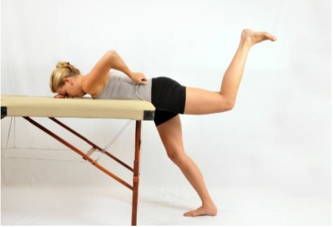
Optimal glute maximal firing |

Pelvic drop and lift from bridge |

Resisted Bird-dog |

Static Hip Abduction |
Other conservative options
Non-steroidal anti-inflammatory drugs
Some studies show that NSAIDs and topical NSAIDs (for 6 weeks) may play a role in GTPS treatment of chronic tendinopathy.
Terapia extracorporală cu unde de șoc (SWT)
SWT s-a dovedit a fi eficientă în GTPS, însă mecanismul exact al efectului asupra GTPS nu este clar. Cu toate acestea, dovezile sunt limitate.
SWT de joasă energie pare să fie mai eficientă decât injecția de cortizon la 4 luni. Regimurile de tratament care utilizează SWT variază în practică și în cercetare și nu au putut fi comparate într-o analiză a literaturii de către Reid (2016).
Injecții cu corticosteroizi
Într-un studiu efectuat în Serbia pe 2.217 pacienți pe o perioadă de 6 ani la pacienții cu bursită trohanterică/GTPS a arătat că injecția locală de cortizon cu fizioterapie multimodel a fost eficientă la 49% dintre pacienți. Cortizonul singur a dus la o ameliorare de 39%. Unele studii arată o ameliorare timpurie după injecție, care durează până la 3 luni, cu un vârf la 6 săptămâni, dar pe termen mai lung simptomele GTPS continuă să revină.
Opțiuni chirurgicale
Chirurgia este indicată atunci când tendonul se reface sau pacienții nu răspund la tratamentul conservator. Unele opțiuni chirurgicale sunt bursectomia, eliberarea ITB, osteotomia de reducere trohanteriană, repararea tendonului gluteal sau o combinație. Dovezile privind opțiunile chirurgicale pentru GTPS sunt de calitate scăzută. Recent, se investighează chirurgia endoscopică în locul chirurgiei deschise.
O serie de cazuri de 11 pacienți a arătat un succes în urma unei eliberări endoscopice a ITB, incluzând o bursectomie. Aceasta a fost efectuată la pacienți care nu au reușit să se recupereze după 1 an de tratament conservator care a inclus întinderea, întărirea abductorilor, cel puțin o injecție cu cortizon și sau ESWT.