Domnule,
Boala Darier (DD) este o boală cutanată ereditară neobișnuită care este dificil de tratat, în special în adolescență. S-a raportat că boala este cauzată de mutații într-o genă cartografiată pe un singur locus pe cromozomul 12q23-q24.1, care codifică o pompă sarco/ reticulul endoplasmatic de calciu ATPază (SERCA2) (1). DD are constatări clinice și histologice caracteristice; cu toate acestea, poate fi uneori diagnosticată greșit sau trecută cu vederea. Noi raportăm aici un caz fatal de DD care fusese diagnosticat greșit ca dermatită atopică timp de 11 ani într-o altă instituție. Pacientul a avut tulburări bacteriene și psihiatrice repetate.
Raport de caz
Un bărbat japonez în vârstă de 25 de ani cu o erupție cutanată erozivă dureroasă și febră mare s-a prezentat la spitalul nostru pe 16 octombrie 2004. El suferea de o erupție cutanată, care fusese diagnosticată și tratată ca dermatită atopică, de la vârsta de 14 ani. De-a lungul anilor, fuseseră utilizate unguente cu corticosteroizi fără un răspuns clinic semnificativ.
Examinarea fizică a evidențiat un eritem larg răspândit pe tot corpul său. Avea, de asemenea, leziuni erozive mirositoare pe trunchi, fese și membrele inferioare. Diagnosticul nostru inițial a fost dermatită atopică cu infecție secundară severă. A fost internat în departamentul nostru. Culturile bacteriene din leziunile cutanate erozive au detectat Streptococcus aureus, Pseudomonas aeruginosa și Klebsiella pneumoniae. Rezultatele anormale de laborator au inclus leucocitoză (13.500/mm3), niveluri crescute ale proteinei C reactive (CRP) (9,4 mg/dl) și hipoproteinemie (proteine totale 5,8 g/dl, albumină 2,0 g/dl). Tratamentul cu prednisolon oral 30 mg/zi și agenți antibacterieni sistemici și topici a dus la un răspuns parțial. Câteva zile mai târziu, au apărut numeroase papule hiperkeratozice verucoase pe față, trunchi și membre (Fig. 1). În plus, o examinare atentă a evidențiat crestături în formă de V la marginile libere ale unghiilor de la degete și dungi longitudinale în unele unghii. Nu existau gropițe palmare sau leziuni ale mucoasei bucale.
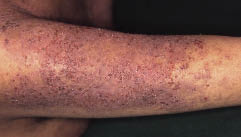
Fig. 1. O săptămână după internare. Papule keratozice diseminate au fost observate pe trunchiul și extremitățile pacientului.
Un specimen de biopsie prelevat din torace a arătat o hiperkeratoză marcată cu parakeratoză, despicături suprabasale și acantoliză asociată cu rondouri și granule de corpuri (Fig. 2). Anamneza familiei sale a arătat că mama și sora sa aveau, de asemenea, multiple papule keratozice. Am stabilit apoi un diagnostic de DD. Tratamentul cu etretinat oral, 40 mg/zi, a dus la o ameliorare parțială. El a fost externat pe 25 iulie 2005.
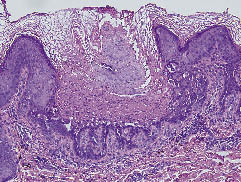
Fig. 2. Hiperkeratoză marcată cu parakeratoză, despicături suprabazale și acantoliză asociată cu diskeratoză incluzând corpuri ronds și boabe. (Colorație cu hematoxilină și eozină (H&E) ×200).
Șase săptămâni mai târziu, a fost reinternat din cauza reapariției leziunilor cutanate erozive dureroase însoțite de febră mare și dispnee (Fig. 3). Rezultatele culturilor bacteriene din pielea erozivă au evidențiat P. aeruginosa și altele. Tratamentul cu clorhidrat de minociclină intravenoasă 200 mg/zi și aplicarea topică de unguent antibacterian au fost eficiente în ameliorarea infecției. Papulele și eritemul au rămas neschimbate, iar etretinatul oral 40 mg/zi și ciclosporina 200 mg/zi au fost ineficiente. Etretinatul a fost mărit la 70 mg/zi, iar unguentul de gentamicină a fost aplicat local pe tot corpul. Erodările trunchiului s-au ameliorat treptat, dar apoi au recidivat. Am încercat un tratament de ablație și o grefă de piele îngroșată divizată pe membrul inferior stâng la 11 aprilie 2006. Zona grefată aproape s-a vindecat timp de câteva săptămâni; cu toate acestea, au apărut din nou leziuni hemoragice și erozive. În plus, erupțiile varicelice Kaposi au apărut de trei ori, însoțite de febră mare și de piele erozivă care s-a extins rapid. De fiecare dată, pacientul a primit aciclovir intravenos 750 mg/zi.
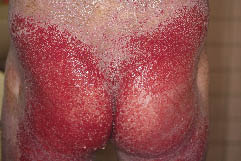
Figură 3. Roșeață generalizată la nivelul întregului corp. Leziuni erozive mirositoare au afectat trunchiul, fesele și membrele inferioare.
Testele de laborator au relevat o hipoalbuminemie persistentă variind între 0,9 și 1,7 mg/dl, în ciuda unei diete hipercalorice și a albuminei intravenoase. Deoarece investigațiile intestinale nu au evidențiat nicio anomalie, am considerat că hipoalbuminemia a fost cauzată de erodarea severă a pielii sale.
În mai 2006, leziunile cutanate s-au agravat atât de rapid încât i s-au administrat din nou agenți antibiotici intravenoși. Cu toate acestea, a apărut o insuficiență renală acută secundară sepsisului și deshidratării. Pacientul a decedat la 30 iulie 2006.
DISCUȚII
Gradul de severitate al DD este imprevizibil, dar de obicei are o evoluție cronică cu exacerbări și remisiuni (2, 3). Exacerbările pot fi cauzate de vremea caldă, expunerea excesivă la soare, medicamente, steroizi sau traumatisme mecanice. Incidența leziunilor mucoase sau gastrointestinale variază între 15% și 50% (4).
Există mai multe variante clinice ale DD, inclusiv tipurile hipertrofică, liniară sau zosteriformă și veziculo-buloasă (3, 5-9). În ultima formă, veziculele și bula se dezvoltă la nivelul pielii expuse și sunt adesea induse de umiditatea ridicată, stresul fizic sau chirurgical și infecțiile cutanate bacteriene sau virale. Veziculele localizate nu sunt neobișnuite în DD, dar un tip veziculo-bulos răspândit este rar. Cazul nostru ar putea fi clasificat ca fiind de acest tip și, fără îndoială, o infecție bacteriană secundară care colonizează resturile keratozice trebuie să fi indus leziunile intratabile.
Deși au existat unele rapoarte care descriu defecte imunitare selective la pacienții cu boala Darier, nu a fost demonstrată nicio anomalie consistentă sau specifică (10). Nikkels și colab. (11) au raportat un caz fatal cu infecție cutanată severă cu HSV urmată de pneumonie legată de HSV, afectare gastrointestinală și sindrom de detresă respiratorie acută.
Retinoizii orali s-au dovedit a fi destul de eficienți în DD (12). Cu toate acestea, gestionarea DD veziculo-buloase răspândite este dificilă deoarece retinoizii orali pot crește fragilitatea pielii. Alte medicamente topice cu 5-fluorouracil, tazarotene sau calcipotriol au fost utilizate cu rezultate variabile. În cazurile recalcitrante, s-a raportat, de asemenea, administrarea sistemică de ciclosporină, contraceptive și diazepam (12, 13). Steroizii administrați pe cale orală sau ciclosporina reduc inflamația la pacienții cu afecțiuni eczematizate (15), dar papulele și eroziunile sunt adesea fără răspuns. Un studiu recent a arătat că aminoglicozidele topice au determinat o remisiune la un pacient cu boala Hailey-Hailey prin inversarea efectelor mutațiilor fără sens patogene (14). Ca și în acest studiu, am încercat unguentul topic de gentamicină. Exsudația a scăzut treptat; cu toate acestea, acest lucru nu a fost suficient pentru a face ca leziunile cutanate să dispară. S-a raportat că terapia fotodinamică, excizia, electrodessicația, dermabraziunea, abraziunea cu laser cu dioxid de carbon sau erbiu YAG au avut rezultate de succes (3). Dermabraziunea și grefa de piele îngroșată divizată nu au fost eficiente la pacientul nostru, care în cele din urmă a murit din cauza complicațiilor sistemice severe.
1. Sakuntabhai A, Ruiz-Perez V, Carter S, Jacobsen N, Burge S, Monk S, et al. Mutațiile în ATP2A2, care codifică o pompă de Ca2+, cauzează boala Darier. Nat Genet 1999; 21: 271-277.
2. Burge SM, Wilkinson JD. Boala Darier-White: o revizuire a caracteristicilor clinice la 163 de pacienți. J Am Acad Dermatol 1992; 27: 40-50.
3. Sehgal VN, Srivastava G. Boala lui Darier (Darier-White) / keratosis follicularis follicularis. Int J Dermatol 2005; 44: 184-192.
4. Robaee AA, Hamadah LR, Khuroo S, Alfadley A. Boala lui Darier extinsă cu afectare esofagiană. Int J Dermatol 2004; 43: 835-839.
5. Mei S, Amato L, Gallerani I, Perrella E, Caproni M, Palleschi GM, Fabbri P. Un caz de boală Darier veziculo-buloasă asociată cu tulburare psihiatrică bipolară. J Dermatol 2000; 27: 673-676.
6. Telfer NR, Burge SM, Ryan TJ. Boala Darier veziculo-buloasă. Br J Dermatol 1990; 122: 831-834.
7. Hori Y, Tusuru N, Niimura M. Boala Darier buloasă. Arch Dermatol 1982; 118: 278-279.
8. Colver GB, Gawkrodger DJ. Boala Darier veziculo-buloasă. Br J Dermatol 1992; 126: 416-417.
9. Speight EL. Boala Darier veziculo-buloasă care răspunde la steroizii cu prednisolon oral. Br J Dermatol 1998; 139: 934-935.
10. Partrizi A, Ricci G, Neri I, Specchia F, Varotti C, Masi M. Parametrii imunologici în boala Darier. Dermatologica 1989; 178: 138-140.
11. Nikkels AF, Beauthier F, Quatresooz P, Pierard GE. Infecție fatală cu virusul herpes simplex în boala Darier sub corticoterapie. Eur J Dermatol 2005; 15: 293-297.
12. Burge S. Managementul bolii Darier. Clin Exp Dermatol 1999; 24: 53-56.
13. Shahidullah H, Humphreys F, Beveridge GW. Boala lui Darier: eczematizare severă tratată cu succes cu ciclosporină. Br J Dermatol 1994; 131: 713-716.
14. Kallermayer R, Szigeti R, Szigeti R, Keeling KM, Bedekovics T, Bedwell DM. Aminoglicozidele ca potențiali agenți farmacogenetici în tratamentul bolii Hailey-Hailey. J Invest Dermatol 2006; 126: 229-231.
.