Tot conținutul din seria Sânge & Cheaguri poate fi găsit aici.
CanMEDS Roluri abordate: Expert medical
Descriere de caz
O femeie însărcinată în vârstă de 32 de ani se prezintă la Urgențe cu dureri toracice. Ea are vârsta gestațională de 33 de săptămâni și aceasta este a treia sarcină (două nașteri anterioare fără evenimente). Durerea a început cu 3 ore în urmă, în timp ce se uita la televizor. Este ascuțită, se agravează la inspirație și este localizată de-a lungul marginii costale drepte. Are o ușoară dispnee în repaus. Ea neagă orice palpitații sau hemoptizie și nu se plânge de disconfort la nivelul gambei sau al coapsei. În rest, este sănătoasă, fără antecedente de tromboembolism venos (TEV), și ia doar o vitamină prenatală.
La examinare, frecvența cardiacă este de 102, tensiunea arterială 115/70, saturația oxigenului 96% în aerul din cameră, iar frecvența respiratorie este de 22. Greutatea ei este de 80 kg. Examinările cardiace și respiratorii sunt ireproșabile. Ea nu are umflături sau eritem la nivelul picioarelor. Abdomenul ei demonstrează un uter gravid.
Analizele sale de sânge demonstrează o Hb de 98, WBC 5,0, trombocite 156, creatinină 80. D-Dimerul este de 1,080. Radiografia toracică este neremarcabilă, fără efuzii sau consolidări.
Apare o embolie pulmonară (EP)?
Text principal
Întrebarea 1: Cât de utile sunt regulile de predicție clinică și D-Dimerul pentru a exclude sau nu o embolie pulmonară în sarcină?
Problema cu diagnosticarea emboliei pulmonare în sarcină este că dispneea și tahicardia sunt foarte frecvente în timpul sarcinii normale, în special în trimestrul al treilea. Este adevărat că riscul de TEV este mai mare în timpul sarcinii de 5 până la 10 ori (cu cel mai mare risc în perioada postpartum). Cu toate acestea, având în vedere riscul de bază scăzut de TEV la femeile tinere în general (1 la 10.000), riscul absolut de TEV în timpul sarcinii nu este încă foarte ridicat. De exemplu, în Canada, incidența EP este de 5,4 cazuri la 10.000 de sarcini 1.
Din păcate, regulile noastre obișnuite de predicție clinică (cum ar fi scorul Wells pentru EP) nu sunt aplicabile femeilor însărcinate, deoarece studiile care au derivat aceste scoruri le-au exclus. Specificitatea criteriilor Wells este discutabilă în sarcină, deoarece tahicardia și edemul picioarelor sunt frecvente în sarcina normală. Capacitatea de a evalua un „diagnostic alternativ” este, de asemenea, dificilă în sarcină 2.Din aceste motive, majoritatea ghidurilor obstetricale sugerează împotriva utilizării regulilor de predicție clinică pentru a exclude TEV (inclusiv EP).
Ce se întâmplă cu D-Dimerul? Aceeași problemă. D-Dimerul, care este utilizat în mod obișnuit pentru a exclude TEV în contextul unei probabilități clinice pretest scăzute, nu a fost validat la populația gravidă. Femeile gravide au fost, în general, excluse din studiile care au stabilit utilizarea D-Dimerului în diagnosticul EP. Având în vedere problemele menționate mai sus în stabilirea unei probabilități pretest, nu este clar cum să se interpreteze D-Dimerul în sarcină. D-Dimerul în sarcina normală crește de obicei odată cu vârsta gestațională, iar pragul unui D-Dimer „pozitiv” nu este cunoscut. În timp ce studii observaționale mai mici au propus că praguri alternative ale D-Dimerului pot fi aplicabile la pacientele gravide, aceste praguri nu au fost evaluate în studii prospective de management care să examineze utilitatea lor în combinație cu reguli de predicție clinică specifice sarcinii. Ca atare, utilitatea D-Dimerului în sarcină pentru excluderea EP este incertă și nu a fost suficient validată în acest grup de pacienți 3.
Întrebarea 2: Ce test de diagnostic ar trebui comandat pentru a evalua suspiciunea de embolie pulmonară în sarcină?
Având în vedere limitările de mai sus, este nevoie de imagistică obiectivă pentru a exclude EP. Alegerea testului nostru ar trebui să țină cont de necesitatea unui diagnostic definitiv, minimizând în același timp potențialul de vătămare atât pentru fătul în dezvoltare, cât și pentru mamă (țesut mamar și carcinogeneză viitoare). Doza de radiație necesară fie pentru scanarea V/Q, fie pentru CT-PA este sub doza teratogenă de radiație fetală și nu ar trebui să fie o contraindicație pentru efectuarea imagisticii definitive, dacă este necesar.
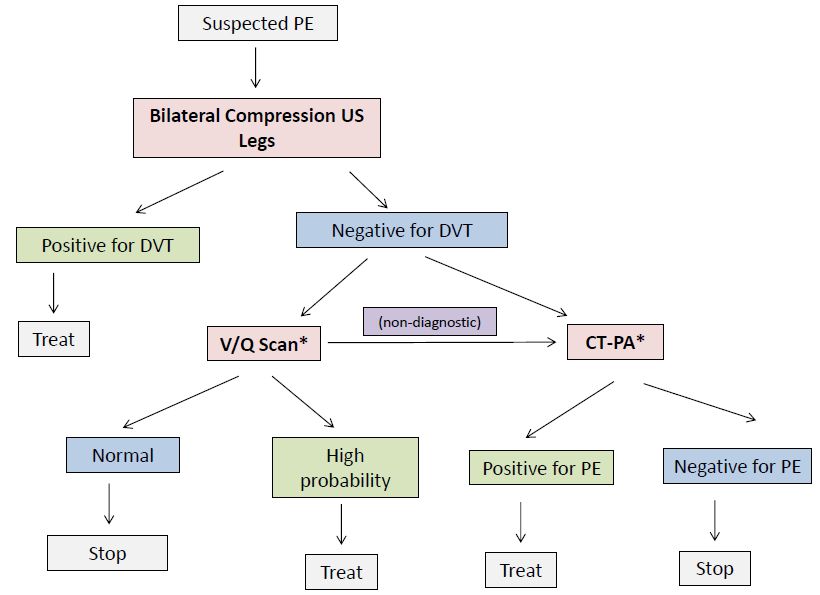
Potrivirile și punctele slabe ale celor patru alegeri sunt prezentate mai jos în tabelul 1. Un posibil algoritm de diagnostic pentru embolia pulmonară în sarcină poate fi, de asemenea, regăsit în figura 1.
Tabel 1: Opțiuni imagistice pentru excluderea EP la femeile gravide
| Test | Strengths | Limitări |
| Ecografie de compresie bilaterală a piciorului (US) |
|
|
| Chest x-ray (CXR) |
|
|
| CT pulmonary angiography (CT-PA) |
|
|
| Ventilation / Perfusion Scan (V/Q) |
|
|
Ghidurile de la mai multe societăți variază 5, 6, 7, 8 în recomandările lor cu privire la faptul dacă este preferabilă o scanare CT-PA sau V/Q ca test imagistic definitiv. În cele din urmă, alegerea dvs. va depinde de ceea ce este disponibil în momentul în care se prezintă pacientul dvs. și de expertiza locală în radiologie (CT-PA) sau în medicină nucleară (scanare V/Q).
O abordare rezonabilă care este utilizată în mod obișnuit este similară cu principiile subliniate de Societatea Europeană de Cardiologie din 2014 5, care prevede:
- Scintigrafia de perfuzie (de ex. Scintigrafia V/Q) poate fi luată în considerare pentru a exclude suspiciunea de EP la femeile gravide cu CXR normală (recomandare de clasă IIB)
- CTPA ar trebui luată în considerare dacă CXR este anormală sau dacă scintigrafia pulmonară nu este ușor disponibilă (recomandare de clasă IIa)
Datorită variabilității din ghiduri și echidistanței cu privire la testul imagistic preferat de primă linie pentru a exclude EP, în general discut cu pacienta mea beneficiile și riscurile scanării V/Q versus CT-PA atunci când decid ce test să urmeze. Iată o posibilă abordare care încorporează posibilitatea utilizării oricăruia dintre cele două teste (* denotă echipose):
Concluzie de caz
Vă trimiteți pacientul dumneavoastră pentru ecografii bilaterale ale picioarelor, care nu demonstrează dovezi de TVP. Departamentul de medicină nucleară nu poate efectua o scanare V/Q pe timp de noapte, iar pacienta dumneavoastră își exprimă îngrijorarea cu privire la riscurile de iradiere a țesutului mamar, așa că îi administrați o doză empirică de anticoagulare (Dalteparin 15.000 unități) și aranjați o scanare V/Q dimineața.
Scanarea V/Q prezintă o probabilitate ridicată pentru embolie pulmonară, cu un defect de perfuzie prezent în arterele segmentare superioare și medii drepte. Îi începeți tratamentul cu Dalteparin 15.000 unități SC zilnic și aranjați un control la Clinica de Tromboză în dimineața următoare (vezi următoarea postare pe blog!).
Mesaje principale
- Reguli de predicție clinică, cum ar fi scorul Wells, nu sunt valabile pentru persoanele gravide și nu ar trebui utilizate în acest context
- Testarea D-Dimer la pacientele gravide nu a fost validată prospectiv în studii de management pentru a exclude TEV și, ca atare, utilitatea sa este incertă în acest grup de paciente
- V/Q scanare sau CT-PA sunt sigure în sarcină pentru mamă și copil, iar alegerea primului test imagistic de diagnostic ar trebui făcută după angajarea în procesul decizional comun cu pacienții, după ce se discută avantajele și dezavantajele fiecărei modalități
Toate conținuturile din seria Cheaguri de sânge & Clots pot fi găsite aici.
Acest articol a fost revizuit de Jesse Leontowicz, Brent Thoma și redactat de Rebecca Dang.
- Bio
- Latest Posts

Eric Tseng

Latest posts by Eric Tseng (see all)
- Blood & Clots Series: Subsegmental PE – To Treat or Not To Treat? – June 25, 2020
- Blood & Clots Series: Is Fecal Occult Blood Testing helpful in deciding whether it’s safe to prescribe anticoagulants? – April 30, 2019
- Blood & Clots Series: How do I manage acute VTE in pregnancy? – September 25, 2018