Principalele motive pentru care părinții aleg să refuze vaccinul HPV pentru copiii lor
Credit: Johns Hopkins Medicine
Cele mai importante motive pentru care părinții aleg să refuze vaccinul HPV pentru copiii lor
Credit: Johns Hopkins Medicine
Constatările, publicate în numărul din noiembrie al revistei Journal of Adolescent Health, ar putea ajuta oficialii din domeniul sănătății publice și societățile profesionale să dezvolte noi intervenții pentru a crește ratele de vaccinare împotriva HPV.
Vaccinul HPV s-a dovedit deja promițător pentru a ajuta la stoparea ratelor în creștere de mult timp ale cancerelor transmise de acest virus, inclusiv un număr estimat de 31.500 de cazuri de cancere ale colului uterin, vaginului, vulvei, orofaringelui și anusului în Statele Unite anual. Administrația americană pentru alimente și medicamente a aprobat vaccinul – care începe la vârsta de 9 ani – în 2006 pentru femei și în 2009 pentru bărbați. Dar nu a fost recomandat pentru utilizare la bărbați până în 2011 de către Comitetul consultativ privind practicile de imunizare, grupul de experți medicali care oferă orientări privind vaccinurile pentru public. Studiile efectuate la nivel mondial au arătat că vaccinul este practic 100% eficient și foarte sigur, FDA concluzionând că marea majoritate a efectelor secundare sunt minore și că beneficiile continuă să depășească evenimentele adverse.
În ciuda recomandării ACIP de a include vaccinul ca parte a seriei de vaccinare de rutină a copiilor, utilizarea actuală a vaccinului în SUA rămâne relativ scăzută. În 2016, cel mai recent an pentru care sunt disponibile date privind ratele de vaccinare, doar 50 la sută dintre fetele eligibile și 38 la sută dintre băieții eligibili finalizaseră seria de vaccinare.
„Am vrut să înțelegem mai bine de ce părinții aleg să nu-și vaccineze copiii împotriva HPV, deoarece aceste informații sunt esențiale pentru dezvoltarea unor campanii de sănătate publică îmbunătățite și a mesajelor furnizorilor pentru a crește ratele de vaccinare”, spune autorul studiului, Anne Rositch, M.S.P.H., Ph.D., profesor asistent în cadrul Departamentului de Epidemiologie de la Johns Hopkins Bloomberg School of Public Health. Ea are o numire comună în oncologie la Johns Hopkins Sidney Kimmel Comprehensive Cancer Center.
Pentru studiu, cercetătorii au exploatat date din National Immunization Survey-Teen (NIS-Teen) 2010-2016, o serie de anchete anuale de monitorizare a vaccinurilor realizate de Centrele pentru controlul și prevenirea bolilor din SUA. NIS-Teen colectează informații de la un eșantion reprezentativ la nivel național de părinți cu privire la utilizarea vaccinurilor de către copiii lor, ratele de vaccinare fiind verificate cu ajutorul informațiilor colectate de la medicul fiecărui copil.
În acei ani, sondajul a inclus întrebări cu privire la faptul dacă părinții plănuiau să își vaccineze copiii împotriva HPV dacă nu o făcuseră deja – și, dacă nu, de ce alegeau să nu o facă. Echipa de cercetare a analizat răspunsurile la această întrebare specifică, care a fost adresată în fiecare an în perioada 2010-2016. În 2010, au existat răspunsuri de la 3.068 de părinți de fete și 7.236 de părinți de băieți cu vârste cuprinse între 13 și 17 ani. În 2016, au existat răspunsuri de la 1.633 de părinți de fete și 2.255 de părinți de băieți cu vârste cuprinse între 13-17 ani. Întrebarea a fost deschisă, permițând părinților să-și numească motivele, mai degrabă decât să aleagă dintr-o listă.
Rositch și colegii săi, printre care Anna Beavis, M.D., M.P.H., și Kimberly Levinson, M.D., M.P.H., ambii profesori asistenți în cadrul Departamentului de Ginecologie și Obstetrică de la Școala de Medicină a Universității Johns Hopkins; și Melinda Krakow, M.P.H., Ph.D., fostă studentă la masteratul de sănătate publică la Johns Hopkins Bloomberg School of Public Health, au sortat răspunsurile în categorii de „motive”, separând datele pe ani și în funcție de sexul copiilor.
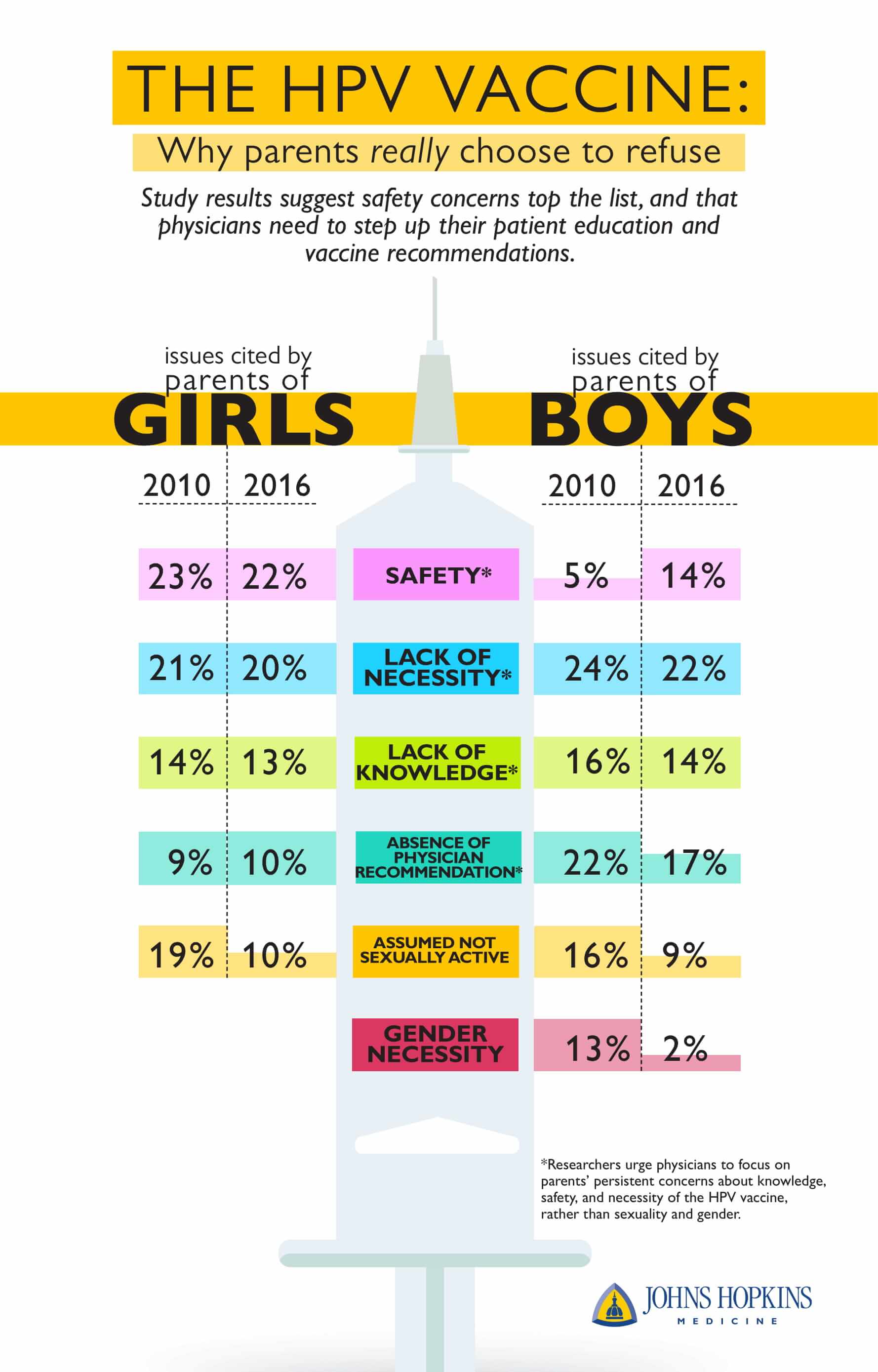
Ei au descoperit că, în cazul fetelor, primele patru motive invocate de părinți pentru a nu le vaccina au rămas relativ stabile între 2010 și 2016. Printre acestea s-au numărat preocupările legate de siguranță (citate de 23 la sută dintre părinții care nu vaccinau în 2010 față de 22 la sută în 2016), lipsa necesității (21 la sută față de 20 la sută), cunoștințele (14 la sută față de 13 la sută) și recomandarea medicului (9 la sută față de 10 la sută). Cei care au citat lipsa de activitate sexuală a copilului lor s-au redus cu aproape jumătate în acești ani (19 la sută față de 10 la sută).
Pentru băieți, principalele motive invocate de părinți pentru a nu se vaccina în 2010 au scăzut toate în timp. Printre acestea se numără lipsa necesității (24 la sută față de 22 la sută), recomandarea medicului (22 la sută față de 17 la sută), cunoștințele (16 la sută față de 14 la sută), lipsa activității sexuale a copilului (16 la sută față de 9 la sută) și sexul (13 la sută față de 2 la sută). În mod notabil, totuși, preocupările legate de siguranță au crescut de la 5 la sută în 2010 la 14 la sută în 2016. Cercetătorii nu sunt siguri de ce se întâmplă acest lucru, dar remarcă faptul că mai puțin de 1 la sută dintre părinții de sex masculin din 2010 până în 2016 au raportat preocupări anti-vaccinare ca motiv pentru a nu-și vaccina copilul. Cercetătorii spun că este puțin probabil ca aceste preocupări legate de siguranță să fie atribuite expunerii la informații false anti-vaccinare.
Beavis spune că descoperirile lor demonstrează că părinții sunt mai puțin preocupați de relația vaccinului HPV cu sexul și activitatea sexuală și că campaniile de sănătate publică ar trebui să se concentreze pe preocupările persistente privind siguranța și necesitatea vaccinului atât pentru băieți, cât și pentru fete, pentru a răspunde la adevăratele preocupări ale părinților. Ea sugerează că medicii care administrează în mod obișnuit vaccinul anti-HPV, inclusiv medicii de familie, obstetricienii/ginecologii și pediatrii, ar trebui să se concentreze pe faptul că vaccinul anti-HPV are un potențial enorm de prevenire a cancerelor și are un profil de siguranță solid în urma a peste un deceniu de administrare a vaccinului.
Acesti medici ar putea fi, de asemenea, mai predispuși să abordeze subiectul cu părinții și să recomande vaccinul, dacă ei înșiși înțeleg mai bine faptul că relativ puțini părinți evită vaccinarea din cauza preocupărilor legate de activitatea sexuală.
„Credem că toți medicii trebuie să fie campioni ai acestui vaccin care are potențialul de a preveni zeci de mii de cazuri de cancere în fiecare an”, spune Beavis. „Oferirea unei recomandări puternice este o modalitate puternică de a îmbunătăți ratele de vaccinare.”
Până la 80 la sută dintre americanii activi sexual vor fi infectați cu HPV la un moment dat în timpul vieții lor, potrivit Asociației Americane pentru Sănătate Sexuală. Majoritatea acestor infecții se rezolvă fără simptome. Cu toate acestea, HPV se transmite pe cale sexuală și poate provoca veruci genitale și tumori benigne la nivelul tractului aerodigestiv, o afecțiune numită papilomatoză laringiană. În plus, anumite tulpini pot provoca modificări ale ADN-ului care favorizează formarea de cancere atât la bărbați, cât și la femei.
HPV poate fi transmis și prin alte mijloace decât relațiile sexuale. Institutul Guttmacher, care efectuează cercetări independente privind activitatea sexuală, bolile cu transmitere sexuală și sănătatea reproducerii, raportează că aproximativ 50 la sută dintre adolescenții cu vârste cuprinse între 15 și 19 ani fac sex oral cu un partener de sex opus și 1 din 10 face sex anal cu un partener de sex opus.
Vaccinul HPV poate proteja împotriva a nouă tulpini de HPV care cauzează cancer. Schema de dozare recomandată pentru vaccin implică acum două injecții, dacă prima este administrată înainte de vârsta de 15 ani, sau trei injecții dacă prima este administrată după vârsta de 15 ani.
On the Web:
- Human Papillomavirus (HPV)
- HPV: 5 lucruri pe care toate femeile ar trebui să le știe