Sir,
Doença de Darier (DD) é uma doença cutânea hereditária incomum e difícil de tratar, especialmente na adolescência. Tem sido relatado que a doença é causada por mutações em um gene mapeado em um único locus no cromossomo 12q23-q24.1, que codifica uma bomba de cálcio reticulado sarco/ endoplasmático ATPase de cálcio (SERCA2) (1). A DD tem achados clínicos e histológicos característicos; no entanto, às vezes pode ser mal diagnosticada ou negligenciada. Relatamos aqui um caso fatal de DD que havia sido erroneamente diagnosticado como dermatite atópica por 11 anos em outra instituição. O paciente tinha distúrbios bacterianos e psiquiátricos repetidos.
RELATÓRIO DO CASE
Um japonês de 25 anos de idade com uma erupção cutânea erosiva dolorosa e febre alta apresentou em nosso hospital em 16 de outubro de 2004. Ele vinha sofrendo de uma erupção cutânea, diagnosticada e tratada como dermatite atópica, desde os 14 anos de idade. Ao longo dos anos, as pomadas corticosteróides tinham sido utilizadas sem resposta clínica significativa.
O exame físico revelou eritema generalizado em todo o corpo. Ele também tinha lesões erosivas odoríferas no tronco, nádegas e extremidades inferiores. Nosso diagnóstico inicial foi de dermatite atópica com infecção secundária grave. Ele foi admitido no nosso departamento. Culturas bacterianas de suas lesões cutâneas erosivas detectaram Streptococcus aureus, Pseudomonas aeruginosa e Klebsiella pneumoniae. Os resultados laboratoriais anormais incluem leucocitose (13.500/mm3), aumento dos níveis de proteína C reativa (CRP) (9,4 mg/dl) e hipoproteinemia (proteína total 5,8 g/dl, albumina 2,0 g/dl). O tratamento com prednisolona oral 30 mg/dia e agentes antibacterianos sistêmicos e tópicos resultou em uma resposta parcial. Vários dias depois, numerosas pápulas hiperqueratóticas verrugas apareceram em seu rosto, tronco e membros (Fig. 1). Além disso, um exame cuidadoso revelou entalhes em forma de V nas bordas livres das unhas dos dedos e estrias longitudinais em algumas unhas dos dedos. Não havia fossos palmares ou lesões da mucosa oral.
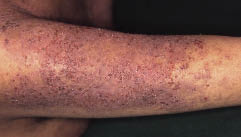
Fig. 1. Uma semana após a admissão. Pápulas queratóticas disseminadas foram anotadas no tronco e extremidades do paciente.
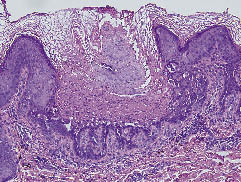
Uma biópsia retirada do tórax mostrou hiperqueratose marcada com paraqueratose, fissuras suprabásicas e acantólise associada a corps ronds e grãos (Fig. 2). Sua história familiar revelou que sua mãe e irmã também tinham pápulas queratósicas múltiplas. Estabelecemos então um diagnóstico de DD. O tratamento com etretinato oral, 40 mg/dia, resultou em uma melhora parcial. Teve alta em 25 de julho de 2005.
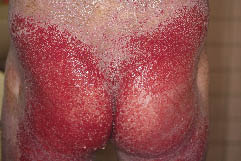
Seis semanas depois, ele foi readmitido devido à recorrência de lesões cutâneas erosivas dolorosas acompanhadas de febre alta e dispneia (Fig. 3). Os resultados das culturas bacterianas de pele erosiva revelaram P. aeruginosa e outras. O tratamento com cloridrato de minociclina intravenosa 200 mg/dia e a aplicação tópica de pomada antibacteriana foram eficazes para melhorar a infecção. As pápulas e eritema permaneceram inalterados, e o etretinato oral 40 mg/dia e a ciclosporina 200 mg/dia foram ineficazes. O etretinato foi aumentado para 70 mg/dia, e a pomada gentamicina foi aplicada topicamente em todo o corpo. As erosões do tronco melhoraram gradualmente, mas depois recorreram. Tentámos um tratamento de ablação e um enxerto cutâneo espessado dividido na sua extremidade inferior esquerda em 11 de Abril de 2006. A área enxertada quase sarou durante algumas semanas; no entanto, as lesões hemorrágicas e erosivas voltaram a desenvolver-se. Além disso, as erupções variceliformes de Kaposi desenvolveram-se três vezes, acompanhadas de febre alta e pele erosiva rapidamente alargada. Cada vez, o doente recebeu 750 mg/dia de aciclovir intravenoso.
Testes laboratoriais revelaram hipoalbuminaemia persistente variando de 0,9 a 1,7 mg/dl, apesar de uma dieta hipocalórica e albumina intravenosa. Como as investigações intestinais não revelaram anormalidades, consideramos que a hipoalbuminaemia foi causada por sua pele gravemente corroída.
Em maio de 2006, as lesões cutâneas pioraram tão rapidamente que agentes antibióticos intravenosos foram novamente administrados. Entretanto, a insuficiência renal aguda desenvolveu-se secundária à sepse e à desidratação. A paciente faleceu em 30 de Julho de 2006.
DISCUSSÃO
A gravidade da DD é imprevisível, mas geralmente corre um curso crônico com exacerbações e remissões (2, 3). Exacerbações podem ser causadas por tempo quente, exposição excessiva ao sol, medicamentos, esteróides ou traumas mecânicos. A incidência de lesões mucosas ou gastrintestinais varia de 15% a 50% (4).
Existem várias variações clínicas de DD, incluindo os tipos hipertróficos, lineares ou zosteriformes e vesicobolhosos (3, 5-9). Na última forma, vesículas e bolhas desenvolvem-se na pele exposta, e são frequentemente induzidas por alta umidade, estresse físico ou cirúrgico e infecções cutâneas bacterianas ou virais. A vesiculação localizada não é incomum na DD, mas um tipo vesicobolhoso disseminado é raro. Nosso caso pode ser classificado como este tipo, e sem dúvida uma infecção bacteriana secundária que coloniza os detritos queratóticos deve ter induzido as lesões intratáveis.
Embora tenha havido alguns relatos descrevendo defeitos imunológicos seletivos em pacientes com doença de Darier, nenhuma anormalidade consistente ou específica foi demonstrada (10). Nikkels et al. (11) relataram um caso fatal com infecção cutânea grave pelo HSV seguido de pneumonia relacionada ao HSV, envolvimento gastrointestinal e síndrome de desconforto respiratório agudo.
Retinóides orais provaram ser bastante eficazes em DD (12). Entretanto, o manejo do DD vesicobolhoso disseminado é difícil porque os retinóides orais podem aumentar a fragilidade da pele. Outras medicações tópicas com 5-fluorouracil, tazaroteno ou calcipotriol têm sido usadas com resultados variáveis. Em casos recalcitrantes, a administração sistêmica de ciclosporina, contraceptivos e diazepam também tem sido relatada (12, 13). Esteróides orais ou ciclosporina reduzem a inflamação em pacientes com condições eczematizadas (15), mas pápulas e erosões muitas vezes não respondem. Um estudo recente mostrou que aminoglicosídeos tópicos trouxeram remissão em um paciente com doença de Hailey-Hailey ao reverter os efeitos de mutações patogênicas sem sentido (14). Como neste estudo, nós tentamos pomada tópica de gentamicina. A exsudação diminuiu gradualmente; entretanto, isto não foi suficiente para fazer as lesões cutâneas diminuírem. Terapia fotodinâmica, excisão, eletrodessecção, dermoabrasão, abrasão com dióxido de carbono ou laser YAG de érbio foram relatados como tendo resultados bem sucedidos (3). Dermoabrasão e enxerto de pele espessada fendida não foram eficazes em nosso paciente que eventualmente morreu devido a graves complicações sistêmicas.
1. Sakuntabhai A, Ruiz-Perez V, Carter S, Jacobsen N, Burge S, Monk S, et al. Mutações em ATP2A2, codificando uma bomba de Ca2+, causam a doença de Darier. Nat Genet 1999; 21: 271-277.
2. Burge SM, Wilkinson JD. Darier-White disease: a review of the clinical features in 163 patients. J Am Acad Dermatol 1992; 27: 40-50.
3. Sehgal VN, Srivastava G. Darier (Darier-White) disease/ keratosis follicularis. Int J Dermatol 2005; 44: 184-192.
4. Robaee AA, Hamadah LR, Khuroo S, Alfadley A. Doença extensiva de Darier com envolvimento esofágico. Int J Dermatol 2004; 43: 835-839.
5. Mei S, Amato L, Gallerani I, Perrella E, Caproni M, Palleschi GM, Fabbri P. Um caso de doença vesicobolhosa de Darier associada a transtorno psiquiátrico bipolar. J Dermatol 2000; 27: 673-676.
6. Telfer NR, Burge SM, Ryan TJ. Doença vesicobolhosa de Darier. Br J Dermatol 1990; 122: 831-834.
7. Hori Y, Tusuru N, Niimura M. Doença de Bullous Darier. Arco Dermatol 1982; 118: 278-279.
8. Colver GB, Gawkrodger DJ. Doença de Vesiculo-bullous Darier. Br J Dermatol 1992; 126: 416-417.
9. Speight EL. Doença vesículo-bolhosa de Darier sensível aos esteróides de prednisolona oral. Br J Dermatol 1998; 139: 934-935.
10. Partrizi A, Ricci G, Neri I, Specchia F, Varotti C, Masi M. Parâmetros imunológicos na doença de Darier. Dermatologica 1989; 178: 138-140.
11. Nikkels AF, Beauthier F, Quatresooz P, Pierard GE. Infecção pelo vírus do herpes simples fatal na doença de Darier sob corticoterapia. Eur J Dermatol 2005; 15: 293-297.
12. Burge S. Gestão da doença de Darier. Clin Exp Dermatol 1999; 24: 53-56.
13. Shahidullah H, Humphreys F, Beveridge GW. Doença de Darier: eczematização severa tratada com sucesso com ciclosporina. Br J Dermatol 1994; 131: 713-716.
14. Kallermayer R, Szigeti R, Keeling KM, Bedekovics T, Bedwell DM. Aminoglicosídeos como potenciais agentes farmacogenéticos no tratamento da doença de Hailey-Hailey. J Invest Dermatol 2006; 126: 229-231.