Abstract
Fenômeno do Nutcracker refere-se ao aprisionamento da veia renal esquerda entre a artéria mesentérica superior e a aorta. Isto pode resultar em elevação da pressão da veia renal esquerda e redução da perfusão renal. A síndrome do Nutcracker, que se refere a sintomas associados ao fenômeno acima, geralmente apresenta hematúria aguda de início e dor abdominal, mas mais raramente, pode se apresentar como síndrome de fadiga crônica. Aqui, apresentamos um caso de um homem de 24 anos com história de sete anos de síndrome de fadiga crônica, que posteriormente foi encontrado com características de imagem consistentes com o fenômeno do quebra-nozes. Sua fadiga melhorou acentuadamente após a inserção de um stent de veia renal esquerda.
Introdução
Fenômeno do quebra-nozes é uma condição rara. Refere-se à compressão da veia renal esquerda entre a aorta abdominal e a artéria mesentérica superior. O aprisionamento da veia renal esquerda causa distensão da porção distal da veia, pressão venosa elevada e perfusão renal reduzida com formação de vasos colaterais proeminentes. O termo síndrome do quebra-nozes (NS) refere-se a sintomas que surgem do fenómeno do quebra-nozes. Algumas vezes esses termos são utilizados de forma intercambiável, mas tem sido enfatizado que o termo síndrome do quebra-nozes deve ser reservado para pacientes com os sintomas clínicos característicos, em associação com achados radiográficos demonstráveis. Além disso, nem todos os pacientes com os achados radiográficos do fenômeno do quebra-nozes terão sintomas clínicos. Existe um amplo espectro de apresentações clínicas comuns para NS. No entanto, os sintomas geralmente incluem hematúria e dor abdominal . Uma apresentação muito rara de FS é a síndrome da fadiga crônica, que tem sido relatada na literatura pediátrica, mas ainda não, ao nosso conhecimento, na literatura adulta. A síndrome da fadiga crônica (SFC) pode ser uma condição debilitante caracterizada por fadiga persistente e um comprometimento da capacidade de se envolver em atividades diárias por mais de seis meses (três meses em crianças e adolescentes), com mal-estar pós-exercício, sono não-refresco, e deve estar associada ou com comprometimento cognitivo ou intolerância ortostática. Trata-se de um diagnóstico clínico de exclusão. Aqui, relatamos o caso de um paciente com SFC diagnosticado sete anos antes que apresentou à nossa instituição dor abdominal agravada. A tomografia computadorizada (TC) revelou fenômeno de quebra-nozes. Posteriormente foi submetido à inserção de stent de veia renal esquerda com melhora tanto da fadiga como da dor abdominal. Ao nosso conhecimento, este é o primeiro caso relatado de síndrome de fadiga crônica atribuível à NS em um adulto.
Relatório de casos
Um homem de 24 anos de idade apresentou à nossa instituição piora da dor abdominal no cenário de uma história de sete anos de síndrome de fadiga crônica, síndrome da dor pélvica crônica e dor abdominal vaga. Ele era saudável até os 17 anos, quando notou fadiga e ortostatismo de início abrupto. Os seus sintomas eram suficientemente graves para o impedir de fazer exercício e manter um emprego. Ele foi avaliado por vários médicos, mas não foi feito nenhum diagnóstico satisfatório. Um teste de mesa inclinada mostrou uma possível resposta taquicárdica, e um ensaio de fludrocortisona foi iniciado, com apenas leve melhora nos sintomas. A dextroanfetamina/anfetamina também foi testada por fadiga, também com resposta limitada. No momento da hospitalização, sua dor era inespecífica e limitada principalmente ao lado esquerdo do abdômen. A dor era exacerbada na posição de pé e, ao andar, ele a descreveu como dor “esfaqueante e roedora” que ocasionalmente piorava depois de comer e à noite. A dor não estava associada a náuseas, vômitos, disúria ou mudança nos hábitos intestinais. Ele também se queixava de cansaço intermitente, que piorava progressivamente, descreveu “pensamento lento” e incapacidade de se exercitar sem se sentir tonto. O exame físico era normal, e não havia estigma de doença crônica. Os sintomas persistiam apesar da terapia conservadora, e ele relatou novas disúrias de início e urina escura. A tomografia computadorizada (TC) abdominal e pelve posterior revelou compressão da veia renal esquerda entre a aorta e a artéria mesentérica superior (Figura 1). A cirurgia vascular foi consultada; o diagnóstico de síndrome do quebra-nozes foi feito e a intervenção cirúrgica foi recomendada. Ele foi submetido a cirurgia e colocação de stent de veia renal esquerda (Figura 2). Seus sintomas foram resolvidos logo após a intervenção.
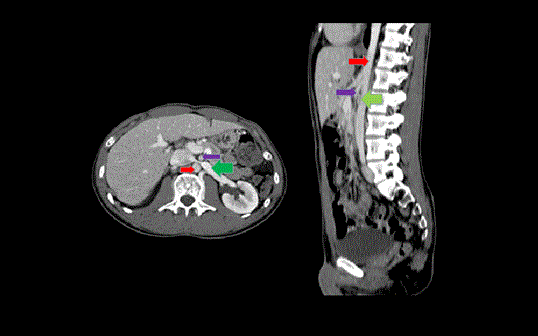
Figure 1: Venograma topográfico computadorizado mostrando fenômeno do quebra-nozes. Veia renal esquerda com porção hilar distendida (seta verde) é comprimida entre a aorta (seta vermelha) e a artéria mesentérica superior (seta azul).
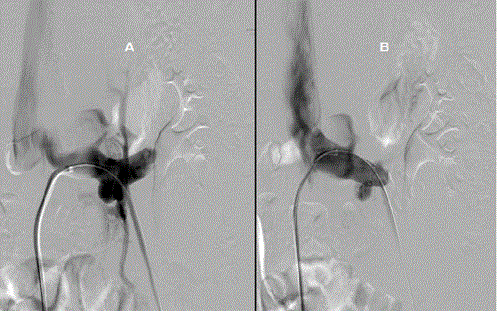
Figure 2: A. A injeção de contraste pré-stent diretamente na veia renal esquerda demonstrou fluxo retardado/diminuído para a VCI devido à estenose na origem da veia renal. Como há diminuição da drenagem na VCI, a veia renal alternativamente esvazia parcialmente em uma veia colateral lombar proeminente. B. A injeção de contraste pós-stent demonstrou resolução da estenose com melhora da drenagem da veia renal esquerda para a VCI e falta de fluxo no vaso colateral previamente observado.
Discussão
Síndrome do quebra-nozes (NS) é a constelação de sintomas associados ao aprisionamento da veia renal esquerda por causa do fenômeno do quebra-nozes. Sua história natural não é bem compreendida e existe um amplo espectro de apresentações clínicas. A prevalência exata da NS é desconhecida devido à variabilidade dos sintomas e à ausência de critérios diagnósticos, mas pensa-se que seja subdiagnosticada. A idade na apresentação pode variar desde a infância até a sétima década, mas a maioria dos pacientes sintomáticos está tipicamente presente na segunda ou terceira década. A frequência e gravidade dos sintomas varia, mas normalmente inclui hematúria microscópica e dor abdominal . Outras manifestações possíveis incluem síndrome das veias gonadal, varicoceles, proteinúria ortostática e intolerância ortostática. A síndrome da fadiga crônica é uma manifestação muito rara que, até o momento, só tem sido relatada na literatura pediátrica. A hematúria de NS é atribuída a pressões venosas elevadas que levam à ruptura das veias de paredes finas no sistema coletor ou entre seios venosos dilatados e calicídios renais adjacentes. Varia de microscópica a hematúria bruta, raramente com anemia resultante que requer transfusões de sangue . Em um estudo de Shin et al , a etiologia da hematúria isolada não foi identificada por métodos de rotina em 69% dos casos pediátricos. Investigação adicional com ultrassonografia com doppler renal identificou 40% dos casos com fenômeno de quebra de nozes. A dor, o segundo sintoma mais comum em NS, é freqüentemente descrita como cólica com radiação para a coxa e nádega póstero-medial. Os sintomas são frequentemente agravados por certas posturas e por actividades físicas como estar de pé, caminhar e andar de bicicleta. Pensa-se que a dor é mais proeminente nas posições vertical e supina devido à proptose visceral e a uma mudança do ângulo aorto-mesentérico. A dor no flanco esquerdo também pode ser atribuída à cólica ureteral esquerda devido à passagem de coágulos de sangue através do ureter esquerdo . Uma vez que as veias gónadas esquerdas drenam através da veia renal esquerda, esta pode também apresentar-se como dor testicular nos homens, e dor abdominal no quadrante inferior esquerdo nas mulheres. A síndrome de fadiga crônica (SFC) é caracterizada por fadiga profunda e uma combinação de vários outros sintomas que podem resultar em morbidade significativa . Foram propostos múltiplos mecanismos biológicos, genéticos, infecciosos e psicológicos, mas a etiologia da SFC ainda não é bem compreendida, e pode ser multifactorial. A associação entre a fadiga e a SDN não é bem compreendida, mas pensa-se que envolve um elevado gradiente de pressão da veia cava inferior esquerda. O grau de fadiga tem sido positivamente correlacionado com as altas taxas de pico de velocidade em alguns pacientes . O padrão ouro para o diagnóstico do fenômeno do quebra-nozes é a venografia renal combinada com a medida do gradiente de pressão renocaval, mas atualmente não há consenso sobre os critérios diagnósticos. A TC abdominal e a ultra-sonografia também têm sido consideradas úteis . Variantes de anatomia normal e efeito da postura devem ser consideradas antes de se fazer o diagnóstico. Por exemplo, diferenças significativas no diâmetro da veia renal esquerda na porção aorto-mesentérica têm sido demonstradas entre as posições supina e vertical . Pode ser difícil correlacionar resultados e sintomas de imagem, portanto o tratamento só é recomendado para pacientes com sintomas graves ou persistentes. Para pacientes com menos de 18 anos, a observação por pelo menos dois anos é recomendada, pois até 75% dos pacientes podem ter resolução espontânea completa de hematúria . O tratamento médico com inibidores de angiotensina ou aspirina também pode ser apropriado para pacientes selecionados. Stenting e intervenções cirúrgicas abertas são ambas opções de tratamento apropriadas que podem fornecer alívio sintomático significativo a longo prazo para os pacientes com NS. A endoprótese é uma técnica relativamente mais recente utilizada com bons resultados, mas atualmente faltam dados de acompanhamento a longo prazo. O stent é geralmente bem tolerado, e alguns pacientes têm sido tratados com sucesso com aspirina ou clopidogrel sem anticoagulação a longo prazo. Em conclusão, a NS é um diagnóstico raro que geralmente apresenta hematúria aguda de início e dor abdominal. Deve ser considerado no diagnóstico diferencial da síndrome de fadiga crônica associada à dor abdominal.
- Shin JI, Lee JS (2005) Fenômeno do quebra-nozes ou síndrome do quebra-nozes? Transplante de Nephrol Dial 20: 2015.
- Kurklinsky AK, Rooke TW (2010) Fenómeno quebra-nozes e síndrome do quebra-nozes. Mayo Clin Proc 85: 552-529.
- Shin JI, Lee JS, Kim MJ (2006) A prevalência, características físicas e diagnóstico da síndrome do Quebra-Nozes. Eur J Vasc Endovasc Surg 32: 335-336.
- Takahashi Y, Ohta S, Sano A, Kuroda Y, Kaji Y, et al. (2000) Does severe nutcracker phenomenon cause pediatric chronic fatigue. Clin Nephrol 53: 174-181.
- Sanders P, Korf J (2008) Neuroetiologia da síndrome da fadiga crónica: uma visão geral. World J Biol Psychiatry 9: 165-171.
- Afari N, Buchwald D (2003) Chronic fatigue syndrome: a review. Am J Psychiatry 160: 221-36.
- Rudloff U, Holmes RJ, Prem JT, Faust GR, Moldwin R, et al. (2006) Mesoaortic compression of the left renal vein (nutcracker syndrome): case reports and review of the literature. Ann Vasc Surg 20: 120-129.
- Oteki T, Nagase S, Hirayama A, Sugimoto H, Hirayama K, et al. (2004) Nutcracker syndrome associated with severe anemia and mild proteinuria. Clin Nephrol 62: 62-65.
- Park SJ, Lim JW, Ko YT, Lee DH, Yoon Y, et al. (2004) Diagnóstico da síndrome de congestão pélvica utilizando sonografia transabdominal e transvaginal. AJR Am J Roentgenol 182: 683-688.
- Takahashi Y, Sano A, Matsuo M (2005) Uma classificação ultra-sonográfica para diversos sintomas clínicos do fenômeno do quebra-nozes pediátrico. Clin Nephrol 64: 47-54.
- Shin JI, Park JM, Lee SM, Shin YH, Kim JH, et al. (2005) Factores que afectam a resolução espontânea da hematúria na síndrome do quebra-nozes infantil. Pediatr Nephrol 20: 609-613.
- Griffith JP, Zarrouf FA (2008) Uma revisão sistemática da síndrome de fadiga crónica: não assumir que é depressão. Prim Care Companion J Clin Psychiatry 10: 120-128.
- Urban BA, Ratner LE, Fishman EK (2001) Three-dimensional volume-rendered CT angiography of the renal arteries and veins: normal anatomy, variants, and clinical applications. Radiografia 21: 373-86.
- Hartung O, Grisoli D, Boufi M, Marani I, Hakam Z, et al. (2005) Endovascular stenting no tratamento da congestão das veias pélvicas causada pela síndrome do quebra-nozes: lições aprendidas com os primeiros cinco casos. J Vasc Surg 42: 275-280.
li>Cope C, Isard HJ (1969): compressão da veia renal esquerda. Um novo achado diagnóstico na doença retroperitoneal. Radiologia 92: 867-872.
li>Rogers A, Beech A, Braithwaite B et al. (2007) Laparoscopic transperitoneal laparoscopic left gonadal vein ligation pode ser a opção de tratamento direita para sintomas de congestão pélvica secundária à síndrome do quebra-nozes. Vascular 15: 238-240.li>Coolsaet BL (1978) Ureteric pathology in relation to right and left gonadal veins. Urologia 12: 40-49.
li>Shintaku N, Takahashi Y, Akaishi K, Sano A, Kuroda Y (1990) Entrapment of left renal vein in children with orthostatic proteinuria. Pediatr Nephrol 4: 324-327.
li>Takebayashi S, Ueki T, Ikeda N, Fujikawa A (1999) Diagnóstico da síndrome do quebra-nozes com sonografia Doppler colorida: correlação com padrões de fluxo em venografia renal esquerda retrógrada. AJR Am J Roentgenol 172: 39-43.li>Segawa N, Azuma H, Iwamoto Y, Sakamoto T, Suzuki T, et al. (1999) Expandable metallic stent placement for nutcracker phenomenon. Urologia 53: 631-663.li>Shin JI, Park JM, Lee JS, Kim MJ (2007) Efeito do ultrassom Doppler renal na detecção da síndrome do quebra-nozes em crianças com hematúria. Eur J Pediatr 166: 399-404.li>Fitoz S, Ekim M, Ozcakar ZB, Elhan AH, Yalcinkaya F, et al. (2007) Nutcracker syndrome in children: the role of upright position examination and superior mesenteric artery angle measurement in the diagnosis. J Ultrasound Med 26: 573-80.li>Sayfan J, Halevy A, Oland J, Nathan H (1984) Varicocele e compressão da veia renal esquerda. Fertil Steril 41: 411-417.
li>Scholbach T (2007) Do nutcracker-phenomenon da veia renal esquerda à síndrome de congestão da linha média como causa de enxaqueca, dor de cabeça, dor nas costas e abdominal e distúrbios funcionais dos órgãos pélvicos. Hipóteses Med 68: 1318-1327.li>Policha A, Lamparello P, Sadek M, Berland T, Maldonado T (2016) Tratamento Endovascular da Síndrome do Quebra-Nozes. Ann Vasc Surg.