Editores originales – Mariam Hashem
Contribuidores principales – Mariam Hashem, Tarina van der Stockt, Lucinda hampton y Kim Jackson
Introducción
El dolor glúteo profundo es una condición compleja que podría ser la manifestación de diferentes patologías de tejidos blandos. Debido a la complejidad de la anatomía los síntomas se superponen. Las exploraciones como la resonancia magnética y la ecografía no descartan el origen irritante del dolor y las pruebas especiales no suelen discriminar las estructuras subyacentes que contribuyen a los síntomas.
La tendinopatía glútea es una fuente potencial de dolor glúteo profundo. Esta afección se ha introducido como concepto muy recientemente en la investigación en comparación con otras estructuras que pueden causar dolor glúteo como la articulación sacroilíaca y la región lumbar.
Gluteal Tendinopathy
Previously known as Greater Trochanteric Pain Syndrome is a pain that starts in the greater trochanter region and may radiate to the lateral thigh and/or leg. Trochanteric Pain primarily is caused by the gluteal tendons and a secondary cause of this pain is the bursal inflammation that used to be thought as the main source of pain. Other structures that could be involved in the pathology are the posterior hip capsule, Gemelli’s and the Obturators. Patients with Gluteal Tendinopathy have been shown to have high levels of anxiety and many of the patients experience pain almost the whole day.
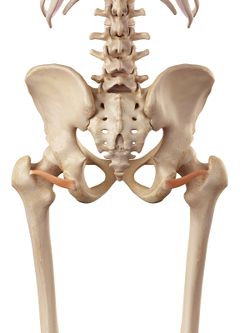
Inferior Gemellus |
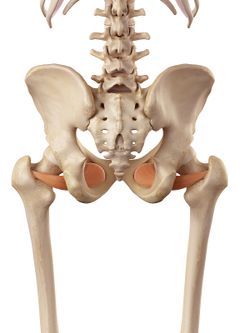
Obturator Internus |
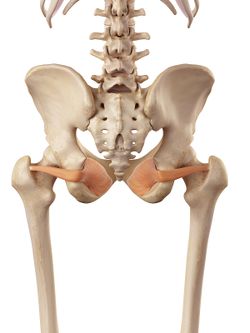
Obturator Externus |
|---|
This condition has a significant impact on sleep quality, physical activity, work participation and the quality of life similar to patients waiting for a hip replacement for severe hip osteoarthritis.. The pain of Gluteal Tendon origin can refer to the sacroiliac region, the buttock, the groin and into the anterior thigh. This overlap of referral pattern doesn’t help in differentiating other pathologies.
La tendinopatía glútea es más relevante: en mujeres mayores de 40 años; se cree que está presente en el 23,5% de las mujeres que tienen riesgo de padecer artrosis de rodilla; se cree que el 73% de las pacientes son menopáusicas o perimenopáusicas, lo que indica una relación entre los cambios hormonales y la tendinopatía; también se ha demostrado que ciertos medicamentos influyen en los cambios estructurales del tendón, como los antibióticos de quinolona, los inhibidores de estrógenos como el Tamoxifeno en pacientes que tuvieron cáncer de mama.
La mayoría de las personas esperan entre 7,1 semanas y 4,4 años antes de buscar tratamiento para sus síntomas.
Otros factores que se encontró que afectan a la presencia y el pronóstico de la Tendinopatía son:
- Fumar
- Diabetes
- Esteriodes
- Cambios en la carga ya sea subcarga o sobrecarga que causan una fricción repetitiva entre la ITB y el trocánter mayor
- Género femenino
- Edad avanzada
- Mayor IMC
- Dolor de espalda
- Menor ángulo del cuello femoral
- Niveles de lípidos
- Adiposidad sobre todo en mujeres que llevan más grasa alrededor de las caderas
- Genética
- Historia del paciente como género, IMC, edad y antecedentes de carga
- Localización del dolor: dolor lateral de cadera.
- Intensidad del dolor: normalmente 4/10 en la mayoría de los días
- Palpación: sensibilidad sobre la cara superior del trocánter mayor (el punto de inserción del glúteo medio y el glúteo mínimo)
- Tests FADER o FADER resistido (posición de flexión aducción rotación externa). El dolor sobre la región lateral de la cadera es una prueba positiva y podría ser diagnóstica de tendinopatía glútea. Si el dolor se refiere a la región glútea profunda podría indicar un síndrome de dolor glúteo profundo. Cuando la pierna está en flexión> 60 grados, aducción, rotación externa, el Piriformis se convierte en un rotador interno. Además, el glúteo medio y el glúteo máximo cambian de papel y pasan de ser rotadores externos a rotadores internos.
- Un signo común es la dificultad para caminar después de estar sentado durante un período de tiempo, a menudo descrita como «cojera».
- Comprimir la articulación de la cadera y proporcionar estabilidad en la articulación.
- Reforzar la cápsula posterior de la cadera
- Se deben evitar los estiramientos especialmente del músculo Tensor de la Fascia Lata que comprime los tendones del Glúteo medio y mínimo
- Cruzar las piernas especialmente con la pierna afectada encima de la no
- De pie o colgado sobre una pierna
- Tumbado sobre el lado afectado o no afectado sin una almohada firme entre las piernas
- Valgo dinámico (aducción de la cadera y rotación interna) durante las actividades de carga ya que aumenta la compresión y la carga de tracción sobre el tendón dañado.
- La fuerza de los abductores de cadera no está asociada a la gravedad de la tendinopatía glútea
- Las fuerzas de compresión pueden agravar el dolor lateral de cadera. Un ejercicio como la Almeja puede provocar el dolor del tendón debido a la alta fuerza de compresión
- La flexión de la cadera debe evitarse ya que puede afectar negativamente al control motor y a la activación muscular óptima cuando el Tensor Facia Lata y los flexores superficiales de la cadera dominan sobre los abductores de la cadera y los rotadores externos
- Los ejercicios deben ser progresivos lo que significa que la carga debe aumentarse gradualmente. La carga se puede gestionar ajustando la frecuencia, las repeticiones y la resistencia.
- Se recomienda comenzar la rehabilitación con ejercicios isométricos, ya que se ha demostrado que tienen un efecto analgésico sobre el dolor del tendón y pueden utilizarse como entrada en la rehabilitación y como «en temporada» para que los atletas reduzcan el dolor y controlen los síntomas
- La carga debe controlarse observando el nivel de dolor tras los ejercicios. Lo ideal es un dolor de 4/10 durante el ejercicio y que no empeore en 24 horas.
- Aumentar la resistencia hasta una intensidad de 4/10. Mantener durante 30 segundos. repetir 5 veces al día.
- Aconsejar a los pacientes que realicen los ejercicios lentamente para estimular el sistema de estabilidad profunda del músculo.
- Rio et al recomendaron el uso de señales externas de control motor como las visuales (espejo, vídeo y retroalimentación de la presión) auditivas (metrónomo del ejercicio) y mentales (ensayo mental de la tarea) para estimular los cambios neuroplásticos
- No se debe permitir el dolor durante las tareas funcionales como las estocadas, los escalones, ya que refleja el mal control de la alineación óptima y el aumento de la compresión en el tendón glúteo
- Alentar los ejercicios desde una columna lumbar neutral.
- Un ejercicio que agudiza los síntomas del paciente no debe evitarse necesariamente. Volver a este ejercicio más adelante en las etapas de rehabilitación o reducir la carga y controlar los síntomas
Los factores de riesgo son:
Factores como mayor estrés psicológico, una peor calidad de vida, un mayor perímetro de la cintura y un mayor IMC fueron relevantes en los casos graves. Sin embargo, estos factores también podrían desarrollarse como consecuencia del dolor. Pero en la mayoría de los casos, la patología es un precursor del dolor en la tendinopatía. De la literatura, parece que los factores que aumentan el riesgo de desarrollar dolor en personas con tendinopatía asintomática son los factores de riesgo emocionales y cognitivos como la ansiedad y las creencias inadaptadas sobre el dolor que conducen a la evitación del miedo.
También se ha identificado que la depresión es un componente importante del perfil de los pacientes con tendinopatía glútea grave , lo que sugiere que los clínicos deberían detectar el malestar psicológico, o la presencia de una posible depresión en pacientes con tendinopatías de las extremidades inferiores, para gestionar mejor estas dolencias.
Otros factores como la depresión, la kinesiofobia y la catastrofización se han relacionado en la tendinopatía glútea con una mayor gravedad de los síntomas. La depresión también es un componente importante de los pacientes con tendinopatía glútea grave, lo que significa que los terapeutas deben ser conscientes de ello y detectar la depresión o el malestar psicológico para poder manejar los síntomas de sus pacientes y derivarlos adecuadamente cuando sea necesario.
El mecanismo exacto de cómo estos factores de riesgo influyen en el desarrollo de la tendinopatía es mayormente desconocido. Lea el reciente artículo de Mallarias y O’Neil (2020) para saber más sobre las ideas actuales sobre la influencia.
Diagnóstico
Hay medidas importantes en el diagnóstico de la tendinopatía glútea:
Para descartar la artrosis de cadera, se utiliza la historia subjetiva del paciente y el FADIR (test de flexión y aducción de rotación interna). Una prueba FADIR positiva puede no descartar completamente la OA, pero una prueba negativa se reconoce para descartar patologías intraarticulares de la cadera como la OA, el pinzamiento acetábulo-femoral o la rotura del labrum. Además, en la artrosis de cadera el ROM de flexión de la cadera tiende a reducirse.
Los rotadores externos de la cadera; los Gemelli, los obturadores y el cuadrado femoral se han incluido en la patología del dolor lateral de cadera. Se sitúan a 90 grados respecto al eje largo de la cadera y cumplen importantes funciones:
Manejo de la tendinopatía glútea
La educación del paciente se considera la parte más importante del manejo. La educación incluye al paciente en el manejo y lo pone en control con su plan de tratamiento.El manejo de los factores asociados o provocadores como los cambios hormonales, las comorbilidades, el sueño, el tabaquismo y los medicamentos deben ser explicados y discutidos con el paciente. Aunque algunos de estos factores pueden no ser modificables, los pacientes deben ser conscientes de ellos.
La promoción de cambios en el estilo de vida saludable, como dejar de fumar y la pérdida de peso, es integral en el manejo de la tendinopatía.
El manejo de la carga se utiliza en el manejo de la tendinopatía mediante el aumento suave de la carga en el tendón y el manejo de la situación de »ejercicio del guerrero de fin de semana» o carga y no carga.
Las personas con tendinopatía glútea han demostrado tener una aducción excesiva de la cadera. Por lo tanto, se debe evitar la aducción o el movimiento de la pierna a través de la línea media. Esto se puede lograr evitando:
El cuestionario Visa G fue validado por Fearon et al. como medida de resultado para la discapacidad derivada del dolor lateral de cadera. El cuestionario examina actividades como acostarse sobre el lado afectado, la negociación de escaleras y la gravedad general del dolor de cadera.

Descarga esta infografía para pacientes de Groovi Movements aquí.
Selección de ejercicios
Principales
Programa de ejercicios recomendado:
| Week/Stage | Exercise Type | Examples | Load |
|---|---|---|---|
| Week 1 Early | Isometric Abduction
Isometric Extension |
In standing or Lying, against the wall, bridging with resisted abduction
In standing or Lying, against the wall, supine into a ball |
Low effort. Build up resistance slowly to a 4/10 pain max. 30-45 sec hold. 5-8 reps. 1-2 sets throughout the day. |
| Week 2 | Isotonic:side-lying against gravity
Standing Abduction/External RotationMotor Control |
Modified clam using an elastic band to increase resistance
Bilateral. Starting with light resistance Glute Max over the bed |
Moderate effort. 8-12 reps. 2 sets once daily
Light effort to activate Glutes Max before hamstrings or back extensor with 10 seconds holds |
| Week 3 | Neuroplastic Training
Bridge Loading |
Fire Hydrant-progress to doing the exercise with resistance
Off-set Bridge, Single-Leg Bridge, Hip Drop Bridge |
High load. 6-8 reps. 1 set.Once Daily
10 reps. 1-3 sets |
| Week 4-6 | Increase loading to incorporate functional high loading with heavy slow resistance | Abduction slides
Proprioception functional loading The Bird DogLateral Step Down |
Progressive. Increase resistance.8-12 Reps, 3 sets. 3-4 times weekly. Stop modified clam and optimal Glute Max |
| Week 6-12 Late Rehab | Increase loading. Sports specific exercises | Single-Leg squat
Backward Lunges on ballContralateral split squatStep-up |
Increase weight-slow and heavy resistance. reduce reps as you increase the weight. 8-12 reps. 3 sets. 3-4 times weekly |

Static Hip Extension |

Resisted Hip Abduction |

Abduction Slides |
|---|---|---|

Single Leg Squat |

Split Squat |

Sidelying Abduction |

Bridge with static hip abduction |

Modified Clam |
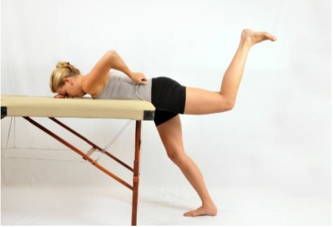
Optimal glute maximal firing |

Pelvic drop and lift from bridge |

Resisted Bird-dog |

Static Hip Abduction |
Other conservative options
Non-steroidal anti-inflammatory drugs
Some studies show that NSAIDs and topical NSAIDs (for 6 weeks) may play a role in GTPS treatment of chronic tendinopathy.
La terapia con ondas de choque extracorpóreas (SWT)
La SWT ha demostrado ser eficaz en la GTPS, sin embargo, el mecanismo exacto del efecto en la GTPS no está claro. Sin embargo, la evidencia es limitada.
La SWT de baja energía parece ser más eficaz que la inyección de cortisona a los 4 meses. Los regímenes de tratamiento que utilizan SWT varían en la práctica y en la investigación y no pudieron ser comparados en una revisión de la literatura realizada por Reid (2016).
Inyecciones de corticosteroides
En un estudio realizado en Serbia sobre 2.217 pacientes durante 6 años en pacientes con bursitis trocantérica/GTPS mostró que la inyección de cortisona local con fisioterapia multimodal fue eficaz en el 49% de los pacientes. La cortisona sola dio lugar a una mejora del 39%. Algunos estudios muestran una mejora temprana después de la inyección, que dura hasta 3 meses, con un pico a las 6 semanas, pero a más largo plazo los síntomas del GTPS seam volver.
Opciones quirúrgicas
La cirugía está indicada cuando el tendón se refracta o los pacientes no responden al tratamiento conservador. Algunas opciones quirúrgicas son la bursectomía, la liberación del ITB, la osteotomía de reducción trocantérica, la reparación del tendón glúteo o una combinación. La evidencia sobre las opciones quirúrgicas para el GTPS es de baja calidad. Recientemente, se está investigando la cirugía endoscópica en lugar de la cirugía abierta.
Una serie de casos de 11 pacientes mostraron el éxito tras una liberación endoscópica del ITB incluyendo una bursectomía. Esto se hizo en pacientes que no se recuperaron después de 1 año de tratamiento conservador que incluía estiramientos, fortalecimiento de los abductores, un mínimo de una inyección de cortisona y o ESWT.