| Author | Affiliation |
|---|---|
| Shahram Lotfipour, MD, MPH | University of California, Irvine, Department of Emergency Medicine, Orange, California |
| Max Jason, BS | University of California, Irvine, Department of Emergency Medicine, Orange, California |
| Vincent J. Liu, BS | Taipei Medical University, College of Medicine, Taipei, Taiwan |
| Mohammad Helmy, MD | University of California, Irvine, Department of Radiological Sciences, Orange, California |
| Wirachin Hoonpongsimanont, MD, MS | University of California, Irvine, Department of Emergency Medicine, Orange, California |
| C. Eric McCoy, MD, MPH | Universidad de California, Irvine, Departamento de Medicina de Emergencia, Orange, California | Bharath Chakravarthy, MD, MPH | Universidad de California, Irvine, Departamento de Medicina de Emergencia, Orange, California |
Introducción
Reporte de caso
Discusión
Conclusión
ABSTRACT
El embarazo puede oscurecer los signos y síntomas de la apendicitis aguda, haciendo que el diagnóstico sea un reto. Además, evitar las imágenes basadas en la radiación debido al riesgo fetal limita las opciones de diagnóstico que tienen los clínicos. Una vez que se ha diagnosticado la apendicitis, la realización de apendicectomías ha sido el curso de acción más comúnmente aceptado, pero ahora se están considerando enfoques conservadores y no quirúrgicos. Este informe describe las últimas recomendaciones de diferentes campos y organizaciones para el diagnóstico y tratamiento de la apendicitis durante el embarazo.
INTRODUCCIÓN
La apendicitis entre las mujeres embarazadas es la causa más común de cirugías de urgencia no ginecológicas o relacionadas con la obstetricia.1 La apendicitis se produce entre el 0,05% y el 0,07% de los embarazos, y la mayor frecuencia de casos se da durante el segundo trimestre de la gestación.2 Las mujeres embarazadas tienen más probabilidades de sufrir una perforación del apéndice, con tasas de hasta el 55%, en comparación con el 4% – 19% de la población general.2 Durante el embarazo, los síntomas de apendicitis pueden parecer normales y los cambios anatómicos pueden ocultar los signos clásicos, lo que confunde el diagnóstico de apendicitis.1 Además de las dificultades de detección, los diagnósticos incorrectos pueden dar lugar a apendicectomías negativas, lo que expone a los fetos a un riesgo innecesario de abortos espontáneos y partos prematuros.3
Cuando una paciente no embarazada muestra síntomas indicativos de apendicitis, la ecografía transabdominal y la tomografía computarizada (TC) suelen ser las modalidades de imagen de elección. La ecografía (US) es una herramienta inicial rápida y fácilmente disponible, pero puede no ser concluyente debido a factores como la habilidad del operador, el físico de la paciente y la resolución intrínseca. Por el contrario, la TC tiene una sensibilidad del 91% y una especificidad del 90% para diagnosticar la apendicitis.4 Aunque la TC supera a la ecografía en cuanto a precisión, para reducir el riesgo fetal de complicaciones debido a la exposición a la radiación, las preferencias de los radiólogos están cambiando hacia la TC de baja dosis y, predominantemente, la resonancia magnética (RM) cuando una ecografía inicial no es diagnóstica.5,6 No es infrecuente que la RM no esté disponible en un servicio de urgencias, o que tenga una disponibilidad limitada durante la noche, lo que obligaría a tomar una decisión temprana de traslado del paciente para obtener estudios diagnósticos de mayor nivel.
En cuanto al tratamiento, la realización de una apendicectomía es el tratamiento de elección actual. Investigaciones recientes exploran como opción un enfoque de tratamiento conservador, no quirúrgico y con antibióticos, pero esta práctica no es ampliamente aceptada y puede conducir a apendicitis recurrentes.7 Describimos las consideraciones en el diagnóstico y tratamiento de la sospecha de apendicitis en una mujer embarazada con antecedentes de lupus, enfermedad renal e hipertensión. También describimos su atención con respecto a las últimas directrices relacionadas con el tratamiento de la apendicitis aguda durante el embarazo. Dado que los síntomas de la apendicitis pueden ser similares a los del embarazo, el diagnóstico puede ser un reto dada la necesidad de evitar la radiación. Este informe detalla la información actualizada sobre las recomendaciones de tratamiento materno. Abordamos los retos de diagnóstico y tratamiento a los que se enfrentan los clínicos con la presentación de este tipo de pacientes.
INFORME DE CASO
Una mujer de 23 años con una edad gestacional de 13 semanas y tres días acudió al servicio de urgencias (SU) con dolor abdominal agudo y disnea. La paciente se despertó a las 5:00 am con un dolor epigástrico repentino que se intensificó y se hizo más difuso en el momento en que se presentó a las 8:33 am. La paciente tenía antecedentes de lupus con enfermedad renal en estadio I e hipertensión asociadas. Tomaba esteroides de forma intermitente para los brotes de lupus, pero no tenía antecedentes de síntomas intestinales o abdominales correspondientes.
Un examen físico mostró que la paciente tenía una temperatura de 36,7° Celsius, una frecuencia cardíaca de 93 latidos por minuto, una presión arterial de 123/93 milímetros de mercurio, una frecuencia respiratoria de 18 respiraciones por minuto y una saturación de oxígeno en sangre del 100%. La paciente presentaba una angustia leve debido al dolor, que había aumentado de 6/10 a 8/10 desde su inicio. Negó haber tenido un dolor similar durante su único embarazo anterior. Tuvo dos episodios de emesis con vómito amarillo claro desde que se despertó. La paciente presentaba ruidos intestinales normales, sin sensibilidad en el punto de McBurney, sin sensibilidad suprapúbica y sin sensibilidad en el ángulo costovertebral. Describió dolor alrededor del ombligo, que creía que era diferente en carácter y localización de sus brotes de lupus, que a menudo se caracterizan por migrañas y náuseas.
Se realizó una ecografía en el cuadrante inferior derecho pero no se visualizó el apéndice. La ecografía sí confirmó con éxito un embarazo intrauterino vivo. Un examen transvaginal de la pelvis mostró ovarios normales, y las mediciones de biometría fetal fueron consistentes con las fechas. Tras la administración de morfina, el dolor de la paciente disminuyó y se localizó en el cuadrante inferior derecho. Se consultó entonces a un cirujano, que recomendó una RMN de abdomen y pelvis sin contraste para evaluar el apéndice. La resonancia magnética del abdomen mostró una apendicitis limítrofe con varamiento, engrosamiento menor de la pared, líquido libre, pero sin absceso (imágenes 1-2). La paciente fue diagnosticada de apendicitis aguda y fue ingresada en el servicio de cirugía. El equipo quirúrgico realizó con éxito una apendicectomía laparoscópica y fue dada de alta al día siguiente. El informe anatomopatológico confirmó el diagnóstico inicial de apendicitis aguda tras la microscopia del apéndice.
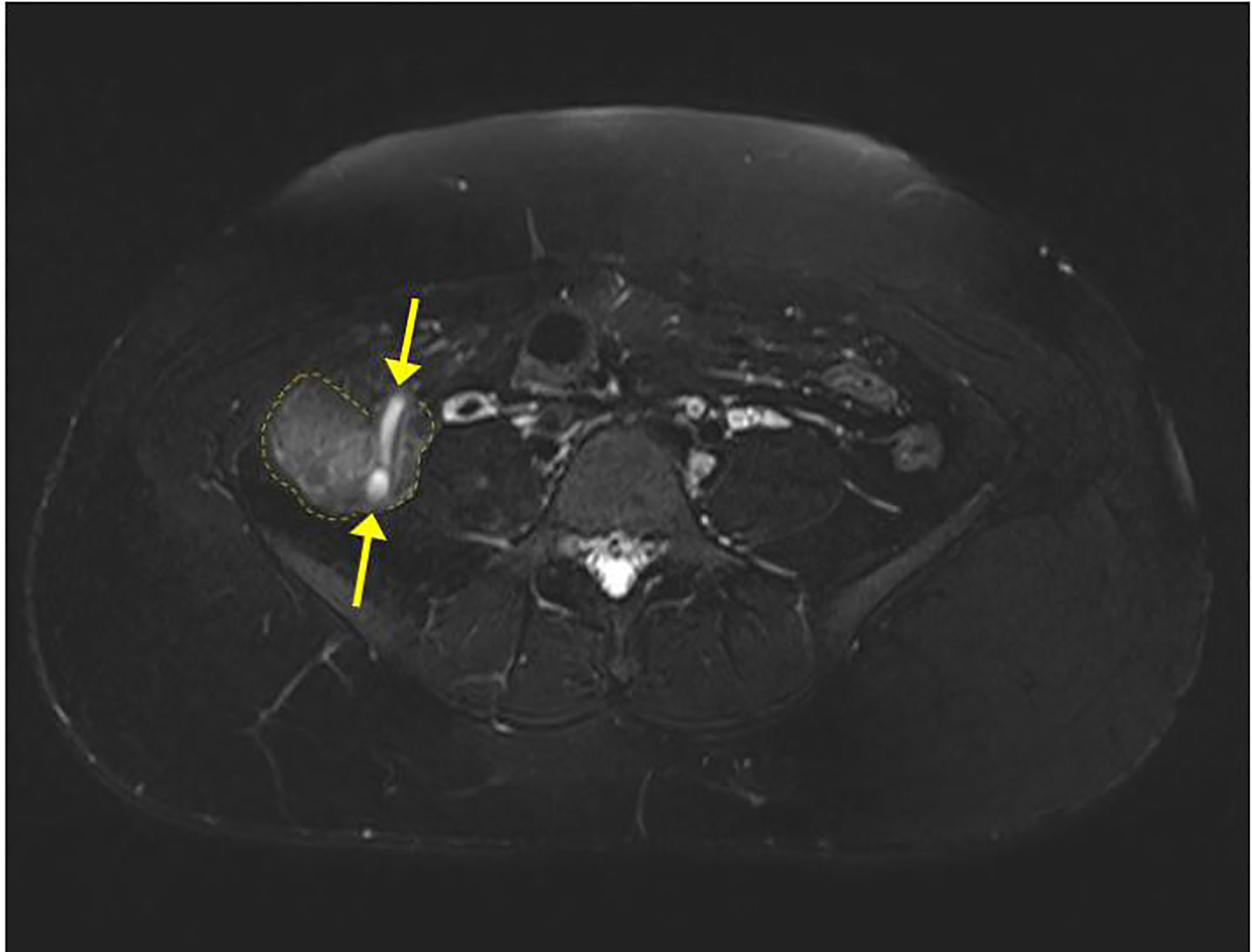
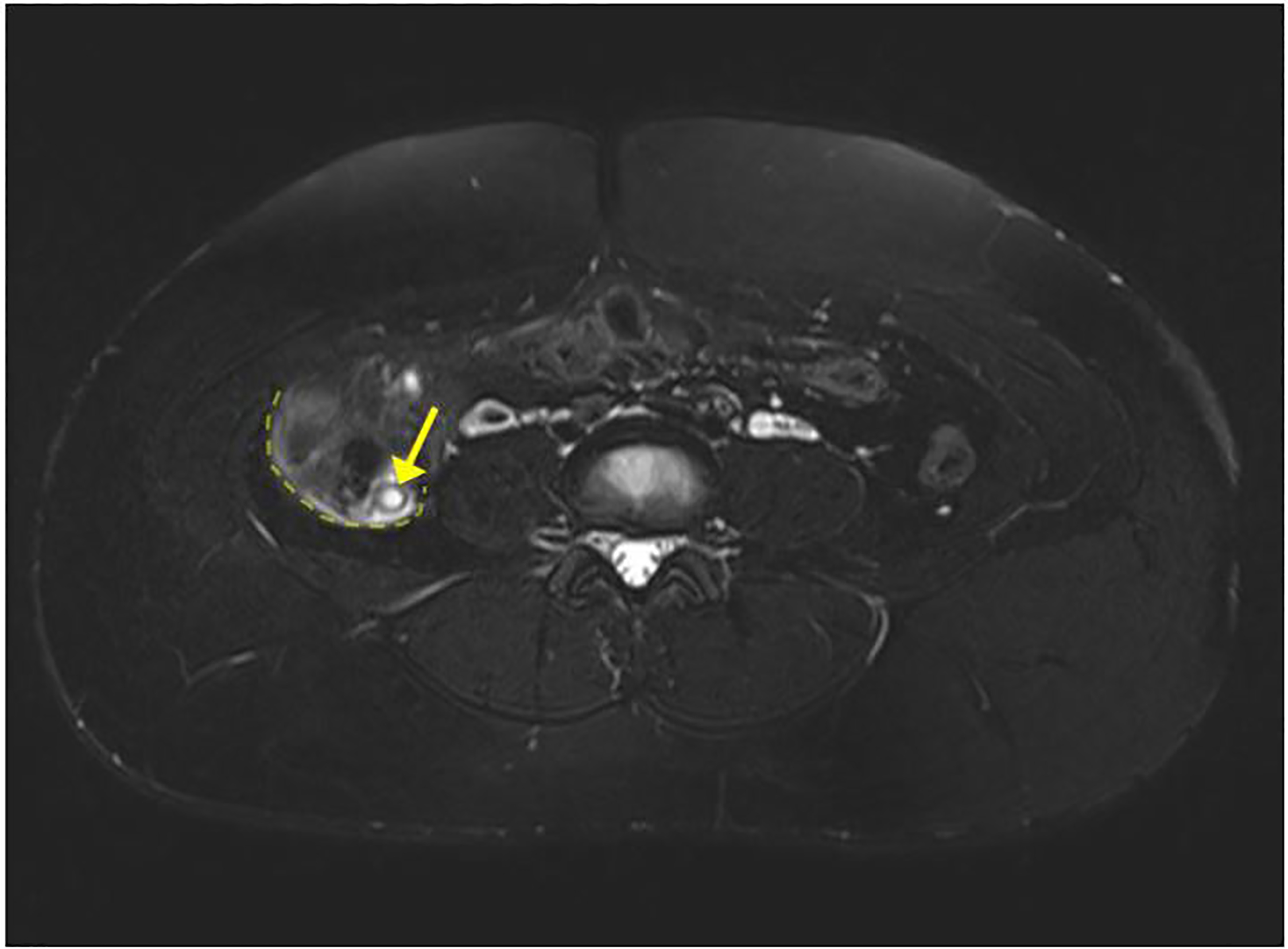
DISCUSIÓN
La apendicitis se manifiesta con síntomas similares a los del embarazo; aunque es rara, afecta aproximadamente a uno de cada 1.500 embarazos. Es la causa más común de cirugía de urgencia no ginecológica y no obstétrica en mujeres embarazadas.8 La apendicitis es difícil de identificar en pacientes embarazadas debido a las características de la paciente que ocultan los signos o síntomas que de otro modo serían clásicos. Los principales síntomas incluyen vómitos, anorexia, náuseas, pirexia, taquicardia y dolor en el cuadrante inferior derecho.9 El apéndice puede desplazarse hacia arriba durante el embarazo y las pacientes pueden experimentar dolor en el cuadrante superior derecho o en el flanco derecho.8
Cápsula CPC-EM
¿Qué sabemos ya de esta entidad clínica?
La apendicitis es la causa más común de cirugías de urgencia no ginecológicas o relacionadas con la obstetricia.
¿Qué hace que esta presentación de la enfermedad sea notificable?
Esta presentación es notificable dada la prevalencia de la apendicitis y el grado de vigilancia necesario para garantizar un diagnóstico y tratamiento adecuados.
¿Cuál es el principal punto de aprendizaje?
La resonancia magnética es la última modalidad de diagnóstico por imagen recomendada. Las apendicectomías siguen siendo el tratamiento preferido frente a los enfoques no quirúrgicos.
¿Cómo podría mejorar esto la práctica de la medicina de urgencias?
Aumentar la concienciación sobre la posibilidad de apendicitis entre la población embarazada en la que los síntomas pueden quedar ocultos, podría mejorar la práctica de la medicina de urgencias.
Las técnicas de exploración física utilizadas convencionalmente en el diagnóstico, como los signos de Rovsing y del psoas, son ineficaces en el caso de las pacientes embarazadas.10 Además, la leucocitosis no es una métrica fiable para las pacientes embarazadas, ya que se produce fisiológicamente durante el embarazo.9,10 La piuria se observa en el 10%-20% de las pacientes y puede coincidir con la bacteriuria asintomática o sintomática que se encuentra en la población embarazada.11 Es importante tener en cuenta otros diagnósticos gastrointestinales, obstétricos y ginecológicos que se presentan con síntomas similares. Los sistemas de puntuación sin imágenes son herramientas diagnósticas útiles para estratificar a los pacientes con sospecha de apendicitis. La puntuación de Alvarado es una de las que ha sido validada y un corte de puntuación de cinco puede ser útil para descartar el diagnóstico de apendicitis. 12,13
En pacientes no embarazadas, la TC ha demostrado ser el método más preciso para el diagnóstico. La TC con contraste tiene una precisión diagnóstica que oscila entre el 91% y el 95%, con una especificidad del 90% al 95%. Por desgracia, un TAC estándar expone a la mujer embarazada y al feto a una radiación no deseada. En el caso de una paciente embarazada, el Colegio Americano de Radiología recomienda la obtención de imágenes iniciales mediante el uso de la ecografía, que ofrece una sensibilidad del 67%-86% y una especificidad del 76%-88% cuando se obtienen imágenes de pacientes no embarazadas.6 El uso de la ecografía suele depender del operador, y la identificación de la apendicitis en las mujeres embarazadas puede verse fácilmente obstaculizada por los gases intestinales y la obesidad.14 En el caso de las pacientes que se encuentran al final del segundo o tercer trimestre, se recomienda colocarlas en posición oblicua posterior izquierda o en decúbito lateral izquierdo para permitir el desplazamiento del útero agrandado y facilitar el uso de técnicas de compresión graduada.15
En un estudio retrospectivo de pacientes embarazadas, se observó que la ecografía sólo era eficaz para visualizar el apéndice en el 7% de los casos, con una sensibilidad del 18% y una especificidad del 99%.16 Si el diagnóstico de apendicitis aguda por ecografía es indeterminado en una paciente embarazada, debe utilizarse la RM. La RMN visualiza el apéndice con una sensibilidad del 100% y una especificidad del 98%.16 La RMN no emite radiaciones ionizantes y no tiene efectos adversos conocidos ni para la madre ni para el feto.17,18 Otros estudios han demostrado que la RMN tiene un valor predictivo positivo del 90,4% y un valor predictivo negativo del 99,5%, si se puede identificar el apéndice.6 La RM es el estándar de oro actual para diagnosticar con precisión la apendicitis en pacientes embarazadas después de un US no concluyente.6
El embarazo agrega una capa adicional de desafíos de tratamiento al abordar la apendicitis. Los diagnósticos precisos son importantes para las mujeres embarazadas que presentan dolor abdominal debido a las posibles complicaciones derivadas de una apendicectomía retrasada o negativa. Los diagnósticos falsos positivos y las cirugías posteriores ponen a las mujeres embarazadas en un riesgo innecesario. Un amplio estudio retrospectivo demostró la evidencia de una tasa de pérdida fetal del 4% y una tasa de parto prematuro del 10% para las apendicectomías negativas.3 Dados los riesgos asociados con el retraso en el diagnóstico, la práctica actual cuando se sospecha mucho de apendicitis aguda es realizar una apendicectomía inmediata porque cualquier retraso en la cirugía podría conducir a una ruptura del apéndice y a un aumento de la mortalidad fetal.11
Aunque el tratamiento conservador de la apendicitis con antibióticos ha ganado recientemente la atención como una opción de tratamiento alternativa, Salminen et al. no pudieron demostrar la no inferioridad en comparación con las apendicectomías entre los pacientes de 18 a 60 años con apendicitis aguda no complicada. 19 Un enfoque no quirúrgico puede reducir las tasas de complicaciones, pero la eficacia de la cirugía sigue siendo significativamente mayor.20 Por lo tanto, actualmente tanto la apendicectomía abierta como la laparoscópica se consideran técnicas quirúrgicas apropiadas; sin embargo, algunos estudios han demostrado que las intervenciones laparoscópicas no deben realizarse en el tercer trimestre.21
CONCLUSIÓN
Cuando una paciente embarazada llega a urgencias con síntomas indicativos de apendicitis, se recomienda la ecografía como primera línea de diagnóstico. Sin embargo, debido a la dificultad de visualizar el apéndice en una paciente embarazada mediante ecografía, la RM es la mejor herramienta para el diagnóstico. La RMN no presenta el mismo riesgo de radiación para el feto que la TC y proporciona una potencia diagnóstica comparable. No es infrecuente que la RMN no esté disponible en un servicio de urgencias, o que tenga una disponibilidad limitada durante la noche, lo que requeriría una decisión temprana de traslado de la paciente para obtener estudios diagnósticos de mayor nivel. Es importante determinar rápidamente un diagnóstico correcto, ya que el retraso en las apendicectomías puede dar lugar a roturas y, en consecuencia, a mayores tasas de mortalidad fetal. La atención estándar tras el diagnóstico de apendicitis aguda en una paciente embarazada es la consulta quirúrgica para una apendicectomía de emergencia, ya que la eficacia y la seguridad del tratamiento no quirúrgico con antibióticos en pacientes embarazadas aún está por dilucidar.
Se ha obtenido y archivado el consentimiento informado documentado de la paciente y/o la aprobación de la Junta de Revisión Institucional para la publicación de este informe de caso.
Notas al pie
Editor de la sección: Rick A. McPheeters, DO
Texto completo disponible a través de acceso abierto en http://escholarship.org/uc/uciem_cpcem
Dirección para correspondencia: Shahram Lotfipour, MD, MPH, University of California, Irvine, Department of Emergency Medicine, 333 City Boulevard West, Suite 640, Route 128-01, Orange, CA 92868. Correo electrónico: [email protected]. 2:112 – 115
Historia de presentación: Revisión recibida el 26 de agosto de 2017; Enviado el 26 de agosto de 2017; Aceptado el 19 de enero de 2018
Conflictos de intereses: Por el acuerdo de presentación de artículos del CPC-EM, todos los autores deben revelar todas las afiliaciones, fuentes de financiación y relaciones financieras o de gestión que puedan ser percibidas como posibles fuentes de sesgo. Los autores no revelaron ninguna.
1. Andersen B, Nielsen T. Appendicitis in pregnanc:, diagnosis, management and complications. Acta Obstet Gynecol Scand. 1999;78(9):758-62.
2. Pastore PA, Loomis DM, Sauret J. Appendicitis in oregnancy. J Am Board Fam Med. 2006;19(6):621-6.
3. McGory ML, Zingmond DS, Tillou A, et al. La apendicectomía negativa en mujeres embarazadas se asocia con un riesgo sustancial de pérdida fetal. J Am Coll Surg. 2007;205(4):534-40.
4. van Randen A, Bipat S, Zwinderman AH, et al. Acute appendicitis: meta-analysis of diagnostic performance of CT and graded compression US related to prevalence of disease. Radiology. 2008;249(1):97-106.
5. Hansen W, Moshiri M, Paladin A, et al. Evolving practice patterns in imaging pregnant patients with acute abdominal and pelvic conditions. Curr Probl Diagn Radiol. 2017;46(1):10-6.
6. Smith M, Katz D, Lalani T, et al. ACR Appropriateness Criteria® Right Lower Quadrant Pain-suspected appendicitis. Ultrasound Q. 2015;31(2):85-91.
7. 2017. Disponible en: http://ssat.com/guidelines/Appendicitis.cgi. Consultado el 12 de julio de 2017.
8. Mourad J, Elliott JP, Erickson L, et al. Appendicitis in pregnancy: Nueva información que contradice las creencias clínicas de larga data. Am J Obstet Gynecol. 2000;182(5):1027-9.
9. Cappell MS, Friedel D. Abdominal pain during pregnancy. Gastroenterol Clin North Am. 2003;32(1):1-58.
10. Al-Mulhim AA. Apendicitis aguda en el embarazo. A review of 52 cases. Int Surg. 1996;81:295-7.
11. Augustin G. Abdomen agudo durante el embarazo. 2016:11-7.
12. Ohle R, O’Reilly F, O’Brien KK, et al. La puntuación de Alvarado para predecir la apendicitis aguda: una revisión sistémica. BMC Med. 2011;9:139.
13. Memom ZA, Irfan S, Ftima K, et al. Apendicitis aguda: precisión diagnóstica del sistema de puntuación de Alvarado. Asian J Surg. 2013;36(4):144-9.
14. Hien N, Le K, Le C, et al. Ruptura simultánea de embarazo ectópico y apendicitis. J Am Board Fam Med. 2005;18(1):63-6.
15. Lim HK, Bae SH, Seo GS. Diagnóstico de apendicitis aguda en mujeres embarazadas: valor de la ecografía. Am J Roentgenol. 1992;159:539-42.
16. Konrad J, Grand D, Lourenco A. MRI: first-line imaging modality for pregnant patients with suspected appendicitis. Abdominal Imaging. 2015;40(8):3359-64.
17. Bulas D, Egloff A. Beneficios y riesgos de la resonancia magnética en el embarazo. Semin Perinatol. 2013;37(5):301-4.
18. De Wilde J, Rivers AW, Price DL. Una revisión del uso actual de la resonancia magnética en el embarazo y las implicaciones de seguridad para el feto. Prog Biophys Mol Biol. 2005;87(2-3):335-53.
19. Salminen P, Paajanen H, Rautio T, et al. Antibiotic therapy vs appendectomy for treatment of uncomplicated acute appendicitis. JAMA. 2015;313(23):2340-8.
20. Ansaloni L, Catena F, Coccolini F, et al. Cirugía versus tratamiento antibiótico conservador en la apendicitis aguda: una revisión sistemática y meta-análisis de ensayos controlados aleatorios. Dig Surg. 2011;28(3):210-21.
21. Malangoni M. Cirugía gastrointestinal y embarazo. Gastroenterol Clin North Am. 2003;32(1):181-200.