De klassieke herpes zoster (HZ), die bekend staat om zijn typische presentatie, presenteert zich als een dermatomale eruptie van pijnlijke erythemateuze papels die zich ontwikkelen tot gegroepeerde blaasjes of bullae.1,2 Daarna kunnen de laesies pustuleus of hemorragisch worden.1 Hoewel de diagnose meestal klinisch wordt gesteld, bestaan de bevestigingstechnieken voor de diagnose uit een viruskweek, directe fluorescerende antilichaamtesten of een polymerasekettingreactietest (PCR).1,3
De belangrijkste risicofactor voor HZ is gevorderde leeftijd, die meestal oudere patiënten treft.4 Er wordt verondersteld dat een fysiologische afname van de varicella-zoster virus (VZV)-specifieke cel-gemedieerde immuniteit bij oudere personen bijdraagt tot de reactivatie van het virus in het achterwortelganglion.1,5 Ook personen met een verzwakt immuunsysteem, waaronder personen met een HIV-infectie (humaan immunodeficiëntievirus), worden getroffen door de onderdrukking van T-cellen die immuun zijn voor VZV,1,5 evenals ontvangers van een immuunonderdrukte transplantatie die een verminderde VZV-specifieke cellulaire respons en een verminderde aviditeit van IgG-antistoffen tegen VZV hebben.6
Secundaire complicaties van VZV-infectie (bijv. postherpetische neuralgie, bacteriële superinfectie die leidt tot cellulitis) leiden tot een verhoogde morbiditeit.7,8 Gedissemineerde cutane HZ is een andere ernstige complicatie van VZV-infectie en treedt bijna uitsluitend op bij immunosuppressie.1,8 Het manifesteert zich als een eruptie van ten minste 20 wijdverspreide vesiculobuleuze laesies buiten de primaire en aangrenzende dermatomes.6 Immuungecompromitteerde patiënten lopen ook een verhoogd risico op viscerale betrokkenheid van VZV-infectie, die vitale organen zoals de hersenen, lever of longen kan aantasten.7,8 Gezien de atypische presentatie van VZV-infectie bij sommige immuungecompromitteerde personen, lopen deze patiënten een verhoogd risico op diagnostische vertraging en morbiditeit bij afwezigheid van een hoge klinische verdenking op gedissemineerde HZ.
Case Reports
Patiënt 1
Een 52-jarige man ontwikkelde een pijnloze niet-pruritische huiduitslag op het linkerbeen die 4 dagen aanhield. Deze verscheen aanvankelijk als een erythemateuze maculopapuleuze huiduitslag op het mediale aspect van de linkerknie zonder prodromale symptomen. In de loop van de volgende 4 dagen ontstonden erythemateuze blaasjes die overgingen in pustels, en de uitslag verspreidde zich zowel proximaal als distaal langs het linkerbeen. Kort na de ziekenhuisopname ontwikkelde hij koorts (temperatuur, 38,4°C). Zijn medische voorgeschiedenis omvatte alcoholische levercirrose en AIDS, met een CD4 aantal van 174 cellen/µL (referentie 500-1500 cellen/µL). Hij volgde antiretrovirale therapie (abacavir-lamivudine en dolutegravir) en profylaxe tegen opportunistische infecties (dapsone en itraconazol).
Lichamelijk onderzoek viel op door een uitgebreide huiduitslag bestaande uit meerdere clusters van 1 cm met elk ongeveer 40 pustels, verspreid in een niet-matomale verdeling langs het linkerbeen (figuur 1). Veel van de blaasjes waren confluent met een erythemateuze basis en waren in verschillende stadia van evolutie met sommige korstig en anderen die een dun vloeibaar exsudaat afscheiden. De letsels waren niet gevoelig en zonder opvallende induratie. Het been was warm en oedeemachtig.
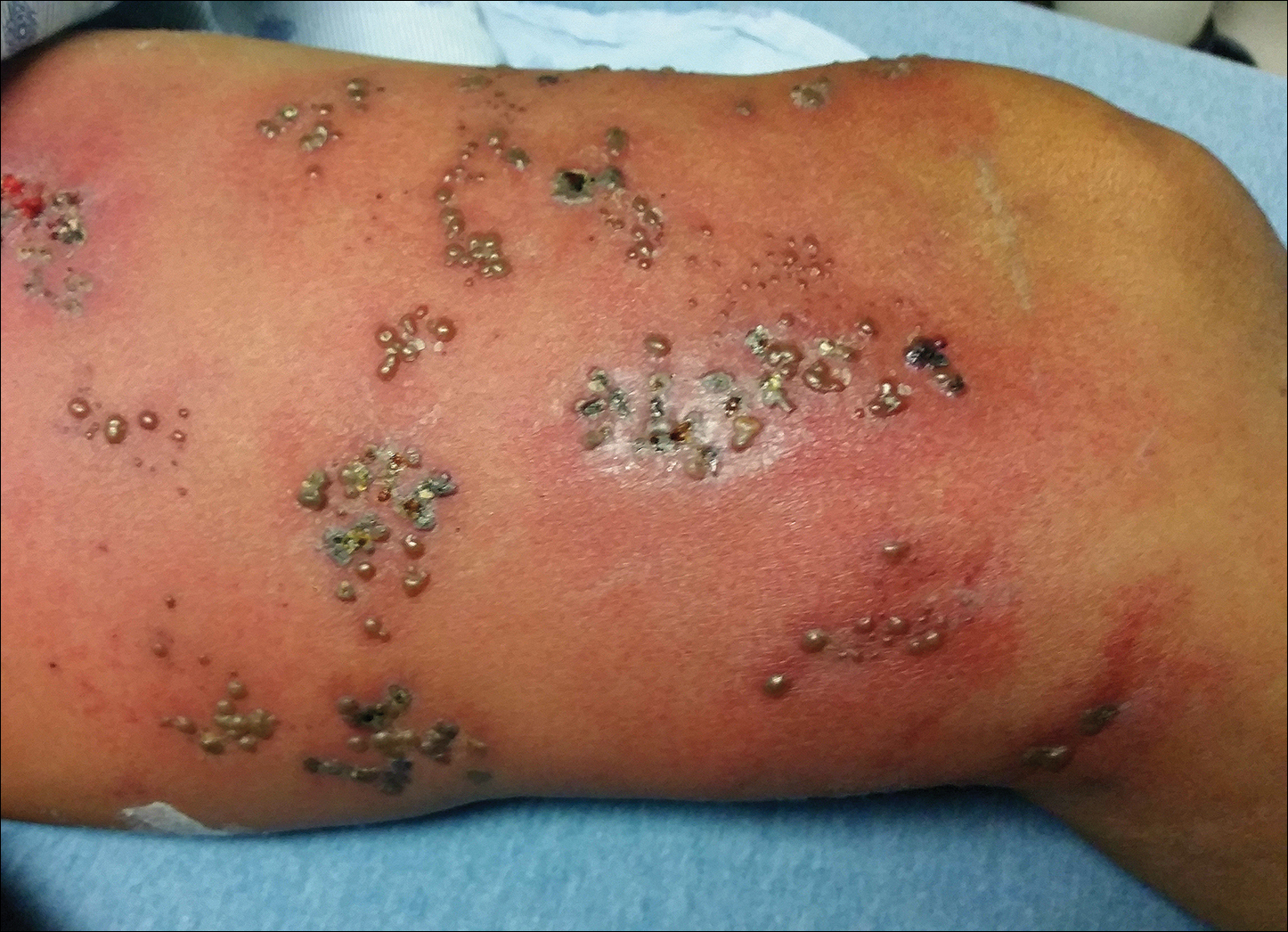
Figuur 1. Herpes zoster met gegroepeerde blaasjes op de linker dij na acute reactivatie van varicella-zoster-virus.
Clinisch gezien omvatte de differentiaaldiagnose gedissemineerde HZ met bacteriële superinfectie, Vibrio vulnificus-infectie en herpes simplex-virus (HSV)-infectie. De patiënt werd behandeld met intraveneuze vancomycine, levofloxacine en acyclovir, en in de loop van de behandeling ontwikkelden zich geen nieuwe laesies. Met deze behandeling verdween de koorts na 1 dag, de actieve laesies begonnen te korsten, en het oedeem en erytheem verminderden. De resultaten van bacteriële culturen en plasma PCR en IgM voor HSV type 1 en 2 waren negatief. De resultaten van een viruskweek waren negatief, maar een PCR-test voor VZV was positief, wat wijst op acute reactivatie van VZV.
Patiënt 2
Een 63-jarige man ontwikkelde een jeukende, branderige huiduitslag die 6 dagen aanhield in het gezicht, op de romp, armen en benen. Zijn medische voorgeschiedenis omvatte een harttransplantatie 6 maanden voor de presentatie, diabetes mellitus type 2 en chronische nierziekte. Hij kreeg antirejectietherapie met mycofenolaatmofetil (MMF), prednison en tacrolimus.
Bij lichamelijk onderzoek viel een uitgebreide huiduitslag op die bestond uit clusters blaasjes van 1 tot 2 mm, verspreid in een niet-matomaal patroon. Geïsoleerde blaasjes betrokken het voorhoofd, neus, en linker oor, en diffuse blaasjes met een relatief symmetrische verdeling werden verspreid over de rug, borst, en proximale en distale armen en benen (figuur 2). Veel van de blaasjes hadden een geassocieerde overliggende korst met bloeding. Sommige blaasjes vormden een geheel met centrale necrotische plaques.
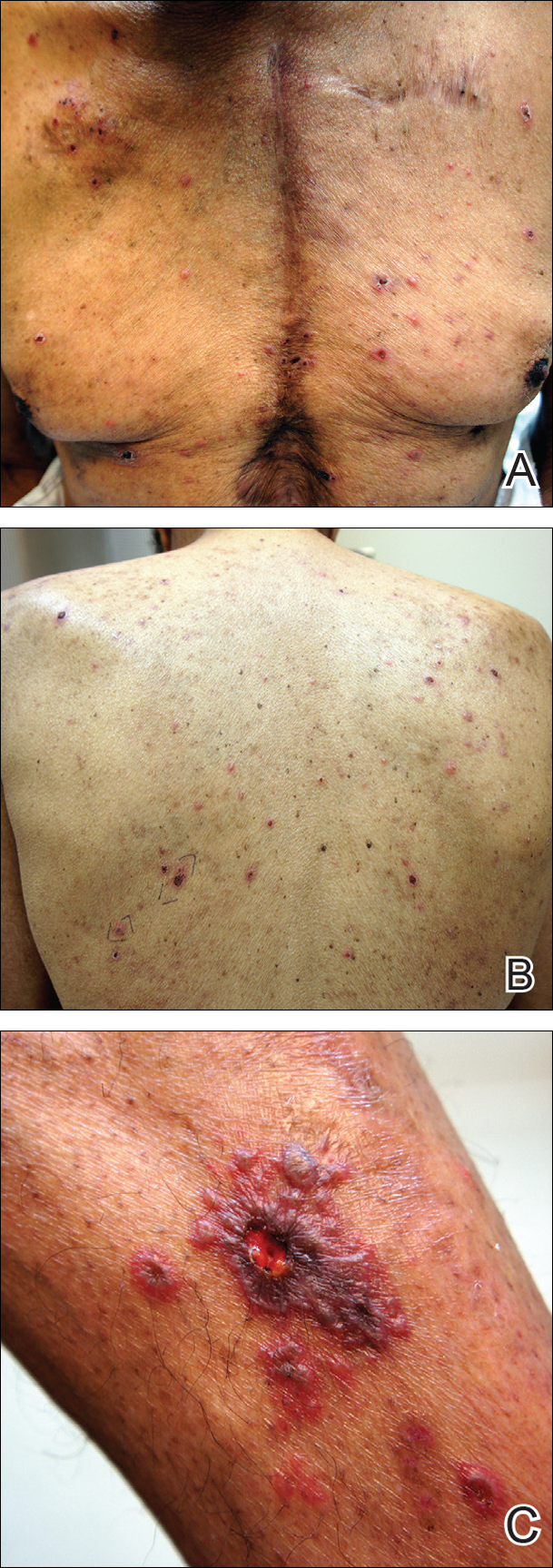
Figuur 2. Herpes zoster met diffuse blaasjes op de borst (A) en rug (B), evenals een hemorragische, necrotische, vesiculobullauze laesie met omliggende blaasjes op het linkerbeen (C), na acute reactivatie van varicella-zoster-virus.
Gezien de klinische verdenking op gedissemineerde HZ, werd een behandeling met orale valacyclovir gestart. Twee ponsbiopsieën vertoonden cytopathische veranderingen van het herpesvirus. Meerdere secties toonden ulceratie evenals acantholyse en necrose van keratinocyten met multinucleatie en marginatie van chromatine. Er was een intens lichenoid en perivasculair lymfocytair infiltraat in de dermis. Immunohistochemische kleuring was positief voor VZV en negatief voor HSV, wat wijst op acute reactivatie van VZV (figuur 3). Na voltooiing van een antivirale behandeling keerde de patiënt terug naar de kliniek met genezen korstvormige laesies.
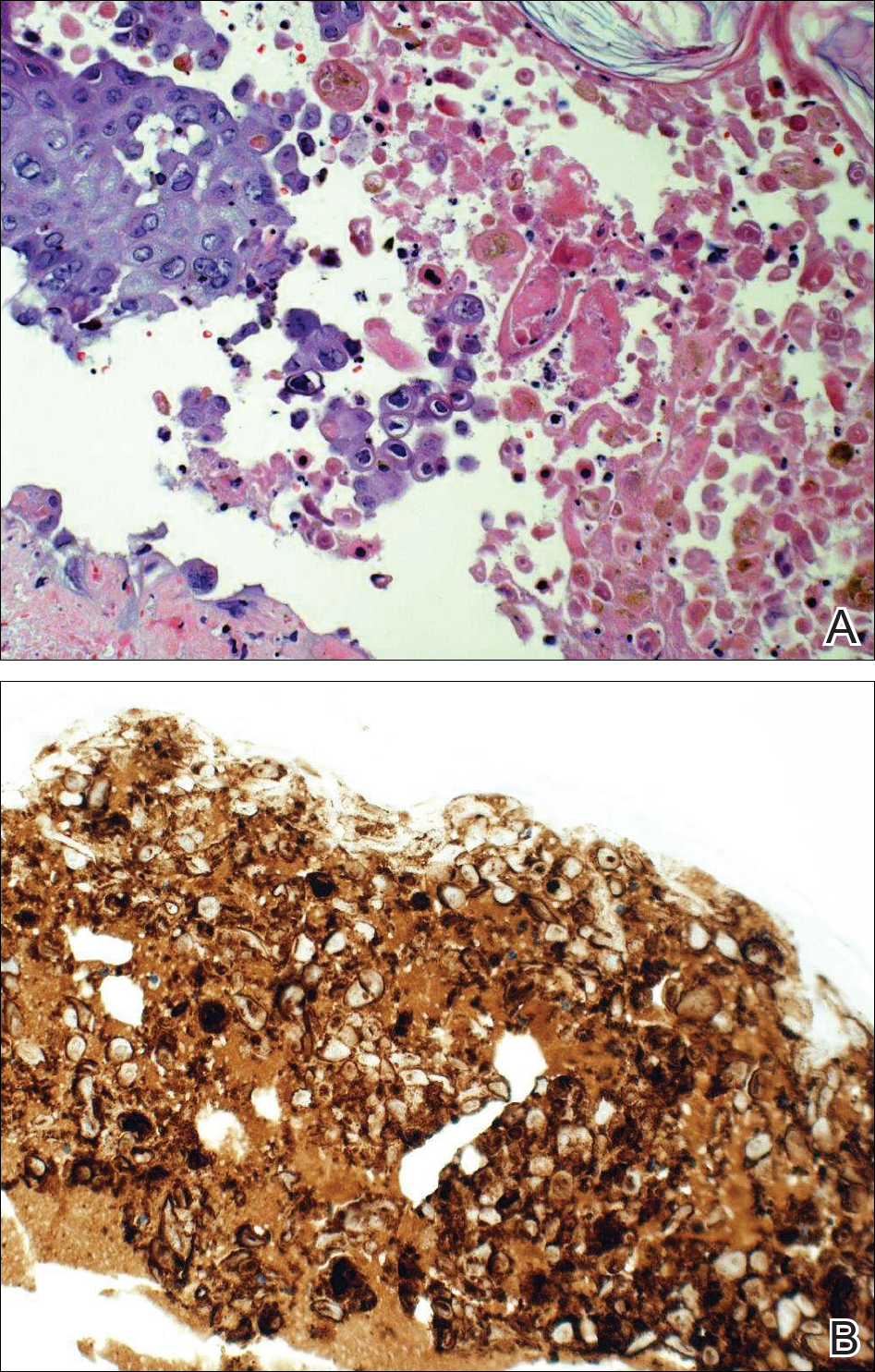
Figuur 3. Biopsie toonde multinucleaire reuscellen en marginalisatie van chromatine, consistent met herpesgroepinfectie (A)(H&E originele vergroting ×20), evenals diffuus positief varicella-zoster-virus op immunohistochemie (B)(originele vergroting ×20).