Alle inhoud van de Bloed & Stolserie is hier te vinden.
CanMEDS Rollen behandeld: Medisch deskundige
Casusbeschrijving
Een zwangere 32-jarige vrouw meldt zich op de SEH met pijn op de borst. Ze is 33 weken drachtig en dit is haar derde zwangerschap (twee eerdere bevallingen zonder complicaties). Haar pijn begon 3 uur geleden terwijl ze televisie keek. De pijn is scherp, verergert bij inademing, en bevindt zich langs de rechter costale rand. Ze heeft lichte dyspneu in rust. Ze ontkent hartkloppingen of hemoptoë, en heeft geen klachten van kuit- of dijbeen ongemak. Ze is verder gezond, heeft nooit eerder veneuze trombo-embolie (VTE) gehad en slikt alleen prenatale vitamine.
Bij onderzoek is haar hartslag 102, haar bloeddruk 115/70, haar zuurstofverzadiging 96% met kamerlucht, en haar ademfrequentie 22. Haar gewicht is 80 kg. Hart- en ademhalingsonderzoeken zijn onopvallend. Ze heeft geen beenzwelling of erytheem. Haar buik toont een gravide baarmoeder.
Haar bloedonderzoek toont een Hb van 98, WBC 5.0, bloedplaatjes 156, creatinine 80. D-Dimer is 1,080. Haar röntgenfoto’s van de borstkas zijn onopvallend, zonder effusies of consolidatie.
Heeft ze een longembolie (PE)?
Main Text
Vraag 1: Hoe nuttig zijn klinische voorspellingsregels en D-Dimeer voor het in- of uitsluiten van een longembolie tijdens de zwangerschap?
Het probleem bij het stellen van de diagnose longembolie tijdens de zwangerschap is dat dyspneu en tachycardie zeer vaak voorkomen tijdens een normale zwangerschap, met name in het derde trimester. Het is waar dat het risico op VTE 5 tot 10 keer hoger is tijdens de zwangerschap (met het hoogste risico in de postpartum periode). Maar gezien het lage basisrisico op VTE bij jonge vrouwen in het algemeen (1 op 10.000), is het absolute risico op VTE tijdens de zwangerschap nog steeds niet erg hoog. In Canada bijvoorbeeld is de incidentie van PE 5,4 gevallen per 10.000 zwangerschappen 1.
Gelukkig genoeg zijn onze gebruikelijke klinische voorspellingsregels (zoals de Wells Score voor PE) niet toepasbaar op zwangere vrouwen, omdat de studies die deze scores afleidden, hen uitsloten. De specificiteit van de Wells-criteria is twijfelachtig bij zwangerschap, omdat tachycardie en beenoedeem vaak voorkomen bij een normale zwangerschap. De mogelijkheid om een “alternatieve diagnose” te beoordelen is ook moeilijk in zwangerschap 2.Om deze redenen adviseren de meeste obstetrische richtlijnen tegen het gebruik van klinische voorspellingsregels om VTE (inclusief PE) uit te sluiten.
Hoe zit het met de D-Dimeer? Hetzelfde probleem. Het D-Dimeer, dat gewoonlijk wordt gebruikt om VTE uit te sluiten bij een lage klinische pretest waarschijnlijkheid, is niet gevalideerd bij zwangere vrouwen. Zwangere vrouwen werden in het algemeen uitgesloten van de studies waarin het gebruik van D-Dimeer bij de diagnose van PE werd vastgesteld. Gezien de bovengenoemde problemen bij het vaststellen van een pretest waarschijnlijkheid, is het onduidelijk hoe de D-Dimeer in de zwangerschap moet worden geïnterpreteerd. De D-Dimeer in normale zwangerschap neemt gewoonlijk toe met de zwangerschapsduur, en de drempel van een “positieve” D-Dimeer is niet bekend. Hoewel kleinere observationele studies hebben voorgesteld dat alternatieve D-Dimeer drempels van toepassing kunnen zijn bij zwangere patiënten, zijn deze drempels niet geëvalueerd in prospectieve managementstudies die hun nut onderzoeken in combinatie met zwangerschapspecifieke klinische voorspellingsregels. Als zodanig is het nut van de D-Dimer in de zwangerschap voor het uitsluiten van PE onzeker en onvoldoende gevalideerd in deze groep patiënten.3.
Vraag 2: Welke diagnostische test moet worden besteld om te evalueren op vermoedelijke longembolie in de zwangerschap?
Gezien de bovenstaande beperkingen, is objectieve beeldvorming nodig om PE uit te sluiten. Bij de keuze van de test moet rekening worden gehouden met de noodzaak van een definitieve diagnose, terwijl de kans op schade aan zowel de zich ontwikkelende foetus als aan de moeder (borstweefsel en toekomstige carcinogenese) zo klein mogelijk moet worden gehouden. De stralingsdosis die nodig is voor een V/Q-scan of CT-PA ligt onder de teratogene foetale stralingsdosis, en mag geen contra-indicatie zijn voor het uitvoeren van definitieve beeldvorming indien nodig.
De sterke en zwakke punten van vier keuzes worden hieronder geschetst in tabel 1. Een mogelijk diagnostisch algoritme voor longembolie in de zwangerschap is ook te vinden in figuur 1.
Tabel 1: Beeldvormingsopties voor uitsluiting van PE bij zwangere vrouwen
| Test | Sterke punten | Beperkingen |
| Echografie met bilaterale beencompressie (US) |
|
|
| Chest x-ray (CXR) |
|
|
| CT pulmonary angiography (CT-PA) |
|
|
| Ventilation / Perfusion Scan (V/Q) |
|
|
Richtlijnen van verschillende organisaties variëren 5, 6, 7, 8 in hun aanbevelingen over de vraag of een CT-PA-scan of een V/Q-scan de voorkeur verdient als definitieve beeldvormende test. Uiteindelijk zal uw keuze afhangen van wat beschikbaar is op het moment dat uw patiënt zich presenteert, en de lokale radiologie (CT-PA) of nucleaire geneeskunde (V/Q-scan) expertise.
Een redelijke benadering die vaak wordt gebruikt, is vergelijkbaar met de principes die worden geschetst door de European Society of Cardiology uit 2014 5, die stelt:
- Perfusiescintigrafie (d.w.z. V/Q-scan) kan worden overwogen om vermoedelijke PE uit te sluiten bij zwangere vrouwen met een normale CXR (klasse IIB-aanbeveling)
- CTPA moet worden overwogen als de CXR abnormaal is of als longscintigrafie niet gemakkelijk beschikbaar is (klasse IIa-aanbeveling)
Gezien de variabiliteit in richtlijnen en de equipoise over de voorkeurs eerstelijns beeldvormingstest om PE uit te sluiten, bespreek ik over het algemeen de voordelen en risico’s van V/Q-scan versus CT-PA met mijn patiënt wanneer ik beslis welke test ik zal volgen. Hier volgt een mogelijke aanpak waarbij beide tests kunnen worden gebruikt (* staat voor equipose):
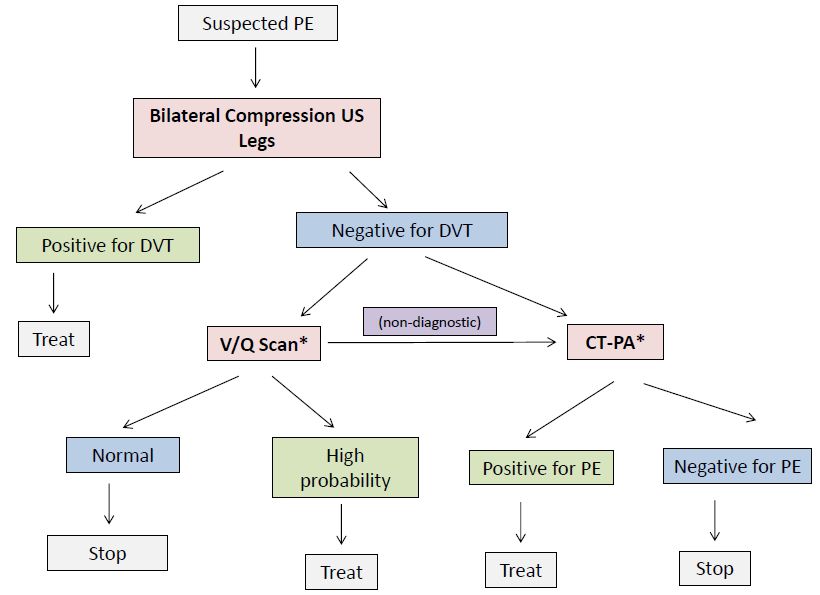
Casusconclusie
U stuurt uw patiënt op pad voor bilaterale echo’s van de benen, die geen aanwijzingen voor DVT opleveren. De afdeling nucleaire geneeskunde is niet in staat ’s nachts een V/Q-scan te maken en uw patiënte uit haar bezorgdheid over de risico’s van bestraling van het borstweefsel, dus u geeft haar één empirische dosis antistolling (Dalteparine 15.000 eenheden) en spreekt af dat er ’s ochtends een V/Q-scan wordt gemaakt.
De V/Q-scan geeft een hoge waarschijnlijkheid voor longembolie, waarbij een perfusiedefect aanwezig is in de rechter bovenste en middelste segmentale arteriën. U start haar met Dalteparine 15.000 eenheden SC per dag en spreekt af voor follow-up met de Trombosekliniek de volgende ochtend (zie volgende blogpost!).
Boodschappen
- Klinische voorspellingsregels zoals de Wells Score zijn niet geldig voor zwangere personen en mogen in deze setting niet worden gebruikt
- D-Dimeer testen bij zwangere patiënten zijn niet prospectief gevalideerd in management studies om VTE uit te sluiten, en als zodanig is het nut ervan onzeker in deze groep patiënten
- V/Q scan of CT-PA zijn veilig in de zwangerschap voor moeder en kind, en de keuze van de eerste diagnostische beeldvormende test moet worden gemaakt na het aangaan van gedeelde besluitvorming met patiënten na het bespreken van de voor- en nadelen van elke modaliteit
Alle inhoud van de Bloed & stolsels serie kan hier worden gevonden.
Dit bericht is nagekeken door Jesse Leontowicz, Brent Thoma, en gecopyed door Rebecca Dang.
- Bio
- Latest Posts

Eric Tseng

Latest posts by Eric Tseng (see all)
- Blood & Clots Series: Subsegmental PE – To Treat or Not To Treat? – June 25, 2020
- Blood & Clots Series: Is Fecal Occult Blood Testing helpful in deciding whether it’s safe to prescribe anticoagulants? – April 30, 2019
- Blood & Clots Series: How do I manage acute VTE in pregnancy? – September 25, 2018