Biomechanische studies tonen aan dat het interspinous ligament in combinatie met het supraspinous ligament en het ligamentum flavum flexieweerstand biedt aan de lumbale wervelkolom. Het interspinous ligament is één van de mechanismen die de sagittale stabiliteit van het spinale segment in stand houdt. Een ontstekingsreactie met vocht- en cystevorming in het ligamentum interspinum kan het gevolg zijn van chronische herhaalde verzwakking en uitrekking van het ligamentum. Het ventrale gebied bij de achterste epidurale ruimte is het zwakkere deel en daar ontstaan cysten. Degeneratie en zwakte van dit ligament leidt tot benadering van de doornuitsteeksels, maar meer nog tot instabiliteit en anterolisthesis, of het naar voren verschuiven van de bovenste wervels over de onderste wervels, ter hoogte van het betrokken segment. De verschillende pathologische veranderingen die op MRI-scans (Magnetic Resonance Imaging) worden vastgesteld, zowel bij de ziekte van Baastrup, als bij interstitiële bursitis en dorsale epidurale cysten, maken deel uit van het degeneratieve en biomechanische proces dat optreedt nadat de interspinous en supraspinous ligamenten verslechteren en hun treksterkte verliezen. Er zijn uiteraard zeer weinig pathologische studies van de ziekte van Baastrup, maar bursa’s worden vaak aangetroffen in de interspinous ruimte. Bij autopsies zijn interspinous cysten met ontstekingsveranderingen, boterosie en bothypertrofie vaak beschreven. Deze cysten komen significant vaker voor bij gevorderde leeftijd en worden in tot 40% van de preparaten gevonden.
Het feitelijke contact van de doornuitsteeksels dat op gewone röntgenfoto’s wordt gezien als basis voor de diagnose van de ziekte van Baastrup kan vaak slechts een klein deel zijn van alle radiologische bevindingen van de patiënt en kan een aanwijzing zijn voor onderliggende segmentale degeneratie. Computergestuurde tomografie (CT) scans tonen benige hypertrofie van de rakende doornuitsteeksels in combinatie met reactieve sclerose en hypertrofie van de facetgewrichten. Toen MRI de standaard beeldvormingstechniek van de wervelkolom werd, begonnen intraspinale cysten en andere facetpathologie te worden “geassocieerd” met bursa van interspinous fluid. Er is een breed spectrum van verschillende slijmbeurzen en cysten die bij deze patiënten worden gezien en die gewoonlijk in de facetgewrichten worden geïdentificeerd. MRI scans tonen een spectrum van afwijkingen in het interspinous ligament van vloeistof cysteuze verandering, verdikking van het aangrenzende ligamentum flavum, en anterolisthesis van de betrokken wervels. Vaak was er sprake van multilevel ziekte op MRI. Slijmbeurzen en kloven werden het meest gezien bij L4-5, maar ook bij L3-4 en L5-S1. Verbindingen tussen deze slijmbeurzen en de epidurale ruimte werden gevonden in 50% van de gevallen.
In combinatie met de biomechanica en de radiologische bevindingen, stelden wij de hypothese dat repetitieve afschuiving als gevolg van verzwakking van de interspinous en supraspinous ligamenten leidt tot de ontwikkeling van interspinale adventieve slijmbeurzen en cysten, en uitbreiding van een ontstekingsproces binnen het ligamentum flavum. Dit progressieve degeneratieve proces draagt bij tot de vaak waargenomen vernauwing van het weke delenkanaal die in veel gevallen wordt gemeld, hoewel veel patiënten zich aanvankelijk presenteren met gelokaliseerde lumbale standpijn en niet met neurogene claudicatio (Figuur 2).
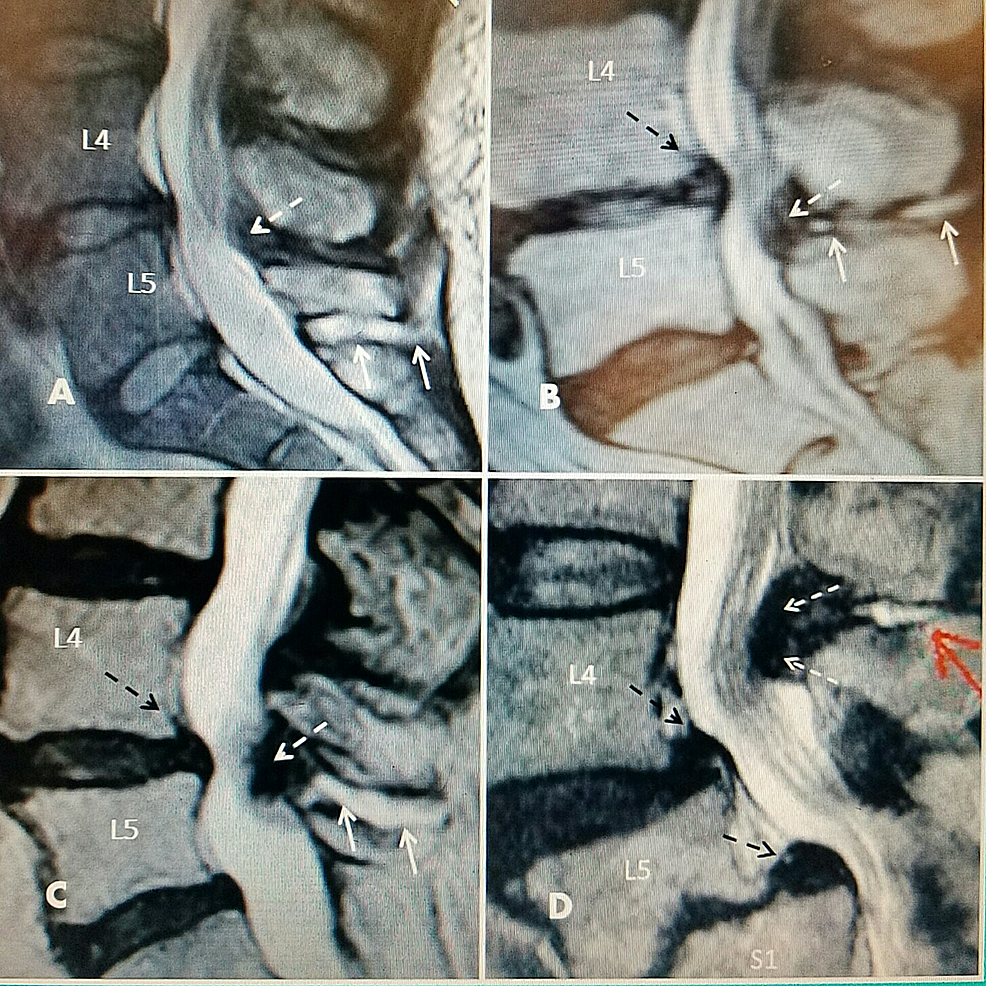
Figure2:Interspinous vloeistof met L4-5 stenose op één niveau op T2 sagittale magnetische resonantiebeeldvormingsstudies (MRI)
A: L5-S1 grote interspinous hyperintense vloeistof (twee effen witte pijlen) zonder ligamenteuze vergroting. L4-5 minimale ligamenteuze uitbreiding posterior (gestippelde witte pijl) met vroege kanaalstenose. L4-5 tussenwervelschijf heeft vroege tekenen van T2 signaal uitdroging.
B: Vernauwde en uitgedroogde tussenwervelschijf bij L4-5 met annulaire uitstulping (gestippelde zwarte pijl) met minimale dorsale posterieure spinale cyste (gestippelde witte pijl) die posterieure centrale kanaalstenose veroorzaakt verbonden met interspinous vloeistof (ononderbroken witte pijlen).
C: Graad 1 spondylolisthesis bij L4-5 (gestippelde zwarte pijl), posterieure fibreuze ligamentum flavum hypertrofie (gestippelde witte pijl) en vloeistof in de interspinous ruimte (ononderbroken witte pijlen).
D: Gedegenereerde vernauwde L4-5 tussenwervelschijf met annulaire uitstulping en graad 1 spondylolisthesis (superieure gestippelde zwarte pijl). Graad 2 spondylolisthesis bij L5-S1 met duidelijke eindplaat degeneratie (inferieure gestippelde zwarte pijl). Posterior interspinous cyste (rode pijl) met duidelijke ligamenteuze hypertrofie en stenose bij L4-5 (twee witte pijlen).
Oorspronkelijk, vanwege Baastrup’s beschrijving die het probleem in verband bracht met de doornuitsteeksels, was de behandeling gericht op de afwijking tussen de doornuitsteeksels die op de gewone röntgenfoto’s te zien was en bestond aanvankelijk uit chirurgie voor verwijdering van het doornuitsteeksels met slechte en inconsistente resultaten. Beks beoordeelde 64 patiënten bij wie de processus spinus werd verwijderd, met zeer slechte resultaten. Slechts 11/64 patiënten meldden verlichting van de pijn. Radiografisch onderzoek in de vorm van röntgenfoto’s (d.w.z. geen CT of MRI) werd retrospectief beoordeeld en toonde aan dat alle 53 mislukte chirurgische patiënten andere spinale pathologie hadden, waaronder lumbale spondylose in 55%, discusdegeneratie in 23%, en spinale stenose in 13%. Hij schreef terecht toe dat de niet-herkende pathologie de reden was waarom resectie van het processus spinosus niet succesvol was. De conclusie was dat de ziekte van Baastrup op zichzelf geen ziekte-entiteit is; het is eerder een resultaat van mechanische veranderingen in de interspinous en supraspinous ligamenten, degeneratieve lumbale schijven, en facetten met interspinous bursas, osteophyte vorming, en spondylosis.
Er werden aanvankelijk individuele case reports gepubliceerd van het vinden van epidurale cysten en massa’s die stenose veroorzaakten geassocieerd met de ziekte van Baastrup, maar later werd erkend dat deze twee problemen veel vaker geassocieerd waren. Chen, et al. bekeken 10 gevallen van posterieure dorsale intraspinale cysten en noteerden gelijktijdige degeneratieve discusziekte en variabele graden van stenose, spondylolisthesis op of onder het niveau van de cyste met duidelijke facetdegeneratie, en drie patiënten hadden facetgewricht effusies. Zij concludeerden dat de ziekte van Baastrup geassocieerd is met interspinous vocht en als de vochtbeurs groot genoeg is, kan deze zich uitbreiden naar de epidurale ruimte achteraan en kanaalstenose veroorzaken. Zij merkten ook op dat niet alle cysten in verbinding staan met de facetgewrichten of de dorsale epidurale ruimte. MRI toonde ook ernstige stenose als gevolg van een posterieure niet-cysteuze fibreuze massa vaak met een lineair vloeistofsignaal vanuit de interspinale ruimte. Bij chirurgie werd een interspinous spleet gevonden en gemakkelijk gesondeerd zonder het interspinous ligament te excideren. De histologische rapporten toonden aan dat de samenstelling een collageen-matrix massa was met perifere ontsteking. Zij suggereerden dat de Baastrup’s cyste in de loop van de tijd zou kunnen veranderen en meer fibreus zou worden. Kwong, et al., voerden een ander radiologisch retrospectief onderzoek uit van 1008 CT scans en ontdekten dat 41% bewijs had van de ziekte van Baastrup, het meest voorkomend bij L4-5, en dat de frequentie van deze bevinding toenam met de leeftijd en ook multilevel werd. Zij concludeerden dat de ziekte van Baastrup deel uitmaakt van de verwachte degeneratieve veranderingen van de wervelkolom bij het ouder worden en drongen aan op voorzichtigheid alvorens de diagnose van de ziekte van Baastrup te stellen als de enige oorzaak van rugpijn. Een studie met het gebruik van interspinous distraction en stabiliserende apparaten toonde duidelijk aan dat het stabiliseren van de interspinous ruimte leidt tot cyste resolutie en symptomatische verlichting, wat suggereert dat cysteuze degeneratieve veranderingen een reactie zijn op de instabiliteit als gevolg van verslechtering en laxiteit van het degeneratieve interspinous ligament (figuur 3).
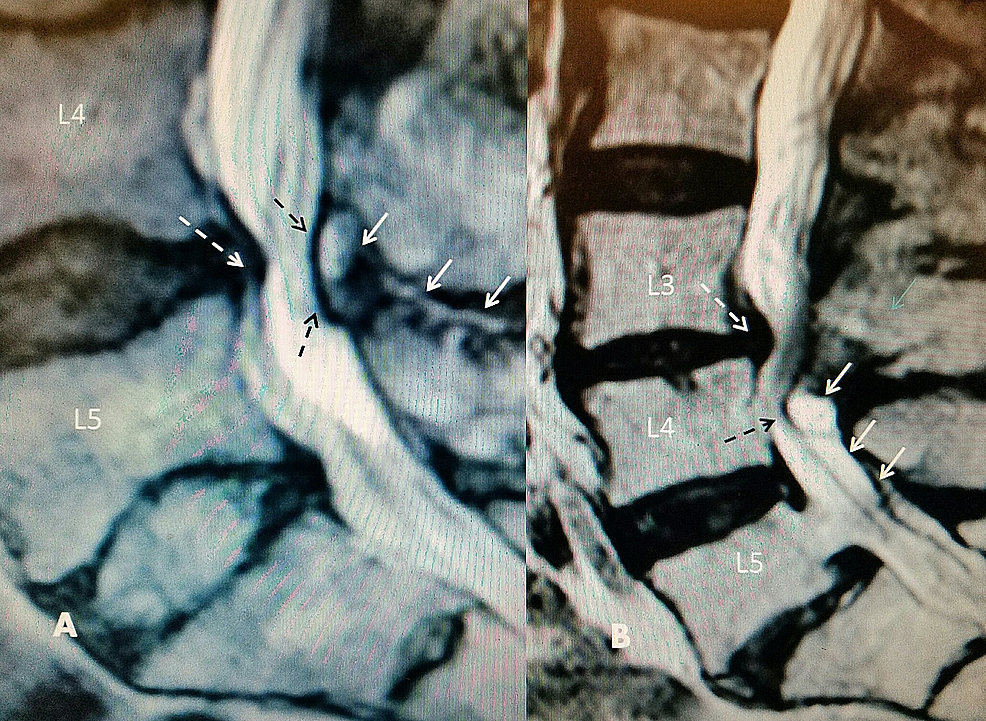
Figure3:T2 sagittale magnetische resonantiebeeldvorming (MRI): L4-5 schijfdegeneratie met posterieure dorsale cyste en interspinous hyperintense vloeistof
A: Interspinous hyperintense T2-vloeistofsignaal op L4-5 (vaste witte pijlen) uitlopend in posterieure epidurale cyste die lumbale stenose veroorzaakt (gestippelde zwarte pijlen).
B: L3-4 graad 1 spondylolisthesis en annulaire uitstulping (gestippelde witte pijl) met vernauwde L3-4 discusruimte met grote posterieure cyste (bovenste massieve witte pijl) met T2 hyperintense signaal inferieur aan hypertrophied ligamentum flavum (middelste en onderste massieve witte pijlen). Cauda equina compressie op L4 niveau (gestippelde zwarte pijl). Afzonderlijke spondylolisthesis van graad 1 op L5-S1.
Patiënten presenteren zich met symptomen van ofwel gelokaliseerde rugpijn die erger wordt bij extensie (d.w.z. de typische ziekte van Baastrup), ofwel meer gegeneraliseerde rugpijn die secundair is aan ofwel facetdegeneratie, ofwel gepaard gaat met symptomen ten gevolge van compressie van het wervelkanaal. Als patiënten symptomatisch zijn bij de ‘klassieke’ ziekte van Baastrup hebben zij alleen positionele en zeer gelokaliseerde midline rugpijn . Het is belangrijk om vast te stellen of patiënten andere tekenen en symptomen hebben die meer typisch zijn voor facetdegeneratie, degeneratieve spondylolisthesis, spinale stenose, of neurogene claudicatio. Als er geen significante pijnvermindering optreedt na conservatieve behandelingen zoals fysiotherapie en anti-inflammatoire medicatie, worden injecties meestal overwogen. Typische injecties worden uitgevoerd via fluoroscopisch geleide plaatsing van de spinale naald tussen de twee doornuitsteeksels en/of in het op de MRI-scan waargenomen gebied van vochtvorming, waarbij eerst een aspiratie wordt uitgevoerd (als er op de MRI-scan cystisch vocht in de interspinous ruimte aanwezig is) en gevolgd door een steroïdeninjectie. Als de pijn terugkeert, is een andere optie het plaatsen van een radiofrequentie-elektrode op dezelfde manier met thermische coagulatie van meerdere gebieden binnen de cyste en het interspinous ligament. Als er symptomen zijn van neurogene claudicatio en MRI een dorsale epidurale cyste aantoont met of zonder ligamenteuze stenose, dan kunnen ook radiofrequentie-elektroden worden gebruikt om de laesie uit te breiden naar de posterieure epidurale ruimte. Het is aangetoond dat dit de posterieure cyste en de bijbehorende kanaalstenose vermindert of ableert. Als de belangrijkste symptomen verband houden met neurogene claudicatio of radiculopathie, kan chirurgische decompressie of stabilisatie noodzakelijk zijn. Bij de evaluatie van de klinische symptomen in verhouding tot de radiologische bevindingen op CT en MRI, is het van cruciaal belang dat de onderliggende degeneratieve bevindingen niet worden overgediagnosticeerd. Als de patiënt alleen gelokaliseerde posturale rugpijn heeft met extensie zonder radiculaire bevindingen of claudicatio, dan zou een eenvoudige interspinous infiltratie of radiofrequente ablatie binnen het interspinous ligament de geschikte initiële behandeling moeten zijn na het falen van conservatieve maatregelen.