Oorspronkelijke redactie – Mariam Hashem
Top Contributors – Mariam Hashem, Tarina van der Stockt, Lucinda hampton en Kim Jackson
Inleiding
Diepe pijn in de bil is een complexe aandoening die de manifestatie kan zijn van verschillende weke delen pathologieën. Door de complexiteit van de anatomie zijn de symptomen overlappend. Scans zoals MRI en echografie sluiten de irriterende bron van de pijn niet uit en de speciale tests maken vaak geen onderscheid tussen de onderliggende structuren die bijdragen tot de symptomen.
Gluteale Tendinopathie is een potentiële bron van diepe gluteale pijn. De aandoening is als concept zeer recent in het onderzoek geïntroduceerd in vergelijking met andere structuren die pijn in de bilspieren kunnen veroorzaken, zoals het sacro-iliacale gewricht en de lumbale regio.
Gluteal Tendinopathy
Previously known as Greater Trochanteric Pain Syndrome is a pain that starts in the greater trochanter region and may radiate to the lateral thigh and/or leg. Trochanteric Pain primarily is caused by the gluteal tendons and a secondary cause of this pain is the bursal inflammation that used to be thought as the main source of pain. Other structures that could be involved in the pathology are the posterior hip capsule, Gemelli’s and the Obturators. Patients with Gluteal Tendinopathy have been shown to have high levels of anxiety and many of the patients experience pain almost the whole day.
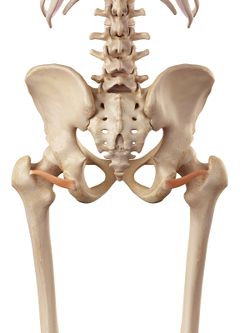
Inferior Gemellus |
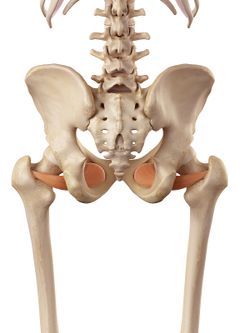
Obturator Internus |
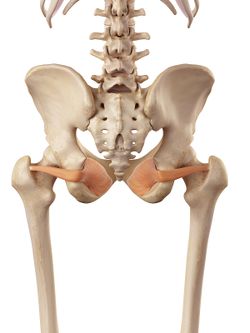
Obturator Externus |
|---|
This condition has a significant impact on sleep quality, physical activity, work participation and the quality of life similar to patients waiting for a hip replacement for severe hip osteoarthritis.. The pain of Gluteal Tendon origin can refer to the sacroiliac region, the buttock, the groin and into the anterior thigh. This overlap of referral pattern doesn’t help in differentiating other pathologies.
Gluteale Tendinopathie is relevanter: bij vrouwen ouder dan 40 jaar; wordt verondersteld aanwezig te zijn bij 23,5% van de vrouwen die risico lopen op knieartrose; 73% van de patiënten zou ofwel menopauzaal of peri-menopauzaal zijn, wat wijst op een verband tussen hormonale veranderingen en tendinopathie; van bepaalde geneesmiddelen is ook aangetoond dat zij de structurele veranderingen van de pezen beïnvloeden, zoals quinolon antibiotica, oestrogeenremmers zoals Tamoxifen voor patiënten die borstkanker hebben gehad.
De meeste mensen wachten 7,1 weken tot 4,4 jaar voordat ze behandeling zoeken voor hun klachten.
Andere factoren die van invloed bleken te zijn op de aanwezigheid en prognose van Tendinopathie zijn:
- Roken
- Diabetes
- Steriodes
- Veranderingen in belasting, hetzij onderbelasting of overbelasting, die herhaalde wrijving veroorzaken tussen het ITB en de trochanter major
Risicofactoren zijn:
- Vrouwelijk geslacht
- Oudere leeftijd
- Hoger BMI
- Rugpijn
- Lagere femurhalshoek
- Lipideniveaus
- Adipositas vooral bij vrouwen die meer vet rond de heupen dragen
- Genetica
Factoren zoals meer psychologische stress, slechtere levenskwaliteit, een grotere tailleomtrek en een hogere BMI waren relevant in ernstige gevallen. Deze factoren kunnen zich echter ook als gevolg van de pijn ontwikkelen. Maar in de meeste gevallen is pathologie een voorloper van pijn bij tendinopathie. Uit de literatuur blijkt dat factoren die het risico op het ontwikkelen van pijn verhogen bij mensen met asymptomatische tendinopathie emotionele en cognitieve risicofactoren zijn, zoals angst en maladaptieve pijnovertuigingen die leiden tot angstvermijding.
Depressie is ook geïdentificeerd als een belangrijke component van het patiëntenprofiel van mensen met ernstige gluteale tendinopathie , wat suggereert dat clinici zouden moeten screenen op psychologische distress, of de aanwezigheid van mogelijke depressie bij patiënten met tendinopathieën van de onderste ledematen, om deze klachten beter te kunnen behandelen.
Andere factoren zoals depressie, kinesiofobie en catastrofering zijn bij gluteale tendinopathie in verband gebracht met een verhoogde ernst van de symptomen. Depressie is ook een belangrijk onderdeel van patiënten met ernstige gluteale tendinopathie, wat betekent dat therapeuten zich hiervan bewust moeten zijn en moeten screenen op depressie of psychologische distress om de symptomen van hun patiënt te kunnen beheersen en indien nodig op de juiste manier door te verwijzen.
Het exacte mechanisme van hoe deze risicofactoren de ontwikkeling van tendinopathie beïnvloeden is grotendeels onbekend. Lees het recente artikel van Mallarias en O’Neil (2020) om meer te weten te komen over de huidige gedachten over de invloed.
Diagnose
Er zijn belangrijke maatregelen bij het stellen van de diagnose Gluteus Tendinopathie:
- Anamnese van de patiënt, zoals geslacht, BMI, leeftijd en belastingsgeschiedenis
- Pijnlocatie: laterale heuppijn.
- Ernst van de pijn: meestal 4/10 op de meeste dagen
- Palpatie: gevoeligheid over het superieure aspect van de trochanter major (het insertiepunt van de glute medius en glute minimus)
- FADER of FADER resisted tests ( flexie adductie externe rotatie positie). Pijn in het laterale heupgebied is een positieve test en zou diagnostisch kunnen zijn voor gluteale tendinopathie. Als de pijn werd gemeld in de diepe gluteale regio zou het kunnen wijzen op een diep gluteaal pijnsyndroom. Wanneer het been in flexie> 60 graden, adductie, externe rotatie is, wordt de Piriformis een interne rotator. Ook de glute med en glute max wisselen van externe rotator naar interne rotator.
- Een veel voorkomend teken is een gerapporteerde moeilijkheid bij het lopen na een periode van zitten, vaak omschreven als ”strompelen”.
Om artrose van de heup uit te sluiten, worden de subjectieve voorgeschiedenis van de patiënt en de FADIR (flexie adductie interne rotatie test) gebruikt. Een positieve FADIR-test sluit OA misschien niet volledig uit, maar een negatieve test wordt erkend om intra-articulaire heuppathologieën uit te sluiten, zoals OA, femoraal-acetabulair impingement of labral scheur. Bij artrose is de flexie ROM van de heup vaak verminderd.
De externe rotator van de heup; Gemelli’s, Obturators en Quadratus femori zijn opgenomen in de laterale pijnpathologie van de heup. Ze staan in een hoek van 90 graden ten opzichte van de lange as van de heup en vervullen belangrijke functies:
- Comprimeren het heupgewricht en zorgen voor stabiliteit in het gewricht.
- Versterken van het achterste kapsel van de heup
Behandeling van gluteale tendinopathie
Patiënteducatie wordt beschouwd als het belangrijkste onderdeel van de behandeling. Educatie betrekt de patiënt bij de behandeling en geeft hem de controle over zijn behandelplan. Geassocieerde of uitlokkende factoren zoals hormonale veranderingen, co-morbiditeiten, slaap, roken en medicatie moeten worden uitgelegd en besproken met de patiënt. Hoewel sommige van deze factoren misschien niet kunnen worden gewijzigd, moeten patiënten zich ervan bewust zijn.
Promotie van gezonde veranderingen in levensstijl, zoals stoppen met roken en gewichtsverlies, is een integraal onderdeel van de behandeling van tendinopathie.
Belastingsmanagement wordt gebruikt bij de behandeling van tendinopathie door de belasting op de pees voorzichtig te verhogen en het ”weekend-warrior-oefening” of het belastings- en onbelastingsscenario te beheren.
Mensen met een gluteale tendinopathie blijken overmatige heupadductie te hebben. Daarom moet adductie of beenbeweging over de middellijn worden vermeden. Dit kan worden bereikt door het vermijden van:
- Rekken moet worden vermeden vooral Tensor Fascia Lata spier die de Gluteus medius en minimus pezen samendrukt
- Het kruisen van de benen vooral met het aangedane been op de top van de niet-aangedane been
- Staand of hangend op één been
- Liggend op de aangedane zijde of niet-aangedane zijde zonder een stevig kussen tussen de benen
- Dynamische valgus (heupadductie en interne rotatie) tijdens belastende activiteiten omdat dit de compressie en trekbelasting op de beschadigde pees verhoogt.
De Visa G-vragenlijst werd gevalideerd door Fearon et al als een uitkomstmaat voor invaliditeit ten gevolge van laterale heuppijn. De vragenlijst kijkt naar activiteiten zoals liggen op de aangedane zijde, traplopen en de algehele ernst van de heuppijn.

Download deze patiënten infographic van Groovi Movements hier.
Selectie van oefeningen
Principes
- Heup abductor kracht is niet geassocieerd met de ernst van de gluteale tendinopathie
- Compressiekrachten kunnen de laterale heuppijn verergeren. Een oefening zoals Clam kan de peespijn uitlokken door de hoge compressiekracht
- Heupflexie moet worden vermeden omdat het de motorische controle en optimale spieractivatie negatief kan beïnvloeden wanneer Tensor Facia Lata en oppervlakkige heupflexoren domineren over heupabductoren en externe rotatoren
- Oefeningen moeten progressief zijn, wat betekent dat de belasting geleidelijk moet worden verhoogd. De belasting kan worden beheerd door het aanpassen van frequentie, herhalingen, weerstand.
- Het wordt aanbevolen om de revalidatie te beginnen met isometrische oefeningen, omdat is aangetoond dat dit een pijnstillend effect heeft op peespijn en kan worden gebruikt als ingang in de revalidatie en als ‘in-season’ voor sporters om de pijn te verminderen en de symptomen onder controle te houden
- De belasting moet worden gecontroleerd door het pijnniveau na de oefeningen te observeren. Een 4/10 pijn tijdens de oefening en niet erger over 24 uur is ideaal.
- Bouw de weerstand op tot 4/10 intensiteit. Houd 30 seconden vast. Herhaal 5 keer per dag.
- Adviseer de patiënten de oefeningen langzaam uit te voeren om het diepe stabiliteitssysteem van de spier te stimuleren.
- Rio et al adviseerde het gebruik van externe motorische controle signalen zoals visuele (spiegel, video en druk feedback) auditieve (oefening metronoom) en mentale (mentale repetitie van de taak) om neuroplastische veranderingen te stimuleren
- Geen pijn moet worden toegestaan tijdens functionele taken zoals lunges, step-ups als het weerspiegelt de slechte controle van de optimale uitlijning en verhoogde compressie op de Gluteal Tendon
- Stimuleer oefeningen vanuit een neutrale lumbale wervelkolom.
- Een oefening die de symptomen van de patiënt doet opvlammen, moet niet noodzakelijk worden vermeden. Keer later in de revalidatiefase terug naar deze oefening of verminder de belasting en houd de symptomen in de gaten
Aanbevolen oefenprogramma:
| Week/Stage | Exercise Type | Examples | Load |
|---|---|---|---|
| Week 1 Early | Isometric Abduction
Isometric Extension |
In standing or Lying, against the wall, bridging with resisted abduction
In standing or Lying, against the wall, supine into a ball |
Low effort. Build up resistance slowly to a 4/10 pain max. 30-45 sec hold. 5-8 reps. 1-2 sets throughout the day. |
| Week 2 | Isotonic:side-lying against gravity
Standing Abduction/External RotationMotor Control |
Modified clam using an elastic band to increase resistance
Bilateral. Starting with light resistance Glute Max over the bed |
Moderate effort. 8-12 reps. 2 sets once daily
Light effort to activate Glutes Max before hamstrings or back extensor with 10 seconds holds |
| Week 3 | Neuroplastic Training
Bridge Loading |
Fire Hydrant-progress to doing the exercise with resistance
Off-set Bridge, Single-Leg Bridge, Hip Drop Bridge |
High load. 6-8 reps. 1 set.Once Daily
10 reps. 1-3 sets |
| Week 4-6 | Increase loading to incorporate functional high loading with heavy slow resistance | Abduction slides
Proprioception functional loading The Bird DogLateral Step Down |
Progressive. Increase resistance.8-12 Reps, 3 sets. 3-4 times weekly. Stop modified clam and optimal Glute Max |
| Week 6-12 Late Rehab | Increase loading. Sports specific exercises | Single-Leg squat
Backward Lunges on ballContralateral split squatStep-up |
Increase weight-slow and heavy resistance. reduce reps as you increase the weight. 8-12 reps. 3 sets. 3-4 times weekly |

Static Hip Extension |

Resisted Hip Abduction |

Abduction Slides |
|---|---|---|

Single Leg Squat |

Split Squat |

Sidelying Abduction |

Bridge with static hip abduction |

Modified Clam |
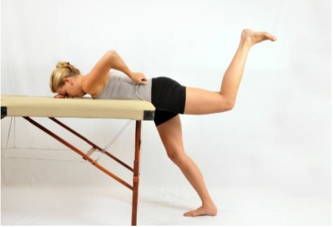
Optimal glute maximal firing |

Pelvic drop and lift from bridge |

Resisted Bird-dog |

Static Hip Abduction |
Other conservative options
Non-steroidal anti-inflammatory drugs
Some studies show that NSAIDs and topical NSAIDs (for 6 weeks) may play a role in GTPS treatment of chronic tendinopathy.
Extracorporeal Shock Wave Therapy (SWT)
SWT is effectief gebleken bij GTPS, echter het exacte mechanisme van het effect op GTPS is onduidelijk. Het bewijs is echter beperkt.
Low-energy SWT lijkt effectiever dan cortisone injectie na 4 maanden. Behandelingsregimes met behulp van SWT variëren in de praktijk en in onderzoek en konden in een literatuuroverzicht van Reid (2016) niet met elkaar worden vergeleken.
Corticosteroïd injecties
In een studie in Servië bij 2.217 patiënten over 6 jaar bij patiënten met trochanterische bursitis/GTPS bleek dat lokale cortisone injectie met multimodel fysiotherapie het effectief was bij 49% van de patiënten. Cortisone alleen resulteerde in een verbetering van 39%. Sommige studies tonen een vroege verbetering na injectie, die tot 3 maanden aanhoudt, met een piek bij 6 weken, maar op langere termijn lijken de symptomen van GTPS terug te keren.
Greepopties
Greep is geïndiceerd wanneer de pees refracteert of de patiënten niet reageren op conservatieve behandeling. Enkele chirurgische opties zijn bursectomie, ITB release, trochanterische reductie osteotomie, gluteale pees reparatie, of een combinatie. Het bewijsmateriaal over chirurgische opties voor GTPS is van lage kwaliteit. Recent wordt endoscopische chirurgie onderzocht in plaats van open chirurgie.
Een case serie van 11 patiënten toonde succes na een endoscopische release van het ITB inclusief een bursectomie. Dit werd gedaan bij patiënten die niet waren hersteld na 1 jaar conservatieve behandeling, waaronder stretching, versterking van de abductor, minimaal één cortisone injectie en of ESWT.