Migdałki, migdałki, infekcje gardła i bezdech senny
- Co to są migdałki?
- Co to są migdałki?
- Jak migdałki i migdałki wpływają na sen?
- Jaka jest różnica między chrapaniem, zaburzeniami oddychania podczas snu a obturacyjnym bezdechem sennym?
- Jaka jest różnica między bólem gardła a zapaleniem migdałków?
- Co można zrobić z nawracającym bólem gardła?
- Co to znaczy, że moje dziecko czuje się lepiej, ale wynik testu na obecność paciorkowca jest nadal pozytywny?
- Jakie są korzyści tonsillektomii i adenoidektomii?
- Jakie są zagrożenia związane z tonsillektomią i adenoidektomią?
- Czy migdałki i migdałki nie są potrzebne?
- Jak wykonuje się tonsillektomię i adenoidektomię?
- Czy moje dziecko musi zostać na noc w szpitalu po tonsillektomii?
- Co moje dziecko może jeść po tonsillektomii i adenoidektomii?
- Czego powinienem się spodziewać po tonsillektomii i adenoidektomii?
Co to są migdałki?
Migdałki to dwie grudki tkanki, każda wielkości i kształtu dużej oliwki, w tylnej części jamy ustnej po obu stronach języka.
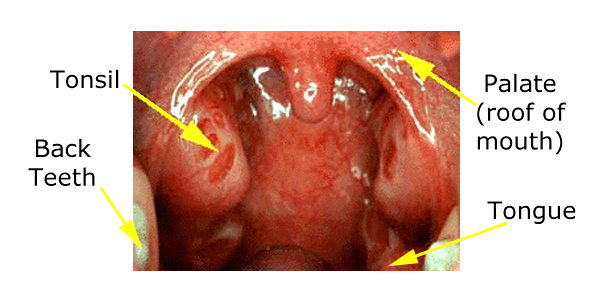
Normalnej wielkości migdałki
Gdy migdałki są małe (jak u małych niemowląt i u większości dorosłych) są ledwo widoczne. Między drugim a piątym rokiem życia, migdałki osiągają szczytową wielkość i mogą być na tyle duże, że dotykają się wzajemnie. To normalne, że małe dziecko ma duże migdałki, a jeśli wydają się one normalne i nie powodują żadnych problemów (takich jak bezdech senny), rozmiar migdałków sam w sobie na ogół nie jest powodem do niepokoju.
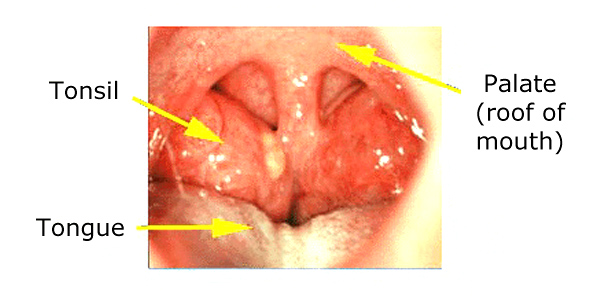
Powiększone migdałki
Migdałki są tkanką limfoidalną, czyli jedną z rzeczy, których organizm używa do zwalczania infekcji. Ale stanowią one tylko niewielką część systemów obronnych organizmu; tkanka limfoidalna jest obecna wzdłuż całej wyściółki nosa, jamy ustnej i gardła (jak również w innych miejscach w całym organizmie). Migdałki to tylko dwie grudki tej tkanki, które wystają na tyle, że są widoczne z tyłu jamy ustnej.
Co to są migdałki?
„Migdałek” to nazwa nadana trzeciej grudce tkanki limfatycznej, która znajduje się pomiędzy migdałkami, powyżej podniebienia (dachu jamy ustnej), z tyłu nosa. Tkanki tej nie można zobaczyć bez specjalnych przyrządów lub prześwietlenia, ponieważ jest ona zasłonięta przez podniebienie. Znajduje się w obszarze zwanym nosogardłem i jeśli jest wystarczająco duży, może blokować przepływ powietrza przez nos.
Najprostszym sposobem na zrozumienie migdałka jest myślenie o nim jak o trzecim migdałku.
Jak z migdałków, to jest normalne dla małego dziecka mają duże migdałki, a prosty fakt, że adenoid pad jest duży nie jest powodem do operacji. Dzieci rodzą się bez widocznych migdałków i migdałków. Migdałki zaczynają rosnąć w pierwszym roku życia, osiągają szczyt wielkości między pierwszym a piątym rokiem życia, a następnie powoli zmniejszają się wraz z rozwojem dziecka. Podczas gdy sporadycznie nastolatek może nadal mieć migdałki wystarczająco duże, aby spowodować zablokowanie nosa, jest to rzadkie i migdałki zazwyczaj kurczą się przed okresem dojrzewania.
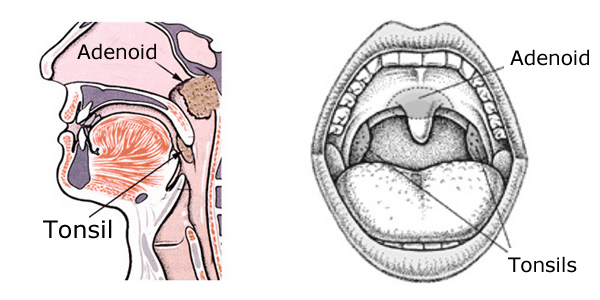
Poduszka migdałkowa
Jak migdałki i migdałki wpływają na sen?
Ścieżka, którą powietrze pokonuje z nosa przez gardło w dół do płuc nazywana jest drogą oddechową. Migdałki i migdałki tworzą pierścień tkanki w tylnej części gardła. Jeśli migdałki i migdałki są duże, zwężają drogi oddechowe i zmniejszają przepływ powietrza do i z płuc.
Nawet jeśli migdałki i migdałki są bardzo duże, zazwyczaj nie powodują znaczących trudności w oddychaniu, gdy dziecko nie śpi. Mogą one powodować mniejsze objawy, takie jak ciągły duszny nos, „nosowa” mowa, ślinienie się lub nawyk utrzymywania otwartych ust, ale te same w sobie są rzadziej powodem do operacji.
Podczas snu występują rytmy zmian, powodujące głębsze i płytsze poziomy snu. Jest to tak zwana architektura snu, a prawidłowe jej wzorce są kluczowe dla uzyskania dobrego odpoczynku w nocy. Podczas głębszych faz snu, mięśnie gardła rozluźniają się. Powietrze przepływające przez zwężoną przestrzeń powoduje spadek ciśnienia powietrza. Połączenie rozluźnionych mięśni i niskiego ciśnienia powoduje zapadnięcie się gardła i dziecko chwilowo nie jest w stanie oddychać (bezdech). Powoduje to spadek poziomu tlenu w krwiobiegu i wzrost dwutlenku węgla.
Mózg zawsze monitoruje te poziomy, nawet podczas snu. W końcu mózg spowoduje, że dziecko częściowo się obudzi, przenosząc je do płytszej fazy snu. Napięcie mięśniowe powraca, a gardło otwiera się – często z odgłosem sapania. Dziecko może przechodzić przez wiele z tych cykli w ciągu godziny, co skutkuje zaburzeniem normalnych wzorców snu, ze skróceniem czasu w głębszych fazach. Stan ten nazywany jest obturacyjnym bezdechem sennym (OSA).
Jaka jest różnica między chrapaniem, zaburzeniami oddychania podczas snu i obturacyjnym bezdechem sennym?
Zaburzenia oddychania podczas snu (SDB) to termin ogólny, odnoszący się do wszelkiego rodzaju zaburzeń oddychania, które występują podczas snu. Obturacyjny bezdech senny (OSA) jest ciężką postacią SDB, w której oddychanie całkowicie ustaje, dopóki pacjent nie obudzi się na tyle, aby otworzyć drogi oddechowe i ponownie zacząć oddychać. Zazwyczaj pacjent nie budzi się całkowicie, ale raczej przechodzi do lżejszej fazy snu. Możesz mieć znaczne SDB, który wymaga leczenia bez całkowitego bezdechu; formalne badanie snu bierze pod uwagę zarówno czasy całkowicie zatrzymany oddech, jak i częściowo zatrzymany oddech, jak dziecko zmaga się oddychać przeciwko oporowi.
Chrapanie jest inną formą SDB. Jest to hałas wibracji w miękkiej tkanki, że linie gardła. Dzieje się tak, gdy przepływ powietrza jest zakłócony, np. gdy migdałki lub migdałki są duże. Dorośli, którzy chrapią, często mają nadwagę lub problemy z nosem (takie jak odchylona przegroda) prowadzące do niedrożności. Niektórzy chrapiący pacjenci cierpią na bezdech senny, a większość pacjentów z bezdechem sennym również chrapie. Jednak samo chrapanie (bez OSA) u dzieci nie wymaga żadnego leczenia – zwykle ustępuje wraz z naturalnym kurczeniem się migdałków i migdałków z wiekiem. ciężkich przypadkach OSA może prowadzić do poważnych zaburzeń, takich jak obciążenie serca, zaburzenia rytmu serca i zmiany w przepływie krwi do płuc. Problemy te są bardzo rzadkie u dzieci, chyba że są one otyłe. Częstsze powikłania OSA u dzieci to słaby wzrost, problemy behawioralne, trudności z koncentracją, moczenie nocne lub senność w ciągu dnia (ponieważ sen, który otrzymują, nie jest tak spokojny, jak mógłby być).
Większość dzieci z zaburzeniami oddychania w czasie snu ma powiększone migdałki i migdałki, a usunięcie tej tkanki powoduje wyleczenie OSA u ponad 90% pacjentów. Chrapanie może utrzymywać się po operacji, ale jeśli nie ma już bezdechów, samo chrapanie nie wymaga żadnego leczenia. W niektórych przypadkach istnieją jednak inne przyczyny SDB, które powodują utrzymywanie się OSA po operacji. Należą do nich otyłość, mała szczęka, duży język, różne nieprawidłowości w budowie czaszki lub problemy neurologiczne powodujące słabe napięcie mięśniowe.
Pomocne jest myślenie o SDB jako o problemie ze snem, a nie z oddychaniem. Oznacza to, że dla większości skądinąd zdrowych dzieci, głównym ryzykiem SDB jest to, że dziecko nie będzie się dobrze wysypiać i że może to wpłynąć na zachowanie i wydajność w ciągu dnia. Mózg cały czas pracuje i będzie budzić dziecko do płytszych poziomów snu, zanim poziom tlenu we krwi stanie się zbyt niski. Niestety, to ciągłe częściowe przebudzenie zaburza normalny rytm snu i powoduje, że sen jest nieefektywny, a odpoczynek niewystarczający.
Jaka jest różnica między bólem gardła, anginą a zapaleniem migdałków?
Ból gardła może być spowodowany wieloma problemami, ale zazwyczaj jest wynikiem zakażenia górnych dróg oddechowych (jamy ustnej, nosa i gardła) przez wirusy. Rzadziej może być spowodowany przez infekcję bakteryjną. „Strep gardła” jest infekcją wywołaną przez jeden szczególny rodzaj bakterii – Streptococcus pyogenes. Chociaż inne bakterie mogą powodować infekcje gardła, większość lekarzy będzie starała się zdiagnozować konkretnie bakterię „paciorkowca”, aby można było zastosować leczenie antybiotykami. Ma to na celu pomóc w szybszym ustąpieniu objawów, a także dlatego, że w rzadkich przypadkach infekcje te mogą prowadzić do uszkodzenia serca lub nerek.
Jeśli migdałki są zainfekowane wirusem lub bakterią, zwykle stają się duże, stają się nieco czerwone i mogą mieć trochę żółtawo-białych pozostałości na powierzchni. To się nazywa zapalenie migdałków, które jest jednym z rodzajów bólu gardła. Nie można powiedzieć, jaki rodzaj zakażenia jest obecny po prostu patrząc, ponieważ istnieją pewne wirusy, które mogą sprawić, że migdałki wyglądają gorzej niż bakterie. U nastolatków cierpiących na mononukleozę zakaźną (choroba wywoływana zwykle przez zakażenie wirusem Epsteina-Barr) objawy są szczególnie nasilone – migdałki są bardzo obrzęknięte i pokryte złogami, jednak antybiotyki nie są w przypadku tej choroby konieczne. Z drugiej strony, bakteria „strep” może być obecna w normalnie wyglądającym gardle. Jedynym sposobem na upewnienie się jest wykonanie posiewu z gardła, chociaż istnieją inne testy, które mogą sugerować infekcję bakteryjną.
Co można zrobić z nawracającym bólem gardła?
Ponieważ większość bólów gardła wywołują wirusy, które łatwo się rozprzestrzeniają (zwłaszcza w zatłoczonych ośrodkach opieki dziennej lub szkołach), warto zachować ostrożność przy narażaniu dziecka na kontakt z innymi, którzy są chorzy. Bakteryjne infekcje gardła mogą być leczone antybiotykami, ale nie ma żadnych korzyści z leczenia wirusów tymi lekami. odobnie jak w przypadku nawracających infekcji ucha, niektórzy lekarze próbują zapobiegać bólowi gardła, stosując niskie dawki łagodnych antybiotyków przez dłuższy czas (tygodnie do miesięcy). Istnieje jednak obawa, że antybiotyki są nadużywane. Taka praktyka może spowodować, że zarazki uodpornią się na te leki, a także wywołać skutki uboczne u dzieci, takie jak reakcje alergiczne. Dlatego wolę nie stosować tego podejścia.
Jeśli dziecko ma bardzo poważne problemy z nawracającym bólem gardła, szczególnie jeśli dotyczą one zapalenia migdałków, lekarz może zalecić operację usunięcia migdałków i migdałków (procedura znana jako tonsillektomia i adenoidektomia, adenotonsillektomia lub T&A). Nawracające infekcje są obecnie rzadszym powodem operacji; T&A jest częściej wykonywana w przypadku zaburzeń oddychania w czasie snu.
Co oznacza, że moje dziecko czuje się lepiej, ale wynik testu na obecność paciorkowca jest nadal pozytywny?
Istnieje stan znany jako „stan nosicielstwa”, w którym dziecko czuje się dobrze, ale posiew z gardła nadal wykazuje obecność bakterii paciorkowca. Chociaż jest to nieco kontrowersyjne, większość pediatrów zazwyczaj nie leczy antybiotykami dzieci, które są nosicielami. Nie wydają się one być w grupie bardzo wysokiego ryzyka rozwoju uszkodzenia serca lub nerek i nie są uważane za zaraźliwe. Wszyscy nosimy bakterie w naszych gardłach, jest to tak zwana normalna flora bakteryjna. W przypadku dzieci, które są nosicielami paciorkowca, ich normalna flora jest właśnie bakterią paciorkowca.
Jakie są korzyści tonsillektomii i adenoidektomii?
W przypadku normalnego dziecka z powiększonymi migdałkami i migdałkami, wskaźnik wyleczenia zaburzeń oddychania podczas snu jest większy niż 90%. Podczas gdy zwykle jest to oczywiste natychmiast po operacji, niektóre dzieci nie wykazują pełnej korzyści z poprawy przepływu powietrza, aż minie kilka dni i obrzęk ustąpi.
W przypadku dziecka z nawracającym zapaleniem migdałków, usunięcie migdałków i migdałków spowoduje mniejszą liczbę epizodów bólu gardła. Jednak żadna operacja nie uchroni nikogo przed przeziębieniem lub innym wirusem, a sporadyczne choroby z bólem gardła mogą nadal występować.
Istnieje kilka nietypowych przyczyn T&A poza problemami ze snem i nawracającymi infekcjami. Dzieci, które mają ropień (zbiór ropy) wokół migdałka może wymagać operacji w celu odprowadzenia infekcji. A tonsillektomia nie jest zazwyczaj wykonywane w tym czasie, ponieważ krwawienie jest bardziej prawdopodobne, jeśli migdałki są usuwane podczas infekcji. Dzieci te mogą być skierowane do T&A w 6 tygodni lub tak po zapalenie ustąpiło. Jeszcze rzadziej, dziecko z jednym migdałkiem, który rośnie znacznie większy od drugiego, zostanie skierowane na operację. Migdałek jest usuwany, aby upewnić się, że nie zawiera guza lub innego wzrostu.
Jakie są zagrożenia związane z tonsillektomią i adenoidektomią?
Operacja wykonywana jest w znieczuleniu ogólnym i jest to zazwyczaj najbardziej przerażająca część całego procesu, zarówno dla dzieci, jak i dla rodziców. Nowoczesne znieczulenie pediatryczne jest niezwykle bezpieczne. Jest ono podawane przez wyszkolonego specjalistę w dobrze monitorowanych warunkach. Zazwyczaj jest to anestezjolog specjalizujący się w opiece nad dziećmi. Przed zabiegiem rodzice będą mieli czas na rozmowę z anestezjologiem i zadanie szczegółowych pytań. Mniejsze stopnie znieczulenia (takie jak sedacja) mogą być w rzeczywistości bardziej niebezpieczne niż znieczulenie ogólne u zdrowego dziecka i są nieodpowiednie do operacji w gardle. Nawet jeśli dzieci mogą się przestraszyć podczas podawania środka znieczulającego, po operacji zazwyczaj nie pamiętają nic o czasie tuż przed zaśnięciem.
Najczęstszym ryzykiem związanym z tonsillektomią jest krwawienie po operacji. Zwykle potrzeba około dwóch tygodni, aby gardło całkowicie się zagoiło, a krwawienie może być widoczne w dowolnym momencie przed tym. Jednakże, gdy krwawienie występuje, jest to zwykle około pięciu do dziesięciu dni po operacji, kiedy „strup” nad miejscem, gdzie migdałki były (łóżko migdałków) pęka i oddziela się od ściany gardła. Wystarczające do zauważenia krwawienie zdarza się u około 2-4% pacjentów, choć jest ono znacznie częstsze u starszych nastolatków i młodych dorosłych. Będzie to widoczne jako krew w jamie ustnej. Znaczące krwawienie po samej adenoidektomii jest niezwykle rzadkie.
Pooperacyjne krwawienie z miejsca tonsillektomii często ustępuje samoistnie. Jednak zawsze zalecam, aby każde aktywnie krwawiące dziecko zostało zabrane na pogotowie w celu oceny, aby być bezpiecznym. Jeśli krwawienie utrzymuje się, jest to zwykle zarządzane w małych dzieci przez powrót do sali operacyjnej na krótki zabieg w znieczuleniu, w którym otwarte naczynie krwionośne jest znaleziony i kauteryzacji. Niektórzy nastolatkowie i dorośli mogą pozwolić na wykonanie tego zabiegu bez znieczulenia, ale większość dzieci nie pozwoli na dokładne badanie i kauteryzację podczas czuwania.
Podniebienie miękkie (dach jamy ustnej) powstrzymuje powietrze przed przepływem do tyłu z jamy ustnej do nosa podczas mowy i połykania. Po usunięciu migdałków, w tylnej części gardła jest znacznie większa przestrzeń łącząca usta z nosem i może minąć kilka tygodni, zanim podniebienie odpowiednio uszczelni się w tym rejonie, tak jak przed operacją. Dlatego większość pacjentów po operacji ma wysoki, skrzekliwy, „nosowy” głos, różniący się od „zatkanego” dźwięku, który mieli przed operacją. Zazwyczaj nie trwa to długo, ale czasami potrzeba kilku tygodni, a nawet miesięcy, aby podniebienie rozciągnęło się na tyle, by ponownie uzyskać dobre uszczelnienie. U rzadkich pacjentów (zazwyczaj tych z nieprawidłowościami podniebienia), ten problem z głosem może się utrzymywać, wymagając specjalnej terapii lub nawet dalszej operacji.
Sporadycznie, dziecko będzie miało ból po operacji, który jest tak silny, że nie będzie w stanie pić wystarczającej ilości płynów i stanie się odwodnione. Jeśli tak się stanie, dziecko może wymagać ponownego przyjęcia do szpitala na noc w celu podania silniejszych leków przeciwbólowych i płynów dożylnie. Inne zagrożenia, takie jak nadmierne krwawienie podczas operacji, blizny w gardle i infekcje są niezwykle rzadkie.
Czy migdałki i migdałki nie są potrzebne?
Było to przedmiotem obaw przez większą część XX wieku, zwłaszcza gdy tonsillektomia była wykonywana częściej. Ponieważ migdałki są tkanką odpornościową, logiczne wydaje się, że ich usunięcie w jakiś sposób zmniejszy zdolność organizmu do zwalczania infekcji i nowotworów. Jednak wiele badań zostało wykonanych w ciągu roku, aby spojrzeć na stawki chłoniaka, polio i innych infekcji z i bez migdałków. Nie było wiele spójnych ustaleń zmniejszenie funkcji immunologicznych lub zwiększone stawki choroby po T&A. Wydaje się, że migdałki i migdałki są „wierzchołkiem góry lodowej” w odniesieniu do układu odpornościowego, i że usunięcie ich nie szkodzi znacząco funkcji immunologicznej organizmu; istnieje wiele tego typu tkanki limfoidalnej w innych miejscach ciała.
Jak wykonuje się tonsillektomię i adenoidektomię?
Migdałki i migdałki są często określane jako jedna część ciała, ponieważ są one zazwyczaj zarządzane razem. Jak omówiliśmy powyżej, migdałki są dwie grudki tkanki po obu stronach języka, a migdałki są trzeci guzek między migdałkami, ale siedzi wyżej w tylnej części gardła, za dachem jamy ustnej, gdzie nie mogą być łatwo widoczne. Jeśli myślisz o migdałkach i migdałkach w trzech wymiarach, są one jak łuk lub pierścień tkanki w tylnej części gardła. Więc czy operacja jest rozważana dla problemów z oddychaniem w nocy, lub dla nawracających infekcji, migdałki i migdałki nie są rozpatrywane oddzielnie, ponieważ są one zarówno zaangażowane w każdym z tych problemów. Czasami bardzo małe dziecko będzie miał migdałki usunięte na niedrożność nosa, ale nie migdałki, jeśli nie zaczęły jeszcze powiększać. Innym razem, u nastolatka lub młodego dorosłego, tylko migdałki zostaną usunięte, ponieważ migdałki już się skurczyły wraz ze wzrostem. Ale zazwyczaj, są one usuwane w tym samym czasie.
Tonsillektomia i adenoidectomy odbywa się przez usta, i nie ma żadnych cięć lub szwów w dowolnym miejscu na skórze. Migdałki mogą być usuwane za pomocą noża i nożyczek, z elektrycznym kauteryzacji, lub z jednym z kilku nowych urządzeń, które cięcia tkanki z mniej ciepła i uszkodzenia otaczającego obszaru. Podczas gdy kilku chirurgów używać lasera, nie sądzę, że dodatkowe ryzyko korzystania z tego urządzenia jest równoważone przez dowolny znaczący spadek bólu lub krwawienia po surgery.
The migdałki są widoczne, gdy usta są otwarte, i są usuwane, patrząc bezpośrednio na nich. Są one również zamknięte, co oznacza, że mogą być usunięte z ich łóżek w ścianie gardła jako jeden kawałek tkanki. Migdałki natomiast nie są widoczne bezpośrednio i muszą być oglądane za pomocą lusterka umieszczonego w tylnej ścianie gardła. Nie są one zamknięte, więc są zawsze „golone” w dół z kiretą lub instrumentem golenia zasilany, i wychodzą w kawałkach. Pobierana jest wystarczająca ilość tkanki, aby odblokować grzbiet nosa, ale zawsze na końcu operacji pozostaje niewielka ilość tkanki migdałka. Każda próba usunięcia wszystkich migdałków nie tylko byłaby nieudana, ale wiązałaby się z ryzykiem uszkodzenia pobliskich struktur i poważnego zbliznowacenia tylnej ściany gardła. Niezwykle rzadko zdarza się, aby niewielka ilość tkanki migdałków pozostawiona po operacji odrosła na tyle, aby powodować problemy.
Do usuwania migdałków używam urządzenia zwanego Coblator®. Jest to narzędzie chirurgiczne, które wykorzystuje prąd elektryczny do wytworzenia bardzo małego pola energetycznego, które zakłóca wiązania tkankowe. Rezultatem jest to, że migdałek może być usunięty z jego łóżka z bardzo małym krwawieniem i minimalnym uszkodzeniem cieplnym otaczającej tkanki. Powoduje to mniej bolesny powrót do zdrowia w porównaniu do innych metod całkowitego usunięcia migdałka.
Niektórzy chirurdzy zrobić częściowe (lub intracapsular) tonsillektomii dla pacjenta z bezdechu sennego. Z tego podejścia, migdałki są golone w dół, jak migdałki opisane powyżej. Niewielka ilość tkanki migdałków pozostaje w tyle i jest kauteryzowana prądem elektrycznym. Teoria za tą operacją jest to, że leczenie może być mniej bolesne niż operacja, w której migdałki są usuwane całkowicie. Istnieją również pewne dowody, że krwawienie może być mniej prawdopodobne podczas operacji. Ważne jest, aby zrozumieć, że powodem pozostawienia niewielkiej ilości tkanki migdałków w częściowej tonsillektomii nie jest to, że ten mały kawałek tkanki migdałków służy potrzebnego celu dla układu odpornościowego. Masz dużo tej tkanki wokół całego gardła, więc nawet wtedy, gdy migdałki są całkowicie usunięte nie ma dodatkowego ryzyka infekcji.
Użyłem tej techniki przez kilka lat, a ja nie widziałem dużej różnicy w doświadczeniu odzysku. Ponadto, widziałem kilku pacjentów ze znacznym odrostem tkanki migdałków po tej operacji, co wymagało kolejnej procedury. Więc z tych powodów, ja teraz tylko zrobić regularne operację całkowitego usunięcia, chyba że istnieje jakiś szczególny powód, aby rozważyć częściowe tonsillektomii. Wyniki są wiarygodne i moje doświadczenie w tym zakresie było dobre.
Czy moje dziecko musi zostać na noc w szpitalu po tonsillektomii?
W przeszłości wszystkie dzieci poddawane tej operacji zostawały na noc na obserwacji. Obecnie nie jest to konieczne, chyba że istnieje wyjątkowa przyczyna przyjęcia (np. ciężki obturacyjny bezdech senny, wiek poniżej 3 lat lub podstawowe problemy medyczne). W rzeczywistości nie powinno to zmniejszać bezpieczeństwa operacji, ponieważ najczęstsze powikłanie (krwawienie) zwykle nie występuje do co najmniej pięciu dni po operacji. Jeśli po kilku godzinach spędzonych na sali pooperacyjnej dziecko dobrze oddycha, śpi i pije, może ono bezpiecznie wrócić do domu. Oczywiście, każde dziecko może zostać przyjęte do szpitala z sali pooperacyjnej, jeśli – w opinii chirurga – istnieje jakikolwiek problem wymagający obserwacji.
Co może jeść moje dziecko po tonsillektomii i adenoidektomii?
W przeszłości wielu chirurgów stosowało ścisłe wytyczne dotyczące diety po operacji. Dozwolone były tylko płyny, a mleko i soki cytrusowe były zabronione. Chociaż jest to kwestia indywidualnej praktyki, nie zalecam żadnych ograniczeń, z wyjątkiem unikania „ostrych” pokarmów przez pierwsze dwa tygodnie (takich jak precle czy chipsy, które mogą powodować krwawienie). Bezpośrednio po znieczuleniu dziecko może odczuwać pewne mdłości, a obfite pokarmy, takie jak mleko czy ser, mogą powodować wymioty. Uczucie to ustępuje jednak zwykle po kilku godzinach. Lody są idealnym pokarmem, ponieważ są zimne (co zmniejsza ból gardła), płynne (co zapobiega odwodnieniu) i bogate w kalorie (co jest ważne, ponieważ dziecko może nie jeść zbyt dobrze po operacji).
Czego powinienem się spodziewać po tonsillektomii i adenoidektomii?
Tonsillektomia i adenoidektomia mogą wiązać się z dość bolesnym powrotem do zdrowia, a nieprzyjemny ból gardła może utrzymywać się do czasu zakończenia gojenia w ciągu około dwóch tygodni. Niektóre dzieci, zwłaszcza małe, odbijają się dość szybko, ale starsze dzieci, młodzież i dorośli mają zwykle trudniejszy czas. Ból wydaje się być największy między 5 a 10 dniem po operacji, a następnie stopniowo ustępuje. Pacjenci mogą mieć również nieprzyjemny smak w ustach i nieświeży oddech, ponieważ strup pęka i odpada. Ból ucha jest bardzo powszechny, ponieważ te same nerwy doprowadzają wrażenia do gardła i uszu. Nie oznacza to jednak, że występuje infekcja ucha.
Antybiotyki nie są konieczne, ale ważne jest kontrolowanie bólu. Aspiryna nie powinna być stosowana (przez dwa tygodnie przed lub po operacji), ponieważ może zakłócać krzepnięcie krwi i przyczyniać się do krwawienia. Jedną z dobrych opcji jest acetaminofen (Tylenol®). W przeszłości inne leki z grupy „NSAID”, takie jak ibuprofen (Motrin® lub Advil®) były unikane ze względu na obawy dotyczące krwawienia, ale ostatnie badania wykazały, że są one bezpieczne i skuteczne w łagodzeniu bólu po operacji migdałków. Obecnie zalecam podawanie Tylenolu lub ibuprofenu co sześć godzin. Można je również łączyć, podając naprzemiennie Tylenol i ibuprofen, tak aby coś można było podawać co trzy godziny.
Tylenol witjh Codeine był używany w przeszłości, ale badania nie wykazują, że to poprawia ulgę w bólu znacznie w porównaniu do zwykłego Tylenol. Co ważniejsze, ostatnie badania wykazały, że niewielki odsetek dzieci (z powodów genetycznych) jest podatny na metabolizowanie kodeiny bardzo szybko, co powoduje ryzyko wystąpienia poważnych skutków ubocznych. W bardzo rzadkich przypadkach mogą one nawet zagrażać życiu. Obecnie nie robi się tego rutynowo, zwłaszcza że kodeina nie poprawia zbytnio kontroli bólu. FDA faktycznie zakazuje obecnie stosowania Tylenolu z kodeiną u młodych pacjentów. Starsi pacjenci, z drugiej strony, mogą używać oksykodonu jako dodatku do innych leków. To musi być stosowany ostrożnie, i nie powinny być podane do pacjentów, którzy są groggy lub senny.
Pacjenci mogą połknąć trochę krwi podczas operacji, i to nie jest niczym niezwykłym, aby zobaczyć niewielką ilość starych, ciemnych krwi po wymioty na pierwszy dzień. Jednakże, każde aktywne krwawienie (z jasnoczerwoną krwią) jest nieprawidłowe i dziecko powinno być natychmiast zabrane na oddział ratunkowy w celu oceny. Nawet jeśli krwawienie ustało do czasu przybycia dziecka do szpitala, zwykle zatrzymujemy je na kilka godzin na obserwacji. Z tego powodu bardzo ważne jest, aby w ciągu pierwszych dwóch tygodni nie podróżować daleko od miejsca, w którym można uzyskać pomoc medyczną – nie dalej niż 30 minut od najbliższego szpitala. W tym czasie nie wolno wykonywać takich czynności jak podróże samolotem, pływanie łódką, biwakowanie i wycieczki. Szkoła nie musi być ograniczona, a dziecko może wrócić do zajęć, jak tylko poczuje się na tyle dobrze, aby do nich wrócić (zazwyczaj dzień lub dwa).
Jeśli dziecko nie pije wystarczająco dużo po operacji, może dojść do odwodnienia. Jeśli dziecko przyjmuje wystarczającą ilość płynów, jedzenie jest mniejszym problemem w pierwszym tygodniu po operacji. Kalorie można uzupełnić podając płyny, takie jak koktajle mleczne. Odwodnione dziecko może odczuwać nadmierne zmęczenie lub zawroty głowy, mieć suchość w ustach i rzadziej oddawać mocz. Jeśli tak jest, powinno być widziane przez pediatrę lub chirurga, który może zalecić przyjęcie do szpitala w celu dożylnej terapii płynami.