Pseudofaktiskt cystoidt makulaödem (CME), även känt som Irvine-Gass-syndromet, resulterar i smärtfri synförlust och uppträder vanligen 4-6 veckor efter kataraktkirurgi, även om riskfaktorer för denna komplikation ofta kan identifieras mycket tidigare. Patienter med förhöjd risk för CME är bland annat de med diabetes mellitus utan retinopati, de med diabetes med retinopati (relativ risk 1,80 respektive 6,23), patienter med epiretinal membran i anamnesen (RR 5.60) eller uveit (RR 2,88), och de med retinal venocklusion (RR 4,47).1
Det är viktigt att informera patienter som löper ökad risk för CME före ingreppet, eftersom det bidrar till att lindra deras bestörtning om komplikationen skulle inträffa. Vissa intraoperativa komplikationer, såsom bakre kapselruptur och kvarhållet linsmaterial, är också kända för att öka förekomsten av CME.2 Om patienten drabbas av något av ovanstående kan frekvent dilatation under den postoperativa perioden vara indicerad för att hjälpa till att upptäcka tecken på CME.
Följande är några pärlor att ha i åtanke när du samhandlar med patienter som genomgår kataraktkirurgi.
RED FLAGS
Föreslagna etiologiska faktorer för postoperativ CME är bland annat inflammation, vitreomakulär dragning och vaskulär instabilitet. Den primära etiologin tycks vara oreglerade inflammatoriska mediatorer i kammaren och glaskroppen till följd av kirurgisk manipulation. Dessa mediatorer (t.ex. leukotriener och prostaglandiner) stör barriärerna mellan blod och vatten och mellan blod och näthinna, vilket leder till ökad permeabilitet.3 Tidpunkten för den typiska uppkomsten av CME kan bero på hur lång tid det tar för dessa inflammatoriska mediatorer att nå baksidan av ögat från det främre segmentet.
Misstanke om CME väcks av minskad VA eller metamorfopsi som inte kan förklaras av andra etiologier som förknippas med kataraktkirurgi, inklusive kvarvarande brytningsfel, hornhinneödem, linsmissbildning eller bakre kapselöppning.
Visuellt signifikant CME är relativt ovanligt, och förekommer i 0,1 % till 3,5 % av ögonen efter kataraktkirurgi.4-6 Icke visuellt signifikant makulaödem är mycket vanligare. Det ses i 3 % till 41 % av de ögon som utvärderas med OCT och i 20 % till 55 % av de ögon som utvärderas med fluoresceinangiografi.7
Patientens VA och symtom bör avgöra behovet av OCT-avbildning. Suddig syn i avsaknad av andra fynd kräver noggrann dilaterad fundusundersökning och makulärt OCT (Figur 1). Rutinmässig avbildning av alla patienter kan identifiera vissa med asymtomatisk CME och leda till onödig behandling och patientångest.
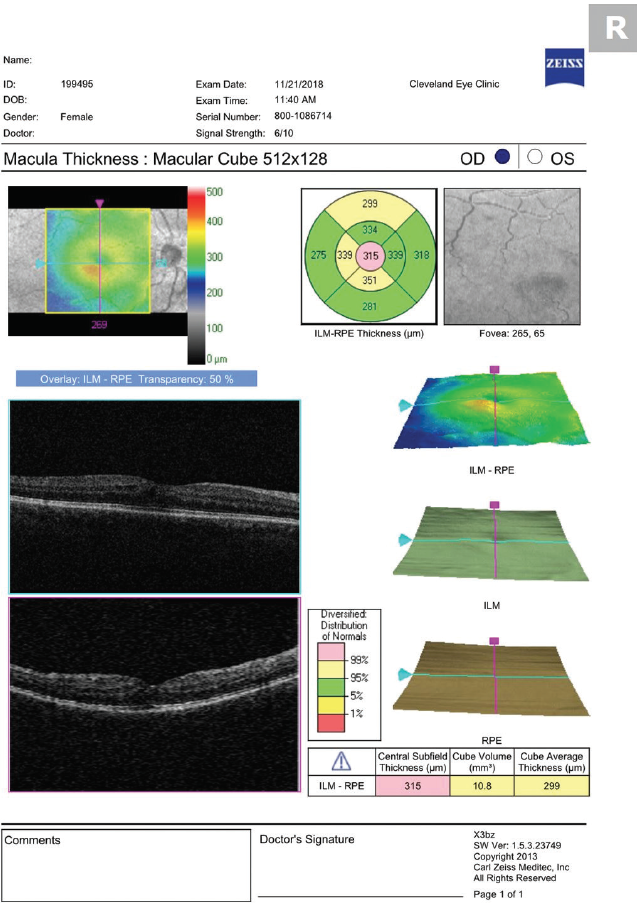
Figur 1. OCT utförd 30 dagar efter kataraktkirurgi visar mild CME.
Tillbaka CME
Det finns ingen konsensus som definierar det optimala behovet av förebyggande eller behandling av CME. Profylaktisk behandling med ett aktuellt icke-steroidalt antiinflammatoriskt läkemedel (NSAID) före kataraktoperation visade sig minska förekomsten av CME postoperativt; de visuella effekterna av CME som förekom var dock obetydliga på lång sikt (>3 månader).8
Nyligen fick dexametason intraokulär suspension 9 % (Dexycu, Eyepoint Pharmaceuticals) FDA-godkännande för injektion bakom iris vid kataraktoperation. Denna formulering befanns vara säker och effektiv vid behandling av inflammation som uppstår efter kataraktkirurgi och kan vara ett alternativ till postoperativ instillation av steroiddroppar.9
Profylaktiska postoperativa topiska antiinflammatoriska läkemedel minskar förekomsten av CME. En analys av 30 randomiserade kliniska prövningar, inklusive okomplicerad kataraktkirurgi hos icke-diabetiska patienter, visade att postoperativa topiska NSAID signifikant minskade oddsen för att utveckla CME jämfört med postoperativa topiska kortikosteroider.10 Den analysen visade också att en kombination av kortikosteroider och NSAID var överlägsen enbart topiska kortikosteroider.
Om en patient skulle utveckla CME trots profylaktisk behandling kan tillståndet generellt hanteras med topiska läkemedel. Även om ödemet ofta är självbegränsande under loppet av flera månader är topisk NSAID-behandling effektiv när det gäller att minska CME som upptäcks med OCT och kan påskynda den visuella återhämtningen efter kirurgi jämfört med placebo.11 Kombinationen av en kortikosteroid och en NSAID tycks också vara överlägsen endera antiinflammatoriska läkemedlet ensamt. I en studie var den genomsnittliga förbättringen av Snellen VA under 3 månader 1,6 linjer hos patienter som fick en NSAID, 1,1 linjer hos patienter som fick en steroid och 3,8 linjer hos patienter som fick en kombination.12
I vår praktik förskriver vi prednisolonacetat 1 % och ketorolac 0,5 % som ska användas fyra gånger dagligen tills CME har upphört, följt av en tre veckors nedtrappning. Vi trappar av båda på rekommendation av den retinagrupp vi samarbetar med (tre gånger om dagen i 1 vecka, sedan två gånger om dagen i 1 vecka, följt av en gång om dagen i 1 vecka). Bli inte orolig om svårighetsgraden av CME förvärras strax efter att du börjat med topisk behandling. I likhet med den fördröjda uppkomsten av ödemet (som antas bero på den tid det tar för inflammatoriska mediatorer att nå näthinnan från det främre segmentet) tar det också tid för läkemedel att nå näthinnan från ögonytan (figurerna 2 och 3).
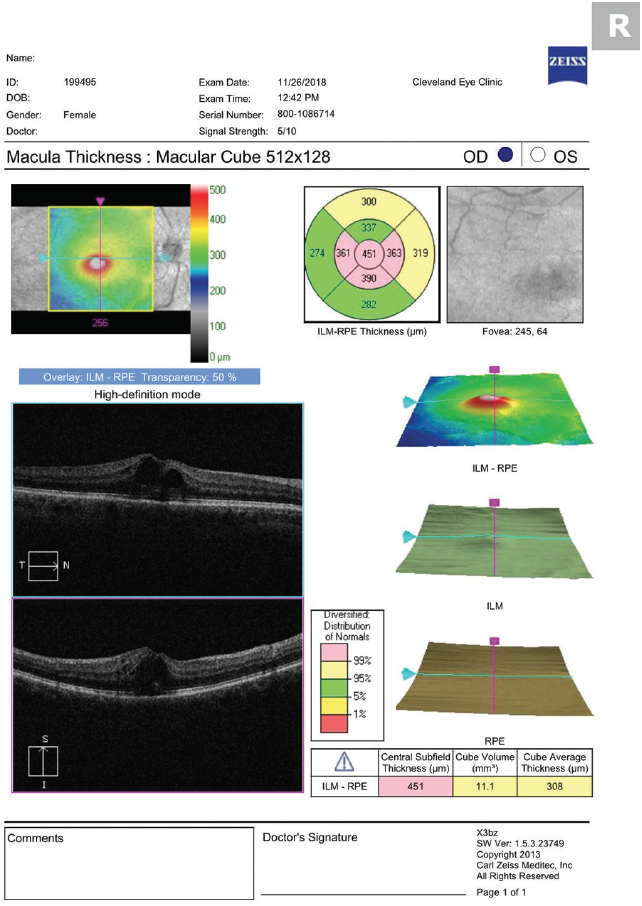
Figur 2. OCT utfört 5 dagar efter påbörjad behandling med prednisolonacetat och ketorolak fyra gånger dagligen visar försämrad CME.
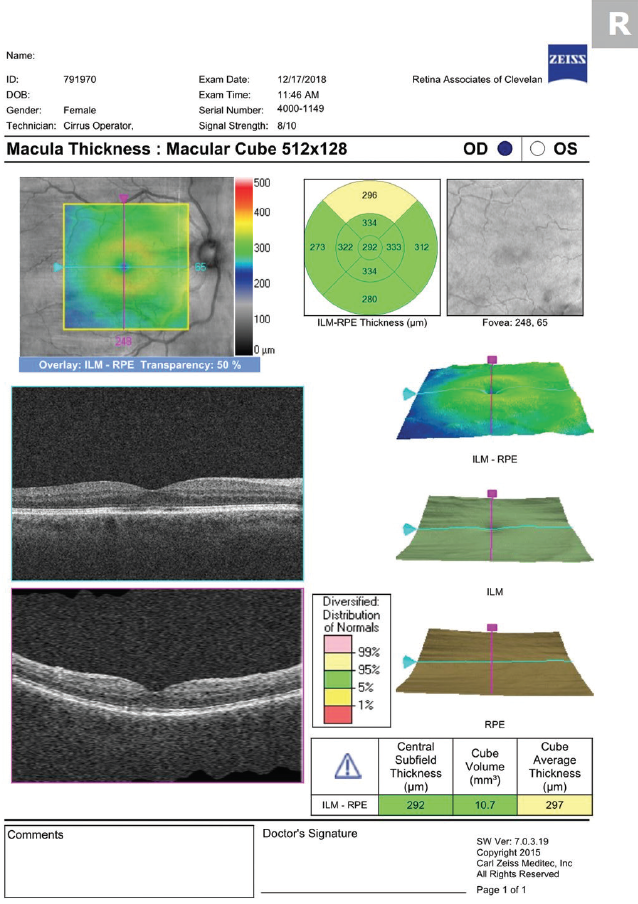
Figur 3. OCT utförd 1 månad efter påbörjad behandling visar att CME har löst sig.
Recalcitrant CME kräver ofta ytterligare ingrepp för visuell återhämtning. Om strukturella (OCT-fynd) och funktionella (VA) förbättringar inte sker inom en månad efter aktuell behandling, är remiss till en näthinnespecialist indicerad. Periokulära steroidinjektioner (subtenon och retrobulbära) har visat sig minska ödem och förbättra VA vid CME som är refraktär mot aktuell behandling.13 Intraokulära steroidinjektioner och intravitreala implantat med förlängd frisättning har också förbättrat resultaten hos patienter med kronisk CME.14
Anti-VEGF-injektioner har också visat sig vara fördelaktiga vid behandling av kronisk CME. En retrospektiv multicenterstudie visade att 72 % av ögonen med refraktär CME som behandlades med minst en intravitreal injektion av bevacizumab (Avastin, Genentech) hade en förbättring av VA och en minskning av den genomsnittliga centrala makulatjockleken efter 12 månader.15
I vissa fall måste kirurgiska metoder användas för att behandla CME. Till exempel kan kirurgiskt avlägsnande av kvarhållet linsmaterial behövas för att lösa recalcitrant CME. Pars plana vitrektomi har också resulterat i förbättrade visuella resultat för CME som inte har svarat på medicinsk behandling.16
TACKHEMPUNKTER
I samvården av patienter med kataraktkirurgi lönar det sig att kunna känna igen vanliga komplikationer som CME och veta hur man ska gå vidare när de upptäcks.
För att sammanfatta, identifiera riskpatienter (de som har diabetes, epiretinal membran, uveit eller retinala venerocklusion) preoperativt. Var också medveten om intraoperativa komplikationer som kan öka risken för CME (t.ex. bakre kapselruptur, kvarvarande linsfragment). Uteslut andra orsaker till postoperativ oskärpa och gör en noggrann dilaterad undersökning och macular OCT för att identifiera CME. Informera och lugna patienten om att CME är ett behandlingsbart tillstånd. Behandla lokalt med NSAID och steroider och remittera till en näthinnespecialist för ytterligare ingrepp om CME inte är uthärdlig.
1. Henderson BA, Kim JY, Ament CS, Ferrufino-Ponce ZK, Grabowska A, Cremers SL. Kliniskt pseudophakiskt cystoidt makulaödem. Riskfaktorer för utveckling och varaktighet efter behandling. J Cataract Refract Surg. 2007;33(9):1550-1558.
2. Kim SJ, Belair ML, Bressler NM, et al. A method of reporting macular edema after cataract surgery using optical coherence tomography. Retina. 2008;28(6):870-876.
3. Benitah NR, Arroyo JG. Pseudophakiskt cystoidt makulaödem. Int Ophthalmol Clin. 2010;50(1):139-153.
4. Powe NR, Schein OD, Gieser SC, et al. Syntes av litteraturen om synskärpa och komplikationer efter kataraktutdragning med intraokulär linsimplantation. Cataract Patient Outcome Research Team. Arch Ophthalmol. 1994;112(2):239-252.
5. Greenberg PB, Tseng VL, Wu WC, et al. Prevalens och prediktorer av okulära komplikationer i samband med kataraktkirurgi hos veteraner i USA. Ophthalmology. 2011;118(3):507-514.
6. Clark A, Morlet N, Ng JQ, et al. Hela befolkningens utveckling av komplikationer till följd av kataraktkirurgi under 22 år i västra Australien. Ophthalmology. 2011;118(6):1055-1061.
7. Bélair ML, Kim SJ, Thorne JE, et al. Incidence of cystoid macular edema after cataract surgery in patients with and without uveitis using optical coherence tomography. Am J Ophthalmol. 2009;148(1):128-135.
8. Grzybowski A, Kim SJ. Kortikosteroider ersatta med icke-steroida antiinflammatoriska läkemedel: är det motiverat av evidensbaserad medicin? J Cataract Refract Surg. 2016;42(3):510-511.
9. Donnenfeld E, Holland E. Dexametason intrakameral drug-delivery suspension for inflammation associated with cataract surgery: a randomized, placebo-controlled, phase III trial. Ophthalmology. 2018;125(6):799-806.
10. Heier JS, Topping TM, Baumann W, et al. Ketorolac kontra prednisolon kontra kombinationsbehandling vid behandling av akut pseudophakiskt cystoidt makulaödem. Ophthalmology. 2000;107(11):2034-2039.
11. Kim SJ, Schoenberger SD, Thorne JE, Ehlers JP, Yeh S, Bakri SJ. Topiska icke-steroida antiinflammatoriska läkemedel och kataraktkirurgi: en rapport från American Academy of Ophthalmology. Ophthalmology. 2015;122(11):2159-2168.
12. Shelsta HN, Jampol LM. Farmakologisk behandling av pseudofaktiskt cystoidt makulaödem: uppdatering 2010. Retina. 2011;31(1):4-12.
13. Benhamou N, Massin P, Haouchine B, Audren F, Tadayoni R, Gaudric A. Intravitreal triamcinolon för refraktärt pseudofaktiskt makulaödem. Am J Ophthalmol. 2003;135(2):246-249.
14. Bellocq D, Korobelnik JF, Burillon C, et al. Effectiveness and safety of dexamethasone implants for post-surgical macular oedema including Irvine-Gass syndrome: the EPISODIC study. Br J Ophthalmol. 2015;99(7):979-983.
15. Arevalo JF, Maia M, Garcia-Amaris RA, et al; Pan-American Collaborative Retina Study Group. Intravitreal bevacizumab for refractory pseudophakic cystoid macular edema: The Pan-American Collaborative Retina Study Group results. Ophthalmology. 2009;116:1481-1487.
16. Cardone S, et al. The role of pars plana vitrectomy for pseudophakic cystoid macular edema. Invest Ophthalmol Vis Sci. 2003;44(7):3012.

Charles A. Roseman, OD
- Cleveland Eye Clinic, Ohio
- [email protected]
- Financial disclosure: None