De främsta skälen till att föräldrar väljer att vägra HPV-vaccinera sina barn
Credit: Johns Hopkins Medicine
Resultaten, som publicerades i novembernumret av Journal of Adolescent Health, skulle kunna hjälpa folkhälsoföreträdare och yrkesföreningar att utveckla nya interventioner för att öka HPV-vaccineringstakten.
Hpv-vaccinet har redan visat sig lovande när det gäller att bidra till att stävja de sedan länge ökande frekvenserna av cancer som överförs av viruset, inklusive uppskattningsvis 31 500 fall i USA årligen av cancer i livmoderhalsen, slidan, vulvan, orofarynx och anus. Den amerikanska läkemedelsmyndigheten Food and Drug Administration godkände vaccinet – med början vid 9 års ålder – 2006 för kvinnor och 2009 för män. Men det rekommenderades inte för användning hos män förrän 2011 av Advisory Committee on Immunization Practices, den grupp av medicinska experter som ger vägledning om vacciner till allmänheten. Studier över hela världen har visat att vaccinet är praktiskt taget 100 procent effektivt och mycket säkert, och FDA har kommit fram till att den stora majoriteten av biverkningarna är små och att fördelarna fortsätter att väga tyngre än biverkningarna.
Trots ACIP:s rekommendation att inkludera vaccinet som en del av den rutinmässiga vaccinationsserien för barn är den nuvarande användningen av vaccinet i USA fortfarande relativt låg. År 2016, det senaste året för vilket uppgifter om vaccinationsfrekvens finns tillgängliga, hade endast 50 procent av de berättigade kvinnorna och 38 procent av de berättigade männen fullföljt vaccinationsserien.
”Vi ville bättre förstå varför föräldrar väljer att inte vaccinera sina barn mot HPV, eftersom den informationen är avgörande för att utveckla förbättrade folkhälsokampanjer och budskap till vårdgivarna för att öka vaccinationsfrekvensen”, säger Anne Rositch, författare till studien, M.S.P.H., Ph.D., biträdande professor vid institutionen för epidemiologi vid Johns Hopkins Bloomberg School of Public Health. Hon har en gemensam anställning inom onkologi vid Johns Hopkins Sidney Kimmel Comprehensive Cancer Center.
För studien har forskarna använt sig av data från National Immunization Survey-Teen (NIS-Teen) 2010-2016, en serie årliga vaccinövervakningsundersökningar som genomförs av U.S. Centers for Disease Control and Prevention. NIS-Teen samlar in information från ett nationellt representativt urval av föräldrar om deras barns vaccinationsanvändning, och vaccinationsfrekvensen verifieras med information från varje barns läkare.
Under dessa år innehöll undersökningen frågor om huruvida föräldrarna planerade att vaccinera sina barn mot HPV om de inte redan hade gjort det – och, om inte, varför de valde att inte göra det. Forskargruppen analyserade svaren på den specifika frågan, som ställdes varje år från 2010-2016. År 2010 fanns svar från 3 068 föräldrar till flickor och 7 236 föräldrar till pojkar i åldern 13-17 år. År 2016 kom svaren från 1 633 föräldrar till flickor och 2 255 föräldrar till pojkar i åldern 13-17 år. Frågan var öppen och gav föräldrarna möjlighet att nämna sina skäl snarare än att välja från en lista.
Rositch och hennes kollegor, däribland Anna Beavis, M.D., M.P.H., och Kimberly Levinson, M.D., M.P.H., båda biträdande professorer vid institutionen för gynekologi och obstetrik vid Johns Hopkins University School of Medicine; och Melinda Krakow, M.P.H., Ph.D., tidigare masterstudent i folkhälsovetenskap vid Johns Hopkins Bloomberg School of Public Health, sorterade svaren i ”orsakskategorier” och separerade uppgifterna per år och per barnens kön.
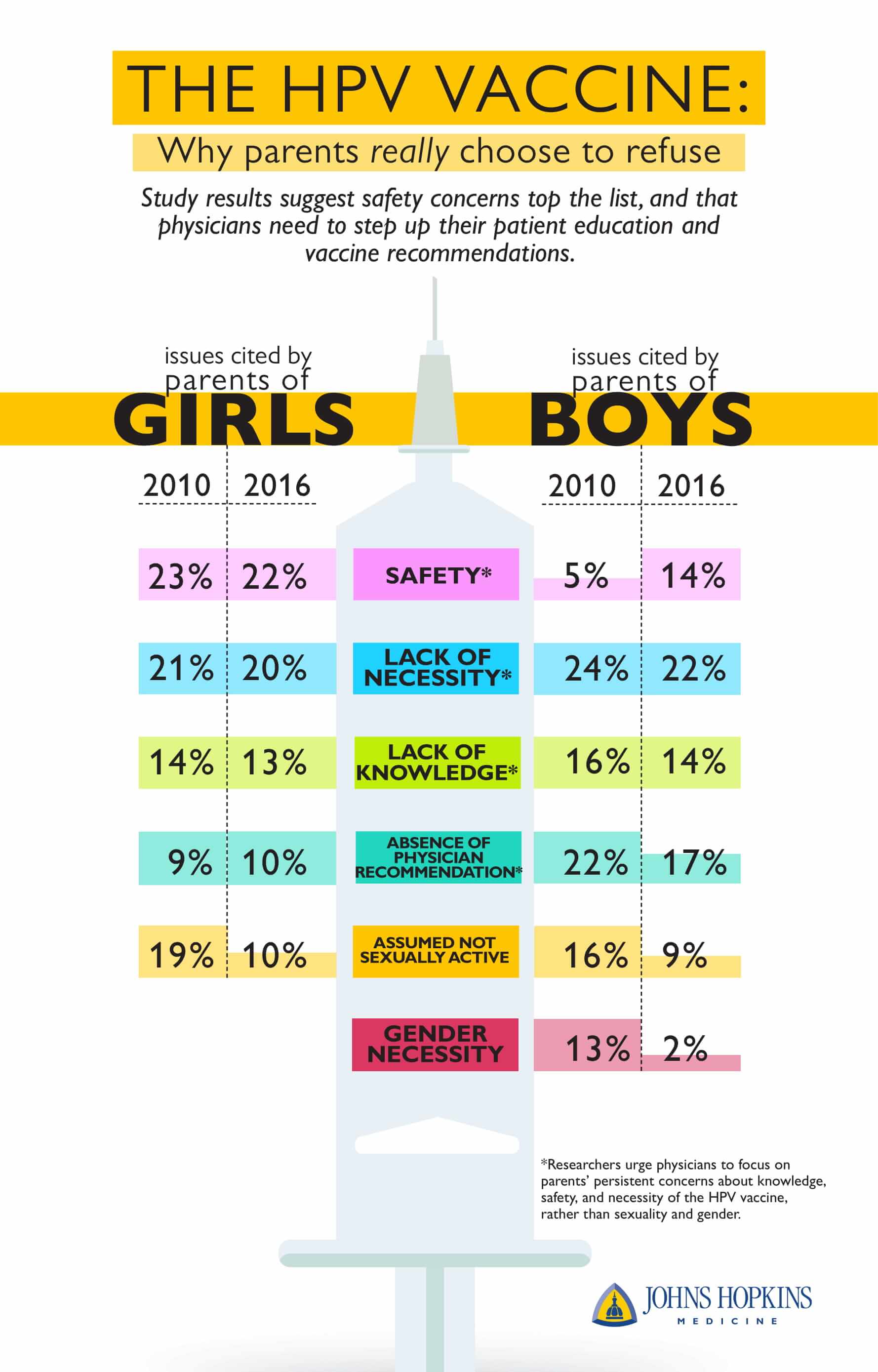
De fann att för flickor förblev de fyra främsta skälen som föräldrarna angav för att inte vaccinera relativt stabila mellan 2010 och 2016. Dessa var bland annat säkerhetsrisker (som angavs av 23 procent av föräldrar som inte vaccinerade 2010 jämfört med 22 procent 2016), bristande nödvändighet (21 procent jämfört med 20 procent), kunskap (14 procent jämfört med 13 procent) och läkarrekommendation (9 procent jämfört med 10 procent). De som angav sitt barns brist på sexuell aktivitet minskade med nästan hälften under dessa år (19 procent jämfört med 10 procent).
För pojkar minskade alla de främsta skälen som angavs av föräldrarna för att inte vaccinera 2010 med tiden. Dessa inkluderade brist på nödvändighet (24 procent mot 22 procent), läkares rekommendation (22 procent mot 17 procent), kunskap (16 procent mot 14 procent), barnets brist på sexuell aktivitet (16 procent mot 9 procent) och kön (13 procent mot 2 procent). Noterbart är dock att oron för säkerheten ökade från 5 procent 2010 till 14 procent 2016. Forskarna är inte säkra på varför det är så, men noterar att mindre än 1 procent av föräldrarna till män från 2010 till 2016 rapporterade oro för anti-vaccinering som ett skäl till att inte vaccinera sitt barn. Forskarna säger att det är osannolikt att dessa säkerhetsbekymmer tillskrivs exponering för falsk anti-vaccinationsinformation.
Beavis säger att deras resultat visar att föräldrarna är mindre oroade över HPV-vaccinets relation till kön och sexuell aktivitet, och att folkhälsokampanjer bör fokusera på ihållande oro för säkerheten och nödvändigheten av vaccinet för både pojkar och flickor för att vara lyhörda för föräldrarnas verkliga oro. Hon föreslår att läkare som vanligen administrerar HPV-vaccinet, inklusive familjeläkare, obstetriker/gynekologer och barnläkare, bör fokusera på det faktum att HPV-vaccinet har en enorm potential att förebygga cancer och har en stark säkerhetsprofil från över ett decennium av vaccinadministration.
Dessa läkare kan också vara mer benägna att ta upp ämnet med föräldrarna och rekommendera vaccinet om de själva bättre förstår att relativt få föräldrar undviker att vaccinera sig på grund av oro för sexuell aktivitet.
”Vi tror att alla läkare måste vara förkämpar för detta vaccin som har potential att förhindra tiotusentals fall av cancer varje år”, säger Beavis. ”Att ge en stark rekommendation är ett kraftfullt sätt att förbättra vaccinationsfrekvensen.”
Upp till 80 procent av sexuellt aktiva amerikaner kommer att smittas av HPV någon gång under sitt liv, enligt American Sexual Health Association. Majoriteten av dessa infektioner löser sig utan symtom. HPV är dock sexuellt överförbart och kan orsaka genitala vårtor och godartade tumörer i luft- och tarmkanalen, ett tillstånd som kallas laryngeal papillomatos. Dessutom kan vissa stammar orsaka förändringar i DNA som främjar bildandet av cancer hos både män och kvinnor.
HPV kan överföras på andra sätt än genom samlag. Guttmacher Institute, som bedriver oberoende forskning om sexuell aktivitet, sexuellt överförbara sjukdomar och reproduktiv hälsa, rapporterar att uppskattningsvis 50 procent av tonåringar i åldrarna 15-19 år har oralsex med en partner av motsatt kön och 1 av 10 har analsex med en partner av motsatt kön.
Hpv-vaccinet kan skydda mot nio cancerframkallande stammar av HPV. Det rekommenderade doseringsschemat för vaccinet innebär nu två injektioner om den första ges före 15 års ålder, eller tre injektioner om den första ges efter 15 års ålder.
På webben:
- Human Papillomavirus (HPV)
- HPV: 5 saker som alla kvinnor bör veta
.