Allt innehåll från serien Blod & Blod och blodproppar finns här.
CanMEDS Roles addressed:
Fallbeskrivning
En gravid 32-årig kvinna kommer till akuten med bröstsmärtor. Hon är 33 veckors gestationsålder och detta är hennes tredje graviditet (två tidigare händelselösa förlossningar). Smärtan började för tre timmar sedan när hon tittade på tv. Smärtan är skarp, värre vid inspiration och lokaliserad längs den högra bröstkanten. Hon har lätt dyspné i vila. Hon nekar till hjärtklappning eller hemoptys och har inga klagomål på obehag i vader eller lår. Hon är i övrigt frisk och har ingen tidigare historia av venös tromboembolism (VTE) och tar endast ett prenatalt vitamin.
Vid undersökning är hennes hjärtfrekvens 102, blodtryck 115/70, syremättnad 96 % i rumsluft och andningsfrekvens 22. Hennes vikt är 80 kg. Hjärt- och andningsundersökningar är okej. Hon har ingen svullnad eller erytem i benen. Hennes buk visar en gravid livmoder.
Hennes blodprov visar ett Hb på 98, WBC 5,0, trombocyter 156, kreatinin 80. D-Dimer är 1 080. Hennes lungröntgen är okej, utan utgjutningar eller konsolidering.
Har hon lungemboli (PE)?
Huvudtext
Fråga 1: Hur hjälpsamma är kliniska prediktionsregler och D-Dimer för att utesluta eller utesluta lungemboli vid graviditet?
Problemet med att diagnostisera lungemboli under graviditet är att dyspné och takykardi är mycket vanliga under normal graviditet, särskilt under tredje trimestern. Det är sant att risken för VTE är 5 till 10 gånger högre under graviditeten (med den högsta risken under postpartumperioden). Med tanke på den låga grundrisken för VTE hos unga kvinnor överlag (1 på 10 000) är den absoluta risken för VTE under graviditeten dock fortfarande inte särskilt hög. I Kanada är t.ex. incidensen av PE 5,4 fall per 10 000 graviditeter 1.
Tyvärr är våra vanliga kliniska prediktionsregler (t.ex. Wells-score för PE) inte tillämpliga på gravida kvinnor eftersom de studier som har tagit fram dessa poäng har uteslutit dem. Specificiteten hos Wells-kriterierna kan ifrågasättas vid graviditet eftersom takykardi och benödem är vanliga vid normal graviditet. Möjligheten att bedöma en ”alternativ diagnos” är också svår under graviditet 2. Av dessa skäl avråder de flesta obstetriska riktlinjer från att använda kliniska prediktionsregler för att utesluta VTE (inklusive PE).
Hur är det med D-Dimer? Samma fråga. En D-Dimer, som vanligtvis används för att utesluta VTE i samband med en låg klinisk pretest sannolikhet, har inte validerats i den gravida populationen. Gravida kvinnor uteslöts i allmänhet från de studier som fastställde användningen av D-Dimer vid diagnos av PE. Med tanke på de ovannämnda problemen med att fastställa en sannolikhet före test är det oklart hur D-Dimer ska tolkas vid graviditet. D-Dimer vid normal graviditet ökar vanligtvis med gestationsåldern, och tröskelvärdet för en ”positiv” D-Dimer är inte känt. I mindre observationsstudier har det föreslagits att alternativa tröskelvärden för D-Dimer kan vara tillämpliga på gravida patienter, men dessa tröskelvärden har inte utvärderats i prospektiva behandlingsstudier där man undersöker deras användbarhet i kombination med graviditetsspecifika kliniska prediktionsregler. Som sådan är D-Dimers användbarhet under graviditet för att utesluta PE osäker och har inte validerats tillräckligt i denna patientgrupp 3.
Fråga 2: Vilket diagnostiskt test bör beställas för att utvärdera misstänkt lungemboli under graviditet?
Med tanke på ovanstående begränsningar behövs objektiv avbildning för att utesluta PE. Vårt val av test bör ta hänsyn till behovet av en definitiv diagnos, samtidigt som vi minimerar risken för skador på både fostret under utveckling och modern (bröstvävnad och framtida karcinogenes). Den stråldos som krävs för antingen V/Q-scanning eller CT-PA ligger under den teratogena fosterstråldosen och bör inte vara en kontraindikation för att utföra definitiv bilddiagnostik om det behövs.
Starka och svaga sidor av fyra valmöjligheter beskrivs nedan i tabell 1. En möjlig diagnostisk algoritm för lungemboli under graviditet finns också i figur 1.
Tabell 1: Bilddiagnostiska alternativ för att utesluta PE hos gravida kvinnor
| Test | Stärkor | Begränsningar | |
| Bilateralt ultraljud med kompression av benet (US) |
|
|
|
| Chest x-ray (CXR) |
|
|
|
| CT pulmonary angiography (CT-PA) |
|
|
|
| Ventilation / Perfusion Scan (V/Q) |
|
|
Riktlinjerna från flera samfund varierar 5, 6, 7, 8 i sina rekommendationer om huruvida CT-PA eller V/Q-scanning är att föredra som slutgiltig bilddiagnostik. I slutändan kommer ditt val att bero på vad som finns tillgängligt när din patient presenterar sig och på den lokala radiologiska (CT-PA) eller nuklearmedicinska (V/Q-scanning) expertisen.
En rimlig strategi som vanligtvis används liknar de principer som beskrivs av European Society of Cardiology från 2014 5, där det står:
- Perfusionsscintigrafi (dvs. V/Q-scanning) kan övervägas för att utesluta misstänkt PE hos gravida kvinnor med normal CXR (klass IIB-rekommendation)
- CTPA bör övervägas om CXR är onormalt eller om lungscintigrafi inte är lättillgängligt (klass IIa-rekommendation)
Med tanke på variabiliteten i riktlinjerna och ekvivalenserna när det gäller vilket avbildningstest som är att föredra för att utesluta PE i första hand diskuterar jag i allmänhet fördelarna och riskerna med V/Q-scanning jämfört med CT-PA med min patient när jag ska besluta om vilket test som ska genomföras. Här är ett möjligt tillvägagångssätt som innefattar möjligheten att använda båda testerna (* betecknar equipose):
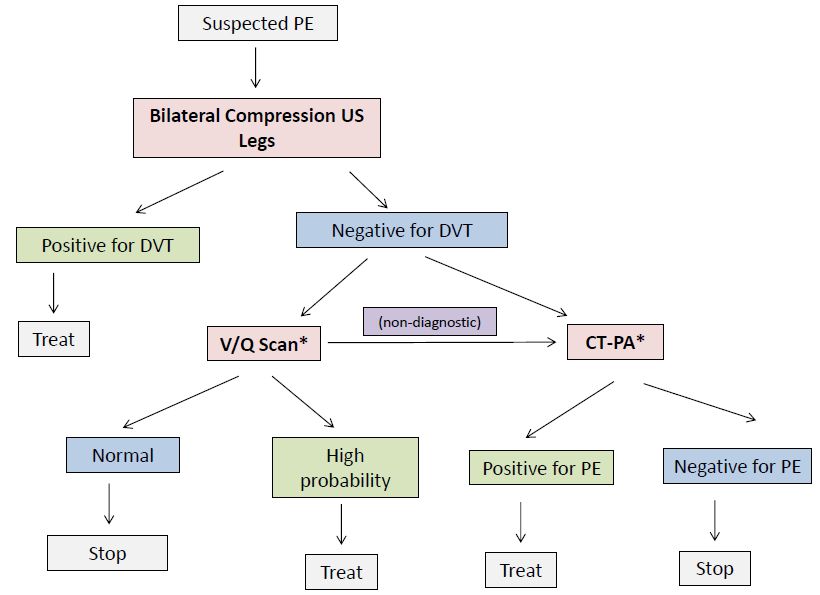
Fallets slutsats
Du skickar din patient för bilaterala ultraljud i benen, som inte visar tecken på DVT. Den nuklearmedicinska avdelningen kan inte genomföra en V/Q-skanning på natten och din patient uttrycker oro för riskerna med strålning till bröstvävnad, så du ger henne en empirisk dos antikoagulation (Dalteparin 15 000 enheter) och ordnar en V/Q-skanning på morgonen.
V/Q-skanningen visar hög sannolikhet för lungemboli, med en perfusionsdefekt som finns i de övre och mellersta segmentala artärerna på höger sida. Du börjar ge henne Dalteparin 15 000 enheter SC dagligen och ordnar uppföljning med tromboskliniken nästa morgon (se nästa blogginlägg!).
Huvudbudskap
- Kliniska prediktionsregler som Wells Score är inte giltiga för gravida personer och bör inte användas i denna miljö
- D-Dimer-testning hos gravida patienter har inte prospektivt validerats i hanteringsstudier för att utesluta VTE, och därför är dess användbarhet osäker i denna patientgrupp
- V/Q-scanning eller CT-PA är säkra under graviditet för mamma och barn, och valet av första bilddiagnostiska test bör göras efter att ha deltagit i ett delat beslutsfattande med patienterna efter att ha diskuterat fördelarna och nackdelarna med varje modalitet
Allt innehåll från serien Blood & Clots finns här.
Detta inlägg granskades av Jesse Leontowicz, Brent Thoma och redigerades av Rebecca Dang.
- Bio
- Latest Posts

Eric Tseng

Latest posts by Eric Tseng (see all)
- Blood & Clots Series: Subsegmental PE – To Treat or Not To Treat? – June 25, 2020
- Blood & Clots Series: Is Fecal Occult Blood Testing helpful in deciding whether it’s safe to prescribe anticoagulants? – April 30, 2019
- Blood & Clots Series: How do I manage acute VTE in pregnancy? – September 25, 2018